Alzheimerova choroba
(přesměrováno z M. Alzheimer, klinický obraz, léčba)
| Alzheimerova choroba | |
| Alzheimer's disease | |
 Mozkové struktury postižené Alzheimerovou nemocí | |
| Rizikové faktory | apolipoprotein E4, AN nebo Downův syndrom v rodině, ženské pohlaví a nízké vzdělání |
|---|---|
| Prevalence v ČR | 1% populace |
| Klasifikace a odkazy | |
| MKN | neurologická diagnóza:G30, psychiatrická diagnóza:F00 |
| MeSH ID | D000544 |
| OMIM | 104300 |
| MedlinePlus | 000760 |
| Medscape | 1134817 |
Alzheimerova nemoc (též morbus Alzheimer, "Alzheimer", AN, Alzheimer's disease, AD) je chronické, progresivní onemocnění nervové soustavy na podkladě degenerativního zániku neuronů s charakteristickými histopatologickými změnami. Alzheimerova nemoc je dnes nejčastější příčinou demence středního a vyššího věku. S postupným prodlužováním lidského života začíná být významným zdravotnickým, ale i socioekonomickým problémem.[1]
Epidemiologie[upravit | editovat zdroj]
AN je časté onemocnění s prevalencí 1 % populace, je příčinou nejméně 60 % demencí a čtvrtou nebo pátou nejčastější příčinou smrti.[1]
Rizikovými faktory jsou věk, přítomnost apolipoproteinu E4, AN nebo Downův syndrom v rodině a, mimo jiné, ženské pohlaví a nízké vzdělání.[1]
Věk je hlavním rizikovým faktorem vzniku AN. Incidence AN stoupá exponenciálně s věkem. Zatímco incidence AN mezi 65 a 74 lety je 3 %, mezi 75 a 84 lety je to už 19 % a po 85. roce věku dokonce 47 %. To činí z AN významný medicínský a socioekonomický problém.[2]
Apolipoprotein E4 (epsilon-4) je druhý nejdůležitější rizikový faktor. Zvyšuje riziko vzniku sporadické formy AN a dědičné formy s pozdním začátkem. U lidí bez alel pro ApoE4 je riziko vzniku AN během života asi 9 %, u heterozygotů 29 %, u homozygotů je to už ale 83 %. [3]
Downův syndrom je silně asociován s AN. Klinický obraz demence se rozvine u 40–75 % osob s DS starších 60 let. Gen pro APP je na 21. chromozomu. Vlivem trisomie 21 je tudíž tvořeno více β-amyloidu a tvoří se větší plaky.[4]
Naopak preventivně působí pití čaje (antioxidanty), méně pak pití kávy, a dále pohyb jako prevence metabolického syndromu.[5]
Ačkoliv je AN převážně sporadické onemocnění, jsou popsány i případy s autozomálně dominantní dědičností.[1]
Etiopatogeneze[upravit | editovat zdroj]
Příčiny AN zatím neznáme. Na vzniku se podílí vnitřní a vnějších příčin. Mezi faktory, které se účastní neurodegenerace, patří tvorba amyloidu β, degenerace τ-proteinu a kyslíkové radikály.
Tvorba amyloidu β[upravit | editovat zdroj]
Předpokládá se, že v patogenezi hraje významnou roli ukládání amyloidu β v mozkové tkáni. Amyloid β vzniká z amyloidového prekurzorového proteinu (APP). Ten se za normálních podmínek štěpí enzymem α-sekretázou. Vznikají fragmenty dlouhé 40 aminokyselin, výjimečně 42. Tyto fragmenty zřejmě působí neuroprotektivně a podílejí se na plasticitě mozku. Za patologických okolností se APP štěpí β a γ-sekretázou na delší fragmenty o 42, popř. 43 aminokyselinách. Tyto fragmenty se nerozpustí, shlukují se a následně polymerují v β-amyloid.[6] β-amyloid se ukládá v neuropilu, kde vytváří tzv. Alzheimerovské plaky (neuritické plaky). V oblasti plaků dochází k neurodegeneraci s odumíráním neuronů, tvorbě gliového lemu a sterilnímu zánětu.[6] β-amyloid se ukládá také v cévách, kde způsobuje amyloidovou angiopatii.[7]
Degenerace τ-proteinu[upravit | editovat zdroj]
V neuronech dochází k degeneraci τ-proteinu. τ-protein se v defosforylovaném nebo částečně fosforylovaném stavu váže na mikrotubuly, které zpevňuje. Za patologických okolností jsou z τ-proteinu odštěpeny krajní aminokyseliny a je hyperfosforylován. Takto pozměněný τ-protein vytváří v neuronech tzv. neurofibrilární tangles (uzlíčky, košíčky).[6][8] Intracelulární depozice neurofibrilárních plaků může narušit cytoarchitektoniku buňky a tím způsobit její smrt.[9]
Apolipoprotein E4 se podílí na tvorbě β-amyloidu, ukládá se v neuritických placích, neurofibrilárních uzlíčcích i vaskulárním amyloidu.[8]
Na neuronální degeneraci se podílí i reaktivní kyslíkové formy (ROS), kyslíkové radikály, které vedou k peroxidaci lipidů buněčné membrány.[6]
Excitoxicita, nadměrné uvolňování excitačních aminokyselin a jejich vazba na ionotropní receptory, zvýší influx kalcia do neuronu, který spustí signalizační kaskádu vedoucí až k apoptóze buňky.[6]
Ztráta synapsí[upravit | editovat zdroj]
Neuronální degenerace a ztráta synaptických spojení je hlavním korelátem závažnosti demence. Ztrátou synaptických spojení jsou postiženy aferentní i eferentní dráhy hippocampu, což souvisí s klinickým obrazem demence.[8]
U AN je narušena produkce acetylcholinu (Ach) v presynaptické oblasti neuronu. Deficitem produkce Ach je postiženo ncl. basalis Meynerti a dráhy z tohoto jádra se projikující.[6] Kromě Ach, který je nejvíce postižen, byly u AN zaznámenány i deficity serotoninu, noradrenalinu, GABA, glutamátu, somatostatinu, substance P a neuropeptidu Y.[8]
Genetické příčiny[upravit | editovat zdroj]
Je snaha nalézt genetické podmínění AN. U presenilních forem se objevují mutace na 21. chromozomu, který obsahuje gen pro APP. Byly zjištěny mutace na 1. a 14. chromozomu, v oblastech kódujících preseniliny. Preseniliny jsou transmembránové proteiny, které za patologických okolností interagují s APP a podílí se na tvorbě β-amyloidu.[6]. Dále je zkoumán gen pro ApoE4 a tzv. SORL1 gen, který je asociován s formou s pozdním začátkem. Defekt v SORL1 genu a následně deficit funkčního produktu má za následek chybný intracelulární transport APP a formaci β-amyloidu.[2]
Histopatologie[upravit | editovat zdroj]
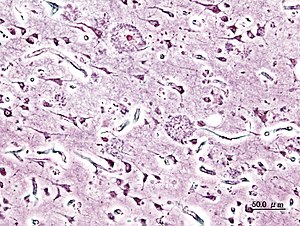
Hlavní makroskopickou změnou je atrofie mozkové tkáně s rozšířením sulků a komor. Atrofie postihuje celý kortex, přičemž okcipitální oblast bývá relativně zachovaná. [9]
Mikroskopicky je patrný úbytek neuronů, neuritické plaky a neurofibrilární uzlíčky, granulovakuolární degenerace, neuropilová vlákna (neuropil threads) a amyloidová angiopatie.
Klasické neuritické plaky jsou sférické útvary s jádrem tvořeným β-amyloidem, které je obklopeno dystrofickými zakončeními neuritů. U AN rozlišujeme navíc další dva druhy plaků. Difuzní plaky, mají neostře ohraničené jádro, na rozdíl od tzv. "burnt-out" plaků, které mají jádro hutné, dobře ohraničené, bez okolí tvořeného dystrofickými neurity.[9]
Neurofibrilární uzlíčky jsou uloženy intracelulárně a tvoří je párově helikální filamenta hyperfosforylovaného τ-proteinu asociovaného s mikrotubuly.[9]
Formy Alzheimerovy choroby[upravit | editovat zdroj]
Dělení dle počátku příznaků[upravit | editovat zdroj]
- Forma s časným začátkem (F00.0) – tzv. presenilní forma s nástupem příznaků před 65. rokem života
- Forma s pozdním začátkem (F00.1) – nástup příznaků po 65. roce života (včetně)[10]
Podle některých autorů nemá toto dělení klinický význam, nejsou žádné rozdíly v patologii.[1]
Dělení dle dědičnosti[upravit | editovat zdroj]
- Forma sporadická
- Forma dědičná – 5–10 % případů AN [2]
Dělení dle genetických variant (dědičná forma)[upravit | editovat zdroj]
- AD1 (angl. zkratka pro 1. variant of Alzheimer's disease) vychází z mutace genu pro APP na 21. chromozomu a je zodpovědná za klinickou formu s pozdním začátkem.
- AD2 vychází z přítomnosti genu pro ApoE4 na chromozomu 19, způsobuje klinickou formu s pozdím začátkem.
- AD3 je forma s časným začátkem s defektem v genu pro membránový protein presenilin-1 na chromozomu 14.
- AD4 je forma s časným začátkem s defektem v genu pro membránový protein presenilin-2 na chromozomu 1. Dědičnost je autozomálně dominantní.[8]
Klinický obraz[upravit | editovat zdroj]
AN se vyvíjí nenápadně, pomalu a plíživě.[11] Onemocnění lze rozdělit do tří stadií dle tíže ztráty paměti a soběstačnosti.
- V počátečním stadiu dochází k poruše učení se novým informacím, pacient si obtížně vybavuje recentní informace, hledá odložené předměty a zapomíná dělat běžné úkony. Pacient zůstává soběstačný.[1]
- Ve středním stadiu se prohlubuje deficit paměti, kdy si pacient vybaví jen hluboce vštípené informace. Pacient je dezorientovaný, nevybavuje si, kde je, kde bydlí, jména blízkých apod. Soběstačnost je vážně narušena.[1]
- V těžkém stadiu (7–14 let od počátku onemocnění) je téměř úplná ztráta paměti, pacient si vybaví jen kusé útržky informací a novému se nedokáže naučit ani na chvíli. Pacient nepoznává ani blízké osoby a je nesoběstačný.[1]
Kromě paměti jsou postiženy i jiné kognitivní funkce. Vyskytuje se afázie, poruchy prostorové orientace, poruchy exekutivních funkcí (řešení problému, cílená činnost). Obvykle nakonec se objeví kombinace symptomů afázie-apraxie-agnózie. Mění se osobnost, chování (agitovanost, úzkost, agresivita), poruchy emotivity. Mohou se objevit psychotické projevy (halucinace, bludy), Parkinsonský syndrom, poruchy chůze, myoklonus či epileptické záchvaty. [1] Pacient bývá inkontinentní.[11] Obvyklým příznakem jsou i poruchy cyklu spánku a bdění. Se západem slunce počíná být pacient zmatený, agitovaný, v noci se často budí a vstává v brzkých hodinách. Únava nutí pacienta spát i v malých intervalech přes den.[4]
AN má plynule progredující charakter. Onemocnění končí letálně. Pacient přežívá v průměru 5–8 let, jsou však známy i maligní případy přežití 3 let a naopak případy 15 a víceletého přežití. V návaznosti na onemocnění pacient umírá například na bronchopneumonii, úrazy apod. [11]
Diagnostika[upravit | editovat zdroj]
Diagnóza AN zahrnuje splnění kritérií demence a současně vyloučení jiných příčin demence (diagnosis per exclusionem).
Diagnostická kritéria demence (dle DSM-IV) jsou tato:
- porucha paměti,
- alespoň jedno z následujícího:
- závažný kognitivní úbytek, který narušuje denní aktivitu nemocného,
- pokles schopností oproti minulosti.[1]
Kromě anamnézy a psychiatrického vyšetření se používají výkonové škálovací metody typu MMSE, test kreslení hodin, apod.[12]
Pomocné vyšetřovací metody[upravit | editovat zdroj]
- biochemické, hematologické a endokrinologické vyšetření,
- EKG,
- RTG plic a zobrazení mozku (viz níže).
- Dle anamnézy a doprovodné symptomatiky se indikuje dále:
- sérologie lues a HIV,
- vyšetření metabolismu vitamínu B12 a kyseliny listové,
- EEG,
- lumbální punkce,
- toxikologie[1] (expozice hliníku)[8].
Zobrazovací metody prokáží kortiko-subkortikální mozkovou atrofii a současně vyloučí jiné příčiny onemocnění (tumory, vaskulární léze, ap.).[12] Atrofie může být globální, to je ovšem pro AN nespecifické. Specifičtější se ukazuje být izolovaná atrofie mediálního temporálního laloku a hippokampu především u mladších nemocných.[1] Někdy bývají v okolí komor přítomné lucence, projasnění, která vytváří amyloid ukládající se ve stěnách cév.[12]
„Jistou“ diagnózu AN prokážeme pouze pomocí mozkové biopsie (post mortem), proto se v praxi píše diagnóza "pravděpodobná AN" nebo "možná AN".[12] Nicméně ani přítomnost neuritických plaků a neurofibrilárních uzlíčků v bioptickém vzorku není pro AN plně patognomická. Neuritické plaky se vyskytují i osob bez klinické manifestace demence a neurofibrilární uzlíčky se vyskytují i u jiných neurodegenerativních a prionových chorob. Pro stanovení diagnózy AN je zapotřebí prokázat adekvátní množství neuritických plaků v odpovídajícím věku pacienta s klinicky diagnostikovanou demencí. [8]
Diferenciální diagnóza[upravit | editovat zdroj]
- Demence s Lewyho tělísky se od AN liší většími výkyvy klinického stavu, objevují se deliria, psychotické příznaky (zrakové halucinace) a extrapyramidová symptomatika (př. zvýšená svalová rigidita).[12]
- Vaskulární demence se liší od AN náhlým začátkem, stupňovitou deteriorací, značným kolísáním klinického stavu v krátkém časovém horizontu a neurologickou symptomatikou.[12]
- Demence při Parkinsonově chorobě se projevuje především podkorovou symptomatikou. Tudíž se nevyskytují korové příznaky typu afázie, apraxie a agnózie. Dále se vychazí z anamnestických údajů.[12]
- Depresivní pseudodemence vykazuje při neuropsychologickém testování pacientů nekonstantní výkony bez známek progrese v čase. Při adekvátní léčbě deprese se upraví kognitivní dysfunkce.[1]
- Delirium má rychle vznikající příznaky, měnlivou intenzitu a ráz, psychomotorický neklid, poruchy spánku a bdění. Delirium však může na demenci nasedat.[1]
- Benigní stařecká zapomnětlivost postihuje především vybavování jmen a časoprostorové zařazení zážitků, které si pacient jinak dobře pamatuje. Nesplňuje diagnostická kritéria demence.[1]
- Wilsonova nemoc se vyskytuje u mladších dospělých, prokáže se očním vyšetřením, stanovením ceruloplazminu a vylučování mědi, jaterní biopsií.[1]
- Creutzfeldt-Jakobova nemoc se dá od AN (mimo jiné, např. 14-3-3 protein v likvoru, pozn.red.) odlišit pomocí EEG.[1]
Terapie[upravit | editovat zdroj]
Terapie AN má být komplexní sestávající z biologické (především farmakoterapie) a nebiologické léčby.[13]
Nebiologická léčba[upravit | editovat zdroj]
Podstatnou součástí terapie je základní péče o pacienta, který je v různé míře nesoběstačný a potřebuje pomoc pečovatelů. Těmi mohou být rodinní příslušníci nebo pečovatelé profesionálové, přičemž vlastní terapii koordinuje lékař. Pomoc při poskytování péče poskytují tzv. Alzheimerovské společnosti a Alzheimer centra, která nabízí specializovanou péči, jejichž snahou je poskytnou služby osobám s Alzheimerovou chorobou a dalšími typy demencí, kdy mají pacienti sníženou soběstačnost z důvodu těchto onemocnění a jejichž situace vyžaduje pravidelnou pomoc jiné fyzické osoby. Pacienti trpící touto chorobou vyžadují osobní přístup 24 h denně, 365 dnů v roce. V těchto centrech je snahou reedukovat pacienta do běžného denního života, např. přítomností kalendáře s vyznačeným datem, označením místností, chováním domácího zvířete (pet terapie).[13]
Farmakoterapie[upravit | editovat zdroj]
Farmakoterapie kognitivních funkcí[upravit | editovat zdroj]
- Inhibitory acetylcholinesteráz snižují degradaci acetylcholinu a kompenzují jeho nedostatek. Jsou základem farmakoterapie lehké a středně těžké demence.[14] Používá se donepezil (Aricept®), rivastigmin (Exelon®) a galantamin (Reminyl®).[14][15] Příznivě může působit Tacrin. Nevýhodou je, že pouze čtvrtina pacientů toleruje terapeutické dávky Tacrinu. Objevují se nežádoucí účinky jako je nauzea, průjmy a elevované jaterní enzymy.[16] Pro své nežádoucí účinky (zejména hepatotoxicitě) se u nás tacrin nepoužívá.[17]
Podrobnější informace naleznete na stránce /Inhibitory cholinesteráz.
- Memantin (Ebixa®) je nekompetitivní antagonista NMDA (N-Metyl-D-Aspartátových) receptorů. Využívá se v léčbě středně těžké až těžké demence. Lze ho podávat v monoterapii i v kombinaci s donepezilem.[14][15]
Účinnost ginkgo biloby, nesteroidních antirevmatik, statinů, estrogenů, vitaminu E, piracetamu, nimodipinu, selegilinu či cerebrolysinu v léčbě Alzheimerovy choroby potvrzena nebyla.[14]
Farmakoterapie nekognitivních funkcí[upravit | editovat zdroj]
- Deprese se léčí antidepresivy 2. generace bez anticholinergního efektu. Tzn. maprotilin, mianserin, SSRI (fluoxetin, fluvoxamin, citalopram, sertralin aj.), SNRI (venlafaxin, mirtazapin). [13][18]
- Poruchy spánku se léčí hypnotiky typu zolpidem, zopiclon nebo atypickými neuroleptiky (tiaprid, olanzapin, risperidon). [13][18]
- Psychomotorický neklid se koriguje atypickými neuroleptiky (tiaprid, olanzapin, risperidon), popř. typickými neuroleptiky (haloperidol).[13][18]
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
Externí odkazy[upravit | editovat zdroj]
Reference[upravit | editovat zdroj]
- ↑ a b c d e f g h i j k l m n o p q NEVŠÍMALOVÁ, Soňa, Evžen RŮŽIČKA a Jiří TICHÝ. Neurologie. 1. vydání. Praha : Galén, 2002. 368 s. ISBN 80-7262-160-2.
- ↑ a b c KUMAR, Vinay, Abul K ABBAS a Nelson FAUSTO, et al. Robbins basic pathology. 8. vydání. Philadelphia : Saunders/Elsevier, 0000. 0 s. ISBN 978-1-4160-2973-1.
- ↑ GOETZ, Christopher G.. Textbook of clinical neurology. 3. vydání. Philadelphia : Saunders Elsevier, c2007. ISBN 1416036180.
- ↑ a b GOETZ, Christopher G.. Textbook of clinical neurology. 3. vydání. Philadelphia : Saunders Elsevier, c2007. ISBN 1416036180.
- ↑ HOLMEROVÁ, Iva. Mezinárodní konference o Alzheimerově chorobě – ICAD 2010 [online]. [cit. 2011-11-27]. <https://zdravi.euro.cz/clanek/mlada-fronta-zdravotnicke-noviny-zdn/mezinarodni-konference-o-alzheimerove-chorobe-icad-2010-455894>.
- ↑ a b c d e f g RABOCH, Jiří, et al. Psychiatrie. první vydání. Praha : Galén, 2001. 622 s. Kapitola 1.4
- Duševní poruchy, Alzheimerova choroba, Etiopatogeneze. s. 149-150. ISBN 80-7262-140-8.
- ↑ GOETZ, Christopher G. Textbook of clinical neurology. 3. vydání. Philadelphia : Saunders Elsevier, c2007. ISBN 1416036180.
- ↑ a b c d e f g h GOETZ, Christopher G.. Textbook of clinical neurology. 3. vydání. Philadelphia : Saunders Elsevier, c2007. ISBN 1416036180.
- ↑ a b c d YAARI, Roy a Jody COREY-BLOOM. Alzheimer's Disease: Pathology and Pathophysiology [online]. ©2007. [cit. 2011-11-27]. <https://login.medscape.com/login/sso/getlogin?urlCache=aHR0cHM6Ly93d3cubWVkc2NhcGUuY29tL3ZpZXdhcnRpY2xlLzU1MzI1Nl8y&ac=401,>.
- ↑ RABOCH, Jiří, et al. Psychiatrie. první vydání. Praha : Galén, 2001. 622 s. Kapitola 1.4
- Duševní poruchy, Alzheimerova choroba. s. 149. ISBN 80-7262-140-8.
- ↑ a b c RABOCH, Jiří, et al. Psychiatrie. první vydání. Praha : Galén, 2001. 622 s. Kapitola 1.4
- Duševní poruchy, Alzheimerova choroba, Klinický obraz Alzheimerovy choroby. s. 149. ISBN 80-7262-140-8.
- ↑ a b c d e f g h RABOCH, Jiří, et al. Psychiatrie. první vydání. Praha : Galén, 2001. 622 s. Kapitola 1.4
- Duševní poruchy, Alzheimerova choroba, Diagnostika a diferenciální diagnostika. s. 151. ISBN 80-7262-140-8.
- ↑ a b c d e RABOCH, Jiří, et al. Psychiatrie. první vydání. Praha : Galén, 2001. 622 s. Kapitola 1.4
- Duševní poruchy, Alzheimerova choroba, Léčba. s. 151-154. ISBN 80-7262-140-8.
- ↑ a b c d SHEARDOVÁ, Kateřina, et al. Doporučené postupy pro terapii Alzheimerovy nemoci a ostatních demencí. Neurologie pro praxi [online]. 2009, vol. 10, no. 1, s. 28-31, dostupné také z <http://www.solen.cz/pdfs/neu/2009/01/07.pdf>. ISSN 1803-5280.
- ↑ a b LÍNEK, Vladimír. Demence [přednáška k předmětu Neurovědy, obor Neurologie, 1. LF Univerzita Karlova v Praze]. Praha. 2011-11-04. Dostupné také z <https://www.neuro.lf1.cuni.cz/vyuka/soubory/5r/Demence_CZ.pdf>.
- ↑ GOETZ, Christopher G.. Textbook of clinical neurology. 3. vydání. Philadelphia : Saunders Elsevier, c2007. ISBN 1416036180.
- ↑ LINCOVÁ, Dagmar a Hassan FARGHALI, et al. Základní a aplikovaná farmakologie. 2. vydání. Praha : Galén, 2007. 0 s. s. 145. ISBN 978-80-7262-373-0.
- ↑ a b c HYNIE, Sixtus. Farmakologie v kostce. 2. vydání. Praha : Triton, 2001. 520 s. ISBN 80-7254-181-1.