Kraniocerebrální a míšní traumata/PGS
| Tento článek je určen pro postgraduální studium | ||||
| Prosíme, neprovádějte věcné editace, nemáte-li potřebnou kvalifikaci. | ||||
| Editujte s rozvahou. Věcné změny nejprve projednejte v diskusi. | ||||
Kraniocerebrální traumata
Kraniocerebrální traumata (KT) tvoří nejzávažnější skupinu ze všech poranění (např. v USA utrpí poranění mozku ročně 2 miliony obyvatel, 20 % poranění je fatálních a náklady na léčbu dosahují výše 25 miliard dolarů ročně)
Klasifikace kraniocerebrálních traumat
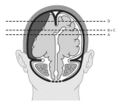
KT lze rozdělit do skupin dle mechanismu úrazu na přímá (uzavřená nebo penetrující) a nepřímá, dle času vzniku obtíží na akutní a chronická a dle závažnosti klinického stavu na postižení lehká, středně těžká a těžká (Tab. 1., Obr. 1.). Mezi přímá akutní poškození patří fraktury lebky, poranění mozkových obalů, poranění hlavových nervů, poranění cév a zejména komoce, kontuze, lacerace a difuzní axonální poranění. V souvislosti s nimi, ale i samostatně, mohou vznikat nepřímá akutní poškození, mezi která patří akutní epidurální hematom, akutní subdurální hematom, traumatické subarachnoidální krvácení, intracerebrální hematom, swelling (zduření), edém mozku, popřípadě pneumocefalus a akutní hygrom mozku. U akutních poškození přímých i nepřímých se příznaky objevují okamžitě nebo během několika málo hodin. Důležitou skupinu tvoří i nepřímá chronická poškození, manifestující se po dnech, týdnech i letech od traumatu. Sem patří opožděné intraparenchymatozní krvácení, pozdní posttraumatický hygrom, chronický subdurální hematom, hydrocefalus, epilepsie a některé další klinické jednotky.
| Klasifikace traumatu | Klinický stav pacienta | |
| stav vědomí | ložiskové neurologické příznaky | |
| lehké KT | při vědomí nebo rychle se navracející vědomí | nepřítomny |
| středně těžké KT | při vědomí | přítomny |
| těžké KT | bezvědomí od okamžiku úrazu nebo progredující porucha vědomí | přítomny nebo nepřítomny |
Obr.1. Klasifikace uzavřených traumat mozku
Přímá akutní poranění mozku
Komoce (otřes) mozku
Reverzibilní funkční porucha, kdy je nejčastěji přímým nebo vzácněji přeneseným úderem do hlavy vyvolána ztráta vědomí různě dlouhého trvání (od vteřin po minuty). Po znovunabytí vědomí je normální klinický nález, dominuje bolest hlavy a amnézie na dobu poruchy vědomí, podle tíže komoce obvykle různě dlouhá amnézie retrográdní (na období předcházející úrazu) a případně i anterográdní (na následující období). Dlouhodobou komplikací mohou být nespecifické postkomoční obtíže (cefalea, fotofobie, poruchy spánku, úzkost, deprese apod.) – tyto obtíže mohou být projevem funkčního axonálního postižení.
Kontuze, zhmoždění mozku
Spolu s kontuzí pia mater vzniká nejčastěji v místě působící síly (par coup) či na protilehlé straně, protiúderem o lebku (par contrecoup). Porucha vědomí nemusí být vždy přítomna, jsou ale zpravidla patrny ložiskové příznaky v závislosti na lokalizaci léze. Komplikací bývá mozkový edém různého rozsahu.
Lacerace (roztržení) mozku
Je charakterizována rozsáhlejším postižením mozku i cév s častým následným intraparenchymovým a subarachnoidálním krvácením.
Difuzní axonální postižení (DAP)
Velmi těžké mnohočetné postižení axonů, které jsou přetrhány působením rotačních a translačních sil působících na hlavu, nejčastěji v oblasti corpus callosum a mozkového kmene. Tíže následného stavu je umocněna tím, že přerušení axonů vede k vyplavení kalia, které toxicky působí na okolní mozkovou tkáň. U DAP se diagnóza opírá o anamnézu úrazu hlavy, klinický stav (těžká porucha vědomí) a MRI zobrazení (CT je nepřínosné, změny jsou většinou pod úrovní jeho rozlišovací schopnosti). Jde o nejčastější příčinu následného vegetativního stavu u traumatických pacientů.
Nepřímá akutní poranění mozku
Akutní epidurální hematom (AEDH)
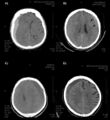
Obvykle vzniká jako následek fraktury kalvy v místě průběhu a. meningea media, jež je spojena s roztržením této cévy. Krvácení je rychlé a tvoří expandující masu mezi dura mater a kalvou (viz obrázek). Zvyšování intrakraniálního tlaku má za následek přesun středových struktur (unkální, tentoriální nebo okcipitální herniaci) s útlakem mozkového kmene. V klinickém obrazu je někdy anamnesticky přítomný tzv. lucidní interval, kdy poúrazová ztráta vědomí (komoce mozku) je po procitnutí za několik minut až desítek minut následována progredující poruchou vědomí (expanze hematomu, postižení kmene). K diagnóze vede vedle charakteristické anamnézy nález topických příznaků herniace (např. Griesingerova příznaku, jednostranné areaktivní mydriázy z útlaku n. oculomotorius v incisura tentorii při temporální herniaci) a nálezu hyperdenze čočkovitého tvaru pod kalvou na CT hlavy.
Akutní subdurální hematom (ASDH)
Jedná se o nejčastější typ traumatických intrakraniálních krvácení, vzniká i po zanedbatelném, mnohdy téměř nepozorovaném úraze. Nahromadění krve je mezi dura mater a arachnoideou (viz obrázek), jako následek ruptury přemosťujících žil, popř. piálních cév. Nejčastější lokalizace je ve frontální a parietální oblasti, nezřídka (15–20 %) bilaterálně. Klasický průběh je charakterizován rozvojem ložiskových příznaků (z přímého tlaku hematomu nebo z herniace) a alterací vědomí. Na rozdíl od AEDH bývá rozvoj příznaků pomalejší, v řádu hodin po úrazu. Na CT obraze má semilunární tvar. Vznikem ASDH jsou zvláště ohroženi staří lidé a pacienti se zvýšenou krvácivostí.
Traumatické subarachnoideální krvácení (SAK)
Je charakterizováno zakrvácením do likvorových cest a subarachnoidálního prostoru (velmi často je spojené s mozkovou kontuzí či lacerací). Z klinických příznaků dominuje bolest hlavy, meningeální příznaky a u masivních krvácení může být přítomna i porucha vědomí. Následnou komplikací je rozvoj spasmů mozkových tepen.
Intracerebrální hematom (ICH)
Vzniká při poranění mozkové tkáně a cév. Může být izolovaným nálezem, ale často je spojen s kontuzí a lacerací mozku, v predilekčních oblastech frontálně a temporálně.
Klinický stav kolísá od normálního nálezu až po progredující poruchu vědomí při expanzi edému v okolí hematomu a následné herniaci mozku. Při progresi klinického nálezu je nutná monitorace stavu a kontrolní CT mozku (v odstupu 12–24 hodin, event. později) pro možnost opožděnéného intraparenchymatózního krvácení.
Otok (edém) mozku
Je pravidelnou subakutní komplikací (v horizontu desítek hodin) téměř všech přímých i nepřímých poranění mozku. Vlivem zvýšeného intrakraniálního tlaku se zhoršuje krevní průtok i v nepostižených oblastech a stupňuje se tak postižení mozku. K dalšímu zhoršení dochází s rozvojem herniace mozku. Nutností je pravidelná kontrola CT vyšetřením, neurologickým vyšetřením, popřípadě monitorováním intrakraniálního tlaku.
Swelling (zduření) mozku
Vzniká na podkladě postižení vazomotorických center, vedoucímu k vazoparalýze a překrvení mozku. Zvýšený objem cévně-krevního oddílu vede ke zvýšení intrakraniálního tlaku a ke zhoršení odtoku krve v důsledku komprese žilních struktur. Následkem bývá difuzní zduření a rozvoj herniace mozku. Termín swelling není používán jednotně, někdy není rozlišováno mezi edémem a swellingem.
Pneumocefalus
Přítomnost vzduchu v intrakraniálním prostoru. Je vždy následkem penetrujících poranění hlavy, může být v koexistenci s komplikující infekcí či bez ní. Diagnosa se opírá o CT vyšetření.
Akutní hygrom mozku
Je způsoben natržením arachnoidey a prostupem mozkomíšního moku do subdurálního prostoru. Akutní průběh je způsoben expansivním chováním hygromu, jež se vysvětluje ventilovým mechanismem arachnoidální trhliny. Klinický průběh a diagnostika jsou totožné jako u subdurálního hematomu.
Nepřímé chronické poranění mozku
Chronický subdurální hematom (CHSDH)
CHSDH je krvácení vznikající i bez zjevné anamnézy a může tak být náhodným nálezem při vyšetření zobrazovacími metodami. Většinou má však klinický korelát, kde dominantním nálezem je bolest hlavy, psychická alterace, event. ložiskové neurologické příznaky. Podobný klinický nález nalézáme i u pozdního posttraumatického subdurálního hygromu, vznikajícího po natržení arachnoidey, kdy expanzivní proces tvoří pouze mozkomíšní mok bez významnější příměsi krve. Chronický subdurální hematom není vývojovým stadiem akutního subdurálního hematomu, ale odlišnou nozologickou jednotkou.
Další formy chronického poranění mozku
- Opožděné intraparenchymatosní krvácení – viz ICH.
- Hydrocefalus
- Poúrazová epilepsie
- Organický psychosyndrom
Diagnostický a léčebný postup u kraniocerebrálních traumat
![]() Pozor: Postup začínající anamnesou je uveden pouze z didaktických důvodů, prioritou je vždy vyšetření a zajištění vitálních funkcí pacienta!!!
Pozor: Postup začínající anamnesou je uveden pouze z didaktických důvodů, prioritou je vždy vyšetření a zajištění vitálních funkcí pacienta!!!
Při vyšetřování pacienta je nutné anamnesticky zjistit mechanismus a intenzitu úrazu, čas od úrazu, délku a trvání bezvědomí a případné rizikové faktory – medikaci, komorbidity a abúzus (Tab. 2., Obr. 7.).
| Charakteristika | Typické mechanismy a komplikace KT | |
| Věk | nad 65 let | subdurání hematom |
| Medikace | warfarin, sedativa, analgetika | zvýšená krvácivost, zkreslení klinického obrazu |
| Mechanismus úrazu | autonehody, pády z výšky, napadení, epilepsie | fraktury kalvy, base lební, většinou polytrauma, trauma krční páteře |
| Komorbidita | poruchy koagulace | zvýšená krvácivost |
| Abusus | alkohol, drogy | subdurální hematom, zvýšená krvácivost při hepatopatii, fragilní terén |
Při hodnocení a zajištění vitálních funkcí je nutno dodržovat zásady ABC. Změříme krevní tlak, tepovou frekvenci, saturaci O2. Zhodnotíme úroveň vědomí pomocí GCS, které v pravidelných intervalech kontrolujeme. Nasadíme krční límec, kdykoli předpokládáme postižení krční páteře. Zhodnotíme i vegetativní doprovod (nevolnost, zvracení) případně výskyt křečí. Pátráme po dalších známkách úrazu (hematomy a deformace na hlavě, obličeji a po těle) a provedeme odběry tělních tekutin na základní biochemická vyšetření. Neurologickým vyšetřením je nutno zhodnotit stav vědomí po stránce kvantitativní (GCS) i kvalitativní a pátrat po ložiskových neurologických příznacích (poruchy řeči nebo chování, na hlavových nervech zvláště anisokorie a abnormality kmenových reflexů, na končetinách parézy, poruchy čití, poruchy koordinace). Podle nálezu dělíme KT na těžká, středně těžká a lehká (Tab. 1.). Zcela zásadní je vyšetření meningeálních jevů (intrakraniální krvácení, případně sekundární infekce) a stav mnestických funkcí (retrográdní, anterográdní amnesie) (Tab 3.).
| Zhodnocení vitálních funkcí | dech, puls, krevní tlak, saturace O2 | Zásady ABC |
| Aspekce | známky traumatu (hematomy na hlavě a obličeji), otorea, rhinorea, známky úrazu po těle | |
| Neurologické vyšetření | 1. Úroveň vigility | GCS |
| 2. Kmenové příznaky | hlavové nervy, zornice – anisokorie!, mydriáza! | |
| 3. Ostatní ložiskové příznaky | postižení hybnosti, čití, koordinace, afázie | |
| 4. Meningeální jevy | ||
| 5. Poruchy chování a mnestické poruchy | amnézie, frontální deliberace chování |
Zobrazovací metody
Hlavní metodou v akutní diagnostice KT je v současnosti CT vyšetření. Svojí úlohu i nadále plní nativní RTG (poranění kostních struktur). MRI má význam spíše v pozdější fázi diagnostiky (metoda volby u podezření na DAP).
Diagnostický závěr
Je nutno vyloučit jiné příčiny poruchy vědomí nebo koincidenci s jinými patologiemi (kardiální selhávání, synkopa, plicní embolie, infarkt myokardu, hypoglykémie, epilepsie apod.).
Terapie
U KT je nutné vždy zvažovat možnost operačního řešení. Následná léčebná opatření musí být přijímána vždy po mezioborové spolupráci mezi, neurology, neurochirurgy a intenzivisty. Vždy je třeba zohlednit celkový stav pacienta, dobu uplynulou od traumatu, další onemocnění a prognózu pacienta. V některých případech lze při málo významném nálezu volit konzervativní postup, který sestává z intenzivní péče při současné monitoraci vitálních funkcí, intrakraniálního tlaku a opakovaných zobrazovacích vyšetření (CT). Urgentní operační řešení je vždy nutné u akutního epidurálního hematomu, kdy je nutné provést kraniotomii a ošetřit zdroj krvácení. Odstranění hematomu z trepanačních návrtů popř. z kraniotomie je i základním operačním postupem u subdurálního hematomu. U traumatického SAK se na rozdíl od netraumatického SAK většinou volí konzervativní postup. U ostatních jednotek, zejména ICH, DAP, edému mozku atd. je operativní řešení směřováno ke snaze o normalizaci a snížení intrakraniálního tlaku (ICP) a tak zamezení dalšího postižení prozatím vitálních oblastí mozku za stálého monitorování klinického stavu (intrakraniální čidlo, transkraniální doppler, tlak v komorové drenáži apod.). V případě nutnosti lze provést dostatečně širokou kraniektomii (unilaterálně, bilaterálně). Terapeutickou možností vedoucí také ke snížení ICP je zavedení komorové drenáže v případě rozvoje posttraumatického hydrocefalu.
Míšní traumata
Míšní, spinální traumata (ST) lze rozdělit dle rozsahu postižení na kompletní, tj. akutní transverzální lézi míšní, kdy je zpočátku přítomna ztráta veškeré míšní činnosti distálně od postiženého míšního segmentu (míšní šok), později se obnovuje primitivní spinální aktivita, postižení centrálních drah však přetrvává, a na postižení inkompletní, tj. léze částí míchy a jimi procházejících drah – syndrom zadních provazců, postranních provazců, případně hemisyndrom míšní (Brownův-Séquardův) – viz klasifikaci na obrázku. Mechanismus traumat míchy je většinou charakteru střižných a rotačních sil (whiplash injury, hyperflexe, hyperextense) a pokud je trauma spojené s frakturou kostěných struktur, i komprese a poranění fragmenty obratlů nebo hematomem (např. léze horní krční míchy při fraktuře dentu obratle C2 apod.). Sekundárně může dojít i k ischemické míšní lézi poraněním cévy.
U ST lze tedy použít obdobné členění jako u traumat kraniocerebrálních na traumata přímá (komprese míchy, kontuze míchy) a nepřímá, mezi která patří hematomyelie (krvácení do centrálních částí míchy), sekundární myelomalacie (ischemie míchy při poškození cévních struktur) a epidurální hematom.
Přístup k nemocnému s podezřením na ST
![]() Pozor: vyšetření začínající anamnesou je uvedeno pouze z didaktických důvodů, prioritou je vždy vyšetření a zajištění vitálních funkcí pacienta!!!
Pozor: vyšetření začínající anamnesou je uvedeno pouze z didaktických důvodů, prioritou je vždy vyšetření a zajištění vitálních funkcí pacienta!!!
Během vyšetřování pacienta je nutné anamnesticky zjistit mechanismus a intenzitu úrazu, mechanismus (uklouznutí, pád, skok, autonehoda – whiplash injury atd.), vliv alkoholu (zkreslení klinického obrazu), komorbidity (osteoporóza, onkologická anamnéza apod.). Při hodnocení a ošetření vitálních funkcí platí zásada ABC (Airways, Breathing, Circulation) – viz též Akutní stavy v neurologii a poruchy vědomí/PGS. Vyšetřuje se krevní tlak, tepová frekvence, saturace O2 (80 % míšních traumat je spojeno s respiračním selháním – viz Tab. Úroveň míšní léze a respirační selhání), EKG atd. Předpokládá-li se postižení krční páteře, je nutno ihned fixovat hlavu a krční páteř, minimálně naložením krčního límce.
| etáž postižení | vitální kapacita plic TLVC | odkašlání |
|---|---|---|
| C1 a C2 | 5–10 % | není |
| C3–C7 | 20 % | neefektivní, slabé |
| Th1–Th4 | 30–50 % | slabé |
| od Th5 | minimální změny | normální |
CAVE: Každý pacient s kraniocerebrálním traumatem či polytraumatem musí být automaticky ošetřován jako pacient s možnou míšní lézí.
V rámci fyzikálního vyšetření pátráme po dalších známkách úrazu (dekonfigurace končetin, bolestivost břicha apod.). V neurologickém vyšetření vždy hledáme možné známky současně prodělaného kraniálního traumatu (až 25 % případů).
Vyšetření a klasifikace míšních lézí
Při vyšetření se hodnotí stav motorických funkcí (monoparéza, paraparéza, kvadruparéza/plegie) a senzitivních funkcí (kvantitativní – dysestézie, hypestézie, anestézie a kvalitativní – povrchové, hluboké čití, disociované poruchy) – viz Tab. Klasifikace míšních tramat podle Frankela, Hodnocení svalové síly podle svalového test a obrázek. Dále zjišťujeme sfinkterové poruchy (v akutní fázi většinou retence, později častěji inkontinence) a stav vegetativních funkcí – hypertenze, pulzující cefalea, bradykardie, profuzní pocení, piloerekce a flush (zejm. nad úrovní léze), kardiální arytmie (fibrilace síní, supraventrikulární extrasystoly, poruchy atrioventrikulárního převodu).
![]() Míšní traumata jsou velmi často sdružena s jinými v rámci vícečetných traumat a polytraumat. Vzhledem k autonomní dysfunkci (zejména při postižení nad Th6 segmentem) není pacient schopen periferní vazokonstrikce a zrychlení tepové frekvence, proto je třeba vždy pomýšlet na hemoragický šok, i pokud klinické známky chybí.
Míšní traumata jsou velmi často sdružena s jinými v rámci vícečetných traumat a polytraumat. Vzhledem k autonomní dysfunkci (zejména při postižení nad Th6 segmentem) není pacient schopen periferní vazokonstrikce a zrychlení tepové frekvence, proto je třeba vždy pomýšlet na hemoragický šok, i pokud klinické známky chybí.
| A. Úplný neurologický výpadek | žádné hybné a senzorické funkce pod úrovní léze |
|---|---|
| B. Nekompletní neurologická léze | zachovány pouze senzorické funkce |
| C. Nekompletní neurologická léze | částečně zachována hybnost, svalová síla pod 3 |
| D. Nekompletní neurologická léze | zachována hybnost, svalová síla nad 3 |
| E. Motorické a senzorické funkce v normě |
| stupeň 5 | Pacient udrží proti maximálnímu odporu, plný rozsah pohybů |
|---|---|
| stupeň 4 | Udrží proti silnému, střednímu odporu a gravitaci, plný rozsah pohybů |
| stupeň 3 | Kontrakce s pohybem proti gravitaci, plný rozsah pohybů |
| stupeň 2 | Kontrakce, pohyb slabý, neomezený při vyloučení gravitace |
| stupeň 1 | Slabá kontrakce, žádný pohyb (záškub, stopa) |
| stupeň 0 | Žádná kontraktilní aktivita |
Při topické diagnostice spinální léze je nutno určit její umístění ve dvou rovinách – vertikální a horizontální léze.
Vertikální úroveň postižení je konsenzuálně stanovena jako poslední segment s normálními senzorickými a motorickými funkcem (tj. hranice čití, hybné segmenty, vyhaslé reflexy, viz obrázky) – např. C5 kvadruplegie se vyznačuje abnormální hybností a čitím od segmentu C6 níže.
![]() CAVE: výše segmentů míšních neodpovídá výši stejnojmenných obratlům (viz obrázek)
CAVE: výše segmentů míšních neodpovídá výši stejnojmenných obratlům (viz obrázek)
Při určování vertikální úrovně léze je nutno odlišit kořenové postižení (zhmoždění, avulze nervových kořenů), které se vyznačuje parézou s vyhaslými reflexy, od projevů suprasegmentální míšní léze, kde je paréza doprovázena výbavnými reflexy (v iniciální fázi však může být zkresleno míšním šokem).
Podle horizontálního rozsahu léze se míšní postižení může projevit jako syndrom transversální léze míšní, syndrom zadních provazců, postranních provazců, případně hemisyndrom míšní (obrázek, viz též Diferenciálně diagnostická rozvaha v neurologii/PGS).
Syndrom transverzální léze míšní je iniciálně charakterizován míšním šokem, kdy vyhasínají míšní funkce (areflexie, retence moči a stolice). Postupně se však objevuje reflexní míšní aktivita (hyperreflexie a automatický měchýř).
Při hemisyndromu míšním (Brownův-Séquardův syndrom) je pod úrovní léze přítomna homolaterální centrální paréza a výpadek propriocepce a kontralaterální výpadek čití pro bolest a teplo. Syndrom zadních provazců je charakterizován poruchou propriocepce a spinální ataxií. U syndromu předních provazců je oboustranná centrální motorická paréza doprovázena při současné lézi centrální míšní šedi, výpadkem čití pro bolest a teplo, při zachované proriocepci.
Diagnostika
Zobrazovací metody: 3 projekce RTG (předozadní, bočná, transorální projekce na dens), CT vyšetření (axiální řezy, ostatní roviny, 3D zobrazení), MRI při podezření na poranění měkkých tkání, včetně míchy (možnost přímých sagitálních řezů).
Další diagnostické metody: elektromyografie, somatosenzorické evokované potenciály, motorické evokované potenciály
Terapie
Platí zásady ABC (viz výše) včetně řešení případného šokového stavu, pro aplikaci Methylprednisolonu v dávce 30 mg/kg i.v. bolusově během 45 minut s přestávkou 15 minut a následným kontinuálním podáním 5,4 mg/kg/h i.v. po dobu 23 hodin eventuálně po dobu 48 hodin při podání iniciální dávky až po třech hodinách od úrazu (Bracken et al., 1997) není v současnosti u pacientů s kompletní míšní lézí dostatek relevatních důkazů potvrzujících jeho efekt. Přidružené komplikace spojené s jeho aplikací naopak převažují a jeho podání tak není doporučováno (Hurlbert et al., 2013). Nutné je zavedení močové cévky. Samozřejmostí je fixace páteře a transport ve stabilizační poloze na spinální jednotku, případně na traumatologické, neurochirurgické nebo ortopedické pracoviště, kde se provede stabilizace páteře a dekomprese míchy. V dalším průběhu nutná časná intenzívní rehabilitace a pečlivá ošetřovatelská péče, zvláště důležitá je prevence dekubitů.