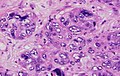
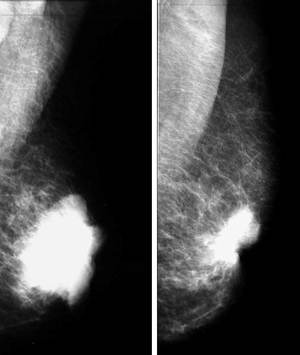
Karcinom prsu
Maligní nádory prsu představují nejčastější zhoubné nádory žen v ČR, jejich incidence stále stoupá. Zdaleka nejčastějším maligním nádorem prsu je karcinom.
Epidemiologie[upravit | editovat zdroj]
Karcinom prsu je nejčastějším zhoubným nádorem ženské populace. Vyskytuje se obvykle u pacientek ve věku 60-74 let. U mužů je vzácný a tvoří jen 1% všech případů.[1] Incidence nádoru stále stoupá, hlavně v rozvinutých zemích světa. Mortalita naopak klesá díky úspěšnosti screeningu a podrobné subtypizaci s prohloubením a rozšířením terapeutických možnosti.
Etiologie a rizikové faktory[upravit | editovat zdroj]
Podle etiologie lze vyčlenit tři skupiny nádorů prsu:
- Sporadické – vyskytují v souvislosti s faktory životního stylu jako obezita, alkohol a rizikové hormonální faktory.
- Hereditárně podmíněné – u pacientů s dědičnou predispozicí.
- Familiární formy – ve výsledku kombinace vnějších a dědičných faktorů. Charakterizují se vyšší incidencí než sporadické formy a nepřítomností mutace podílejících se na vzniku hereditárních nádorů.
V tabulce jsou představeny rizikové faktory predisponující ke vzniku karcinomu prsu:
| Faktory životního stylu |
|
| Hormonální faktory |
Vyšší délka expozice estrogenům:
|
| Faktory osobní anamnézy |
|
| Genetické faktory |
Histopatologie[upravit | editovat zdroj]
Dle toho jestli nádorové buňky prorůstají přes bazální membránu (BM) se rozlišují dvě základní skupiny karcinomu prsu – carcinoma in situ (nádor nezasáhující BM) a invazivní nádory (pronikající přes BM do stromatu).
Carcinoma in situ[upravit | editovat zdroj]
Duktální carcinoma in situ (DCIS) je tvořena maligními buňkami rostoucími ve vývodech, případně vyplňujícími duktulo-lobulární jednotky prsu (tzv. "kancerizace lobulů"). Může vytvářet detekovatelné na mamogramu mikrokalcifikace. Považuje se za prekancerózu a většinou je indikací k chirurgické resekci. Podle přítomnosti jaderných atypií se rozlišuje několik stupňů diferenciace DCIS:
- high-grade DCIS (DCIS grade 3) – vysoká tendence k malignizací a invazivnímu růstu;
- low-grade DCIS (DCIS grade 1 a 2) – lepší prognóza, mohou být s centrální nekrózou (grade 2) nebo bez (grade 1).
Lobulární carcinoma in situ (LCIS) primárně vzniká v duktulo-lobulární jednotce a charakterizuje se zmnožením okrouhlých buněk se ztrátou kohezivity. Není považována za přímou prekancerózu, je ale známkou zvýšeného rizika výskytu invazivního karcinomu (nejen lobulárního, ale v podstatě jakéhokoliv typu, a nejen na straně výskytu LCIS, ale i na kontralaterálním prsu).
Invazivní formy karcinomů[upravit | editovat zdroj]
Nejčastější formou invazivního karcinomu prsu je invazivní duktální karcinom IDC (oficiálně invasive breast carcinoma of no special type alias IBC-NST). Jde o heterogenní skupinu nádorů, která zahrnuje spoustu subtypů s různým histologickým vzhledem, genovou expresí a prognózou. Často má tubulární uspořádání, provází ho reaktivní fibróza. Ve 70 % případů IBC-NST je hormonálně dependentní.
Druhým nejčastějším typem je invazivní lobulární karcinom (ILC). Pro něj je typická ztráta soudržnosti buněk v souvislosti se snížením expresi E-cadherinu v buňkách nádorů. V anglické literatuře se histologický vzhled buněk ILC označuje jako "Indian file pattern", v Česku se vyskytuje pojem "fenomén husího pochodu". ILC má tendenci k metastazování do atypických míst (serózní blány, meningy, ovarium, retroperitoneum). Asi z 90 % je hormonálně pozitivní. Je hůře detekovatelný zobrazovacími metodami, v době diagnózy často má metastázy v uzlinách.
Vzácné varianty[upravit | editovat zdroj]
Jako Pagetova nemoc bradavky se označuje intraepidermální šíření nádorových buněk, což vyvolává nehojící se změny (ekzém, eróze, hyperkeratóza a její ulcerace) na kůži dvorce a bradavky. V epidermis se disperzně vyskytují objemné nádorové buňky s velkými jádry a prominujícími jadérky. Klinicky Pagetova nemoc může manifestovat svěděním,
pálením a krvácením z ulcerací, pacientky si stěžují na diskomfort při nošení spodního prádla (lepí se na bradavku). Lepší prognózu mají stavy, při kterých není přítomen invazivní nádor pod bradavkou.
Velmi agresivní variantou je erysipeloidní (inflamatorní) karcinom, který netvoří solidní ložisko detekovatelné palpačně nebo pomocí zobrazovacích metod, ale masivně postihuje lymfatické cévy v podkoží. Klinicky připomíná akutní mastitidu: kůže má vzhled pomerančové kůry s difuzním zarudnutím, prosáknutím. Podezření musí vyvolat každý zánět mimo puerperium – je vhodné provést biopsii a doplnit ultrazvukovým a mamografickým vyšetřením. Prognóza je nepříznivá, je přísně kontraindikována chirurgická léčba.
Phyllodes tumor je bifazický nádor, který se skládá z epitelové a stromální mezenchymální složky. Na řezu jsou vidět štěrbinovité prostory mezi uzly vaziva, což může připomínat tvar kresby listů (phullon – řecky "list"). Nádor roste rychle, metastazuje vzácně, výhradně hematogenní cestou do plic a kostí.
Klinický obraz[upravit | editovat zdroj]
Počáteční stadia karcinomu prsu většinou mají zcela asymptomatický průběh. Při pokročilých stadiích se nádor může projevit jako hmatná nebolestivá rezistence v prsu (u 75 % je to první projev choroby, při samovyšetření detekovatelnost léze 1-2 cm). Mezi méně časté příznaky patří vtažení kůže nebo bradavky, kožní změny, výtok, bolestivost prsu a zduření lymfatických uzlin v důsledku regionálního šíření nádoru.
Karcinom prsu mohou doprovázet i paraneoplastické syndromy. Paraneoplastická hyperkalcémie může vzniknout aktivací osteoklastů PTHrP (parathormone-related peptid), který je secernován buňkami nádoru. Popisují se také Eatonův-Lambertův myastenický syndrom, paraneoplastická polyartritida, trombocytóza v důsledku nadprodukcí IL-6 a trombopoetinu, acanthosis nigricans. Vzácně se vyskytuje ektopická produkce gonadotropinů (LH, FSH) a choriogonadotropinu (hCG).[2]
Diagnostika[upravit | editovat zdroj]
Pro diagnostiku je v první řadě nutná pečlivá osobní, rodinná a gynekologická anamnéza a klinické vyšetření. Důležité je zhodnocení symetrie prsů, souhybu s dýcháním, pravidelnosti bradavky, barvy kůže a případného rozšíření žil. Pohmatem se vyšetřují systematicky všechny kvadranty a lymfatické uzliny (axiální krajina, nadklíček), při nálezu rezistence se hodnotí její velikost, pohyblivost, ohraničení a konzistence.
Pro histologickou verifikaci nádoru se odebírá vzorek. Rozlišuje se několik metod provedení biopsie:
- punkce tenkou jehlou (FNA) – odběr vzorku buněk;
- core-cut biopsie – odběr vzorku tkáně pod kontrolou zobrazovacích metod, umožňuje verifikaci včetně vyšetření hormonálních receptorů;
- otevřená biopsie – výjimečně.
K základním zobrazovacím metodám patří mamografie a ultrazvuk, při BRCA-pozitivitě nebo pokud pacientka má prsní implantát je vhodné provést MR. Dále je vhodné vyšetřit orgány, ve kterých nádor nejčastěji zakládá metastázy: plíce (RTG snímek hrudníku), játra (ultrazvukové vyšetření břicha), kosti (scintigrafie skeletu).
Staging[upravit | editovat zdroj]
Stadium karcinomu prsu se stanovuje podle TNM klasifikace. S rostoucím stadiem se prognóza zhoršuje; stejné stadium se prognosticky zhoršuje směrem ER+ – HER2+ – triple negativní.[3]
| Stadium | Tumor | Nodi | Metastázy |
|---|---|---|---|
| 0 | Tis | N0 | M0 |
| IA | T1 | N0 | M0 |
| IB | T0, T1 | N1mi | M0 |
| IIA | T0, T1 | N1 | M0 |
| T2 | N0 | M0 | |
| IIB | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| IIIA | T0, T1, T2 | N2 | M0 |
| T3 | N1, N2 | M0 | |
| IIIB | T4 | N0, N1, N2 | M0 |
| IIIC | jakékoliv T | N3 | M0 |
| IV | jakékoliv T | jakékoliv N | M1 |
Screening[upravit | editovat zdroj]
Screening karcinomu prsu metodou mamografie se provádí u žen ve věku od 45. roku (s intervalem jednou za dva roky), dále u pacientek s vysokým rizikem na základě dispenzerizace, po základní terapii nádoru nebo na žádost ženy. Indikovat vyšetření může gynekolog, praktický lékař, onkolog nebo chirurg.
U žen mladších než 40 let bez vysokého rizika nemá screeningové mamografické vyšetření důvod, preventivně ale může být provedena ultrasonografie.
Terapie[upravit | editovat zdroj]
Léčebný postup u karcinomu prsu je výsledkem společného rozhodnutí multidisciplinárního týmu a zahrnuje operační výkon, systémovou léčbu s ohledem na subtyp nádoru a případnou radioterapii. Může být také indikována chemoterapie (rizikové nádory, triple negativní karcinom) a adjuvantní hormonální léčba.
U operačních výkonů na prsu se rozlišují:
- mastektomie (ME) – odstranění celé mléčné žlázy, často i s prsním dvorcem a bradavkou;
- prs zachovávající operace (BCS, breast conserving surgery) – odstranění pouze části žlázy s nádorem a lemem okolní tkáně.
Výkony na uzlinách zahrnují mapování sentinelové uzliny (SLNB, sentinel lymph node biopsy) a cílenou axilární disekci (TAD, targeted axillary dissection), která se spočívá v odstranění všech klinicky podezřelých označených uzlin. U pacientek s uzlinovým postížením se provádí exenterace axily (EA, axillary exenteration).
Radioterapie je obvykle indikována jako adjuvantní u pacientek po BCS a TAD, jako náhrada EA nebo u nádorů nad 5 cm při pozitivním okraji, který nelze odstranit chirurgicky. V případě metastatického postížení lze aplikovat paliativní RT, nebo stereotaktickou RT (CyberKnife, GamaKnife) pro radikální destrukci metastatického ložiska.
Základní kombinací chemoterapeutik u karcinomu prsu jsou antracykliny (ANTRA) a taxany
(TAX). Další cytostatika jsou např. karboplatina
(CBDCA), capecitabin
![]() (CAPE), eribulin
(CAPE), eribulin![]() , cisplatina
, cisplatina a navelbin
![]() . Účinnost chemoterapie je stejná nezávisle na tom, jestli byla aplikovaná před nebo po operačním výkonu, volba pořadí modalit se opírá na stadium onemocnění.
. Účinnost chemoterapie je stejná nezávisle na tom, jestli byla aplikovaná před nebo po operačním výkonu, volba pořadí modalit se opírá na stadium onemocnění.
Hormonální terapie se používá výhradně v léčbě karcinomu s ER pozitivitou. U premenopauzálních pacientek vyšší efektivitu má tamoxifen, který se může kombinovat s ovariální supresí (LHRH, LH-releasing hormon anebo chirurgicky). U pacientek po menopauze je účinnější inhibitor aromatázy (IA).
Biologickou léčbu lze aplikovat u všech typu karcinomu prsu. Příkladem může být anti-HER2 terapie herceptinem![]() (protilátka inhibující receptory HER-2/neu). Biologická léčba může být také podána současně s hormonální a cytostatickou terapií anebo paliativně.
(protilátka inhibující receptory HER-2/neu). Biologická léčba může být také podána současně s hormonální a cytostatickou terapií anebo paliativně.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Prs
- Hereditární nádorové syndromy
- Benigní onemocnění prsu
- Klasifikace nádorů prsu dle Tabára
- Klasifikace nádorů prsu BI-RADS
- Diagnostické zobrazovací metody v senologii
- Infiltrující karcinom mammy (preparát)
Použitá literatura[upravit | editovat zdroj]
- ZIKÁN, Michal, et al. Onkogynekologie. 1. vydání. Maxdorf, 2024. ISBN 978-80-7345-786-0.
- ROZTOČIL, Aleš, et al. Moderní gynekologie. 2. vydání. Praha : Grada, 2024. 800 s. ISBN 978-80-271-2005-5.
- ZÁMEČNÍK, Josef, et al. Patologie. 1. vydání. Praha : LD, s.r.o. - Prager publishing, 2019. 915 s. sv. 3. ISBN 978-80-270-6457-1.
- DUBOVÁ, Olga a Michal ZIKÁN. Praktické repetitorium gynekologie a porodnictví. 2. vydání. Praha : Maxdorf, 2022. ISBN 978-80-7345-716-7.
Externí odkazy[upravit | editovat zdroj]
- BENEŠ, Jiří. Studijní materiály [online]. [cit. 2018-01-06]. <http://jirben2.chytrak.cz/>.
- Věstník Ministerstva Zdravotnictví České Republiky. NÁRODNÍ RADIOLOGICKÉ STANDARDY A INDIKAČNÍ KRITÉRIA – MAMOGRAFIE [online]. [cit. 18.01.2025]. <https://mzd.gov.cz/wp-content/uploads/2021/03/Vestnik-MZ_3-2021.pdf>.
Reference[upravit | editovat zdroj]
- ↑ ROZTOČIL, Aleš, et al. Moderní gynekologie. 2. vydání. Praha : Grada, 2024. 800 s. ISBN 978-80-271-2005-5.
- ↑ MINÁŘ, Luboš, H. Al AWAD a J. KÜMMEL. Paraneoplastické syndromy v onkogynekologii. Česká gynekologie [online]. 2009, roč. 74, vol. 3, s. 171-176, dostupné také z <https://www.prolekare.cz/casopisy/ceska-gynekologie/2009-3/paraneoplasticke-syndromy-v-onkogynekologii-5855>.
- ↑ ZIKÁN, Michal, et al. Onkogynekologie. 1. vydání. Maxdorf, 2024. ISBN 978-80-7345-786-0.