Aktivní imunizace
(přesměrováno z Očkování - aktuální problémy u nás a ve světě)
Mnoho tisíciletí je známo, že lidé onemocní dvakrát stejnou infekční chorobou pouze velmi zřídka. Například při morových epidemiích ve středověku neonemocněly osoby starající se o nakažené. První pokusy o očkování provedl v roce 1796 Edward Jenner (anglický lékař), který si všiml, že dojičky krav, vystavené viru kravských neštovic, nejsou nikdy nakaženy virem varioly (pravých neštovic). Proto se vžil název vakcinace z latinského slova vacca (kráva).
Cílem aktivní imunizace je indukce specifické imunity proti určitému antigenu či organismu. Aktivní imunitu můžeme rozdělit na:
- postinfekční, která nastává po přirozeném setkání s antigenem,
- postvakcinační, které dosahujeme vakcinací (očkováním).
Očkování[upravit | editovat zdroj]
Účinnost očkování můžeme pozorovat na srovnání nemocnosti a úmrtnosti na infekční choroby před a po zavedení očkování. Největším úspěchem vakcinace byla eradikace (vymýcení) varioly (pravých neštovic). Principem očkování je umělé vpravení antigenu do organismu za účelem tvorby vlastních specifických protilátek.
- Očkovací látky musí splňovat následující kritéria
- bezpečnost – nesmí vyvolávat onemocnění nebo poškozovat organismus různými přídavky;
- specificita – musí vyvolávat tvorbu protilátek proti danému antigenu (který se při infekci a následném onemocnění uplatňuje, a ne jinému);
- prezentovatelný antigen – pokud by antigen nebyl schopen prezentace s MHC II molekulami, nezpůsobil by vznik imunitní reakce;
- účinnost – očkovací látka musí být dostatečně potentní vyvolat hladinu protilátek dostatečně vysokou, aby chránila před onemocněním; protilátky by měly setrvat v organismu co nejdelší možnou dobu (ideálně po celý život, v třídě IgG);
- nemělo by působit žádné závažné nežádoucí reakce;
- snadné a správné provádění imunizace (tj. způsob, místo aplikace, injekční jehla apod.);
- cenová dostupnost očkovací látky.
Očkování má význam, pokud je celoplošné, nebo očkování cílové skupiny. Počet vakcinačních dávek základního očkování má být přiměřený (maximálně 4–5 dávek). Důležité je také dodržení časového schématu a samozřejmě adekvátní zdravotní stav očkované osoby. Úspěch samotného očkování je dán nejen účinnou očkovací látkou, ale především dobrou vůlí nechat své dítě očkovat.
Typy očkovacích látek[upravit | editovat zdroj]
- Očkovací látky (OL, vakcíny) dělíme na
- atenuované (živé oslabené) – pasážováním na kultivačních médiích bakterie nebo virus ztrácí svoji patogenitu při zachování své antigenní struktury (spalničky, zarděnky, příušnice, dětská obrna – Sabinova poliovakcína, protituberkulózová BCG vakcína aj.);
- usmrcené – suspenze usmrcených bakterií (bakteríny) nebo virů bez poškozených povrchových antigenů (pertusse, celovirová vakcína proti chřipce, vzteklina, hepatitida A);
- toxoidy (anatoxiny) – bakteriální toxiny s potlačenou toxicitou a zachovanou antigenicitou (tetanotoxin, difterický a pertussový toxin);
- subjednotkové – virové částice se rozštěpí a purifikují, odstraněním toxických částí virového antigenu se snižuje reaktivita – výhodou je menší výskyt nežádoucích účinků a patologických reakcí na očkování (chřipka);
- konjugovaná vakcína (chemovakcína) – většinou T-independentní polysacharidový antigen konjugovaný s imunogenním proteinem. Imunitní systém malých dětí by totiž nedokázal reagovat na samotný antigen (pneumokok, meningokok, Haemophilus influenzae typ B).
- rekombinantní (vektorová) – klon kvasinek nebo bakterií vytvoří po vnesení genu velké množství antigenu (hepatitis B, pertusse);
- DNA vakcína – je obdoba rekombinantní vakcíny s tím rozdílem, že nosičem je celá DNA, která se vnese do buňky očkované osoby; tato vakcína je prozatím ve stádiu experimentů;
- syntetické – připravené chemicky, očekávaná biologická a chemická čistota, nízká cena;
- autovakcína – vakcína připravená z patogenního kmene kultivovaného od postižené osoby. Je tak šitá na míru konkrétnímu pacientovi, přičemž v podstatě nejde o očkování, ale o imunostimulaci. Testuje se očkování proti Propionibacterium acnes při úporném akné. Očekává se také využití u chronických infekcí a nosičství.
- mRNA vakcína - vakcína obsahuje uměle vyrobenou virovou mRNA kódující imunitně důležitý antigen (např. spike protein). Dle této RNA je transkripčním aparátem (drsné endoplasmatické retikulum) "hostitelské buňky" vyroben antigen, který buňka poté prezentuje, stejně jako buňka nakažená virem. Technologicky velmi komplikovaný mechanismus zejména kvůli nutnosti zajistit stabilitu mRNA molekuly před i po aplikaci. (Comirnaty - slavná vakcína Pfizer-BioNTec proti SARS-COV2)
Pro zajištění bezpečnosti a účinnosti očkování je nutné dodržovat odstupy mezi podáním jednotlivých vakcín:
- po inaktivované vakcíně 2 týdny;
- po živé vakcíně 4 týdny;
- po očkování proti tuberkulóze 2 měsíce (vždy až po zhojení prvotní reakce);
- po kožních testech včetně tuberkulinového 1 týden.[1]
Odpověď na očkování[upravit | editovat zdroj]
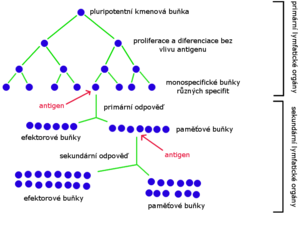
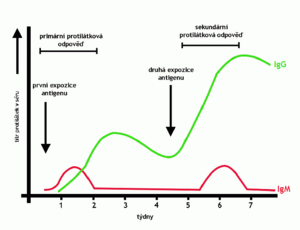
Na obrázcích lze vidět, že při prvotním setkání s antigenem dochází ke klonální selekci a klonální expanzi lymfocytů. Po opakovaném setkání s antigenem je z důvodu přítomnosti paměťových buněk větší pravděpodobnost setkání imunitních buněk s antigenem a zároveň je rychlejší aktivace lymfocytů v této situaci. Proto opakované setkání s antigenem urychluje vznik imunitní reakce a rovněž i její sílu.
Reakce po očkování[upravit | editovat zdroj]
Mohou být lokální, celkové, případně neobvyklé.
- Lokální reakce
- edém,
- zčervenání,
- bolestivost v místě vpichu vakcíny.
- Celkové reakce
- zvýšená teplota (nad 37 °C subfebrile x 38–41 °C horečka),
- cefalea (bolesti hlavy),
- artralgie (bolesti v kloubech nebo svalech),
- lehký exantém u vakcíny proti spalničkám („mitigované spalničky“ 5–12 dní po očkování; asi u 5 % očkovaných)[1].
- Neobvyklé reakce
- absces v místě vpichu,
- vysoké teploty nad 38 °C,
- meningeální dráždění,
- postvakcinační encefalitida.
Neobvyklou reakci je nutno hlásit zdravotnímu ústavu a ústavu pro kontrolu léčiv v Praze a zajistit šarži použité vakcíny na přezkoušení.
Mezi fyziologické reakce patří zvýšená teplota, bolesti svalů, únava. Vyskytují se asi u 10–15 % očkovaných. Po podání inaktivovaných vakcín se reakce objevují do 48 hodin po aplikaci, po podání živých vakcín obvykle za 1 týden.[1]
Režim po očkování:
- 30 minut v klidu, pod dohledem lékaře (vzácné riziko anafylaxe);
- poté bez zvýšené fyzické námahy – 2 dny po inaktivované a 2 týdny po živé vakcíně.[1]
Kontraindikace očkování[upravit | editovat zdroj]
Kontraindikace dělíme na dočasné (akutní onemocnění, rekonvalescence, inkubační doba) a trvalé.
Dočasné kontraindikace: akutní horečnaté onemocnění, podezření z nákazy, stadium časné rekonvalescence (očkovat lze nejdříve 14 dní po odeznění infekčního onemocnění), aktivní tuberkulóza.
Jednoznačně trvalé kontraindikace jsou kongenitální imunodeficientní stav nebo u maligního onemocnění (leukémie atd.), což se týká především podání živých vakcín; anafylaktický typ alergie vůči některé z komponent vakcíny (vaječná bílkovina – MMR), těžké reakce po prvním podání vakcíny.
Individuálně posuzujeme očkování u osob léčených imunosupresivy včetně kortikosteroidů a u neurologických onemocnění v aktivním stadiu.
Pertusový bakterin je kontraindikován u aktivních nervových chorob (epilepsie, kojenecké spazmy, afebrilní křeče, progresivní encefalopatie.[1]
Neopodstatněné kontraindikace jsou projevy atopie, metabolické poruchy včetně diabetu, stabilizované neurologické onemocnění (s výjimkou očkování pertusse).
Očkování v ČR[upravit | editovat zdroj]
Očkování v České republice se řídí vyhláškou 355/2017 Sb.[2]
- Rozdělujeme několik typů očkování
- pravidelné očkování – např. proti záškrtu, tetanu, dávivému kašli, Haemophilus influenzae typu b, dětské přenosné obrně a virové hepatitidě typu B; proti spalničkám, příušnicím a zarděnkám;
- zvláštní očkování – pro osoby se zvýšeným rizikem infekce, např. hepatitida A, hepatitida B, vzteklina, sezónní chřipka;
- mimořádné očkování – v mimořádných situacích, jakými jsou např. epidemie, pandemie, přírodní katastrofy, apod.;
- dále se očkuje při úrazech a poraněních, při cestách do zahraničí nebo na přímé vyžádání pacienta.
| Pravidelné očkování | Věk (jen přibližně!)[3] |
|---|---|
| Hexavalentní očkovací látka (záškrt, tetanus, pertuse, invazivní onemocnění vyvolaná původcem Haemophilus influenzae b, virová hepatitida B a přenosná dětská obrna) | od 9. týdne po narození, 4 dávky |
| spalničky, zarděnky, příušnice | od 15. měsíce, 2 dávky |
Přehled povinných očkování (platný k 1.1.2018)[upravit | editovat zdroj]
| Věk | Povinná očkování (od 1.11.2010)[4] | Vyhláška 355/2017 Sb.[5] |
Nepovinná/zvláštní očkování[6] |
|---|---|---|---|
| 4 dny – 6 týdnů | tuberkulóza (pouze u rizikových dětí s indikací) | tuberkulóza (pouze v indikovaných případech) | |
| 6 týdnů | rotavirus (1. dávka) | ||
| 2 měsíce | hexavakcína (1. dávka od 9. týdne) | hexavakcína (1. dávka od 9. týdne, u dětí očkovaných proti TBC – od 13. týdne, vždy až po zhojení reakce) |
pneumokok (1. dávka) rotavirus (2. dávka – odstup 1 měsíc) |
| 3 měsíce | hexavakcína (2. dávka – odstup 1 měsíc) | pneumokok (2. dávka – odstup 1 měsíc) rotavirus (3. dávka – odstup 1 měsíc) | |
| 4 měsíce | hexavakcína (3. dávka – odstup 1 měsíc) | hexavakcína (2. dávka – odstup 2 měsíce) | pneumokok (3. dávka – odstup 1 měsíc) meningokok B (3. dávka – odstup 1–2 měsíce) |
| 10 měsíců | hexavakcína (4. dávka – odstup 6 měsíců) | ||
| 11–15 měsíců | hexavakcína (3. dávka mezi 11. a 13. měsícem) | pneumokok (přeočkování) meningokok B (booster ve 12–23 měsících) | |
| 15 měsíců | MMR (1. dávka) | MMR (1. dávka ve 13–18 měsících) | plané neštovice (1. dávka) |
| 21–25 měsíců | MMR (2. dávka – odstup 6–10 měsíců) | plané neštovice (2. dávka) | |
| 5 let | 1. přeočkování: záškrt, tetanus, pertuse (1. přeočkování) | záškrt, tetanus, pertuse (1. přeočkování) MMR (2. dávka) |
|
| 10 let | záškrt, tetanus, pertuse, polio (2. přeočkování) | záškrt, tetanus, pertuse, polio (2. přeočkování) | |
| 14 let | tetanus ( u neočkovaných v 10–11 letech) | dívky i chlapci: papilomavirus (3 dávky) | |
| 20–25 let | tetanus (7. dávka) |
Vysvětlivky:
- MMR = spalničky, zarděnky, příušnice;
- hexavakcína = difterie (záškrt), tetanus, pertuse (černý kašel), poliomyelitida, Hemofilus influenzae B, hepatitida B.
Cíle WHO v oblasti očkování[upravit | editovat zdroj]
- Preklinicky vyhodnotit nové očkovací látky a nové systémy jejich aplikace.
- Klinicky vyhodnotit očkovací látky pro jejich použití v rozvojových zemích.
- Zrychlit zavádění nově registrovaných a prozatím nepoužívaných očkovacích látek.
- Zavedení standardizace a kontrola výroby biologických preparátů.
- Zajistit zásobování všech očkovacích látek dodávaných do národních imunizačních programů v odpovídající kvalitě od výroby až do doby její aplikace.
- Zavést systém k zajištění bezpečnosti všech imunizací, které jsou aplikovány v národním imunizačním programu.
- Posílit imunizační programy nejdůležitějších očkování tak, aby byly dostupné nejen na národní, ale i na okresní úrovni.
- Eradikace polia ve všech zemích světa.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Pravidelné očkování v Česku (očkovací kalendář)
- Pasivní imunizace • Simultánní kombinovaná imunizace
- Očkovací látky • Využití atenuovaných virů
- Specifická imunita • Nespecifická imunita
Externí odkazy[upravit | editovat zdroj]
- Michal Křupka - Vakcinace kontra konspirace aneb mýty a fakta o očkování (Pátečníci 6.10.2017)
- http://www.vakcinace.eu/
- https://www.vakciny.net/
- https://www.vakciny.net/AKTUALITY/Vakciny_a_Ockovani_2002.pdf
- https://www.vakciny.net/AKTUALITY/Vakciny_a_Ockovani_2004.pdf
Použitá literatura[upravit | editovat zdroj]
- LAW, M a L HANGARTNER. Antibodies against viruses: passive and active immunization. Current Opinion in Immunology. 2008, vol. 20, no. 4, s. 486-492, ISSN 0952-7915.
- FRENKEL, LD a K NIELSEN. Immunization issues for the 21st century. Annals of Allergy, Asthma & Immunology. 2003, vol. 90, no. 6, s. 45-52, ISSN 1081-1206.
- ŠTERZL, Ivan, et al. Základy imunologie pro zubní a všeobecné lékaře. 1. vydání. Praha : Nakladatelství Karolinum, 2005. 207 s. ISBN 80-246-0972-X.
- SMÍŠEK, J. Imunizace a očkovací látky [online]. ©2008. [cit. 2009-12-02]. <http://mikrobiologie.lf3.cuni.cz/mikrobiologie/teozak/imun/imunizace.pdf>.
- PETRÁŠ, M. Význam očkování [online]. [cit. 2010-21-04]. <https://www.vakciny.net/principy_ockovani/pr_01.html>.
Reference[upravit | editovat zdroj]
- ↑ a b c d e LEBL, Jan, Kamil PROVAZNÍK a Ludmila HEJCMANOVÁ, et al. Preklinická pediatrie. 2. vydání. Praha : Galén, 2007. s. 193-194. ISBN 978-80-7262-438-6.
- ↑ https://www.vakciny.net/normy/LEGISLATIVA.html
- ↑ https://www.vakciny.net/pravidelne_ockovani/PRAVIDELNE.htm
- ↑ VYHLÁŠKA (č. 299/2010) ze dne 25. října 2010 o očkování proti infekčním nemocem.
- ↑ http://www.vakciny.net/355_2017
- ↑ Česká vakcinologická společnost ČLS JEP. Očkování v ČR [online]. ©2013. [cit. 2014-02-07]. <http://www.vakcinace.eu/ockovani-v-cr_odb>.