Syndrom suchého oka
(přesměrováno z Keratoconjunctivitis sicca)
Syndrom suchého oka je v současnosti jeden z nejčastějších příznaků oftalmologické klinické praxe a jeho výskyt v současné době stoupá. Postihuje častěji ženy v období počátku menopauzy. Příčinou je porucha slzného filmu, jež má vliv na poškození očního povrchu a vede k výraznému subjektivnímu pocitu diskomfortu.
Projevy[upravit | editovat zdroj]
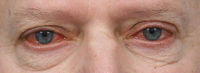
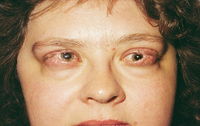
Syndrom se projevuje řezáním a pálením očí, pocitem cizího tělesa, tlaku, přítomností lepkavého hlenu ve spojivkovém vaku i pocitem unavených očí, světloplachostí, bolestí při aplikaci kapek, pocitem přilnutí víčka k povrchu oka a potíže s pohybem víček, zhoršeným viděním, bolestí hlavy, zhoršením v přítomnosti nepříznivých faktorů (viz níže), pocitem sucha pro nedostatek slzení i paradoxním zvýšením slzení (zvýšeno dráždění), přetékání slz přes okraj. Vetšinou bývají subjektivní potíže mnohem výraznější než objektivní nález.
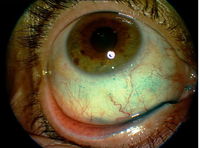
Objektivně vidíme zarudnutí z překrvení spojivek s lokalizovaným prosáknutím, absence či zmenšení menisků, přítomnost spojivkových řas v důsledku tření i jemná vlákénka na povrchu spojivky a rohovky, možná je i přítomnost lepkavé sekrece. Postupně dochází k objektivnímu poškození povrchu očí začínajícímu drobnými oděrkami, které ale mohou postupně přejít do chronického zánětu rohovky a spojivky. V nejhorším případě ztrácí rohovka postupně průhlednost, zhoršuje se vidění, a pokud se tento stav nijak neřeší, může dojít až k oslepnutí.
Etiologie a patogeneze[upravit | editovat zdroj]
V podstatě se jedná o poruchu omývání očního povrchu, jejíž příčiny mohou vycházek z jednotlivých složek slzného filmu, vrozených či získaných abnormalit víček vedoucích k poruchám mrkání či poruch povrchu rohovky. Tvorba slz může být snížena celkově, či jen v jednotlivých složkách, v jiných případech bývá naopak zvýšeno odpařování slz. Slzný film se stává nesouvislým a nestabilním. Tyto faktory vedou ke změnám očního povrchu (rohovky i spojivky), které se projevují suchým zánětem s výraznými subjektivními potížemi. Syndrom suchého oka se velmi často vyskytuje u autoimunitních celkových chorob (RA, SLE, Sjögrenův sy. (Sicca syndrom), Steven-Johnesův sy., oční jizevnatý pemphigoid). Ve větším riziku jsou také osoby s interními chorobami (DM, hypothyreóza), hormonálními změnami (klimakterium) i kožními chorobami. Vliv může mít i podvýživa.
Můžeme jej klasifikovat na základě místa vzniku poruchy:
- Porucha vodní složky
- Nejčastější příčinou je zde Sjörgenův syndrom (primární či sekundární), snížená sekrece slzné žlázy podmíněná věkem, jiné choroby slzní žlázy, hyposekrece podmíněna neurogenně či lékově (diuretika, betablokátory, antidepresiva, antihistaminika, kontraceptiva atd.). Projeví se zvýšeným množství buněk a mucinu (může vést k keratitis filamentosa), při okraji dolního víčka se udržuje malý vodní meniskus.
- Porucha mucinové vrstvy
- Hlenová vrstva bývá poškozena při karenci vitaminu A (xeroftalmie, přítomné keratinizující buňky), při chemickém i fyzikálním poškození pohárkových buněk, u trachomu i pemphigoidu. Dochází k nestabilitě slzného filmu, vytváří se Bitotovy skvrny.
- Porucha tukové vrstvy
- Porucha lipidové vrstvy je spojena s dysfunkcí meibomských žlázek, objevuje se u blefaritid. Projeví se rychle osychajícím slzným filmem, vznikají povrchové epitelopatie.
- Vrozené či získané anomálie víček
- Může být v důsledku očního pemphigoidu či chemického poškození, lagoftalmus při paréze VII.N., protruze… Dochází k sekundárním změnám buněk epitelu se vznikem expoziční keratopatie. Komplikací může být i vaskularizace rohovky, infekce.
- Epitelopatie
- V důsledku rohovkových nerovností, dystrofií či anestezie. Vznikají povrchové keratitidy, mukózní plaky s rizikem vzniku rohovkových ulcerací.
Zhoršující faktory[upravit | editovat zdroj]
Projevy syndromu suchého oka jsou často ovlivněny okolním prostředím. Symptomy se zhoršují v prašném, suchém, zakouřeném prostředí, ve větru, působením klimatizace, ústředního topení, různých výparů, nikotinu, chlorované vody v bazénech, nošením kontaktních čoček, intenzivním osvětlením. V dnešní době se obzvláště uplatňuje dlouhodobá práce u počítače – "Office Eye Syndrome" (snížené mrkání, dlouhodobé akomodační úsilí). Důležitou úlohu hrají i psychosomatické aspekty (stres, emocionální labilita).
Některé léky – antihistaminika, vazodilatancia, diuretika, atropinové preparáty, alkohol, p.o. steroidy, antiglaukomatika, dlouhodobé užívání vazokonstrikčních očních kapek.
Diagnostika[upravit | editovat zdroj]
- Anamnéza (zaměřená na změny oka, celkové choroby a zhoršení v určitém prostředí);
- vyšetření na štěrbinové lampě (vyšetření rohovky, spojivky, slzného menisku...);
- hodnocení paralelních řas bulbární spojivky s okrajem dolního víčka dle Lipcoffa (0–4).
Hodnocení kvality slz[upravit | editovat zdroj]
- Vitální barvení – lisaminová zeleň, bengálská červeň, fluorescein (obarví buňky se sníženou vitalitou, odhalí poškozená oschlá místa);
- break-up time test (norma nad 15 s).
Hodnocení kvantity slz[upravit | editovat zdroj]
Diferenciální diagnostika[upravit | editovat zdroj]
- Alergie: spíše svědění spojivky (víček), otoky, potíže se obvykle vyskytují sezónně (jaro, léto).
Léčba[upravit | editovat zdroj]
Záleží na závažnosti stavu a přítomnosti základního onemocnění, jež léčíme primárně.
- U lehčích forem se podávají umělé slzy (3–5x denně), (pozor na alergizující účinek stabilizačních roztoků).
- U středních forem se mohou (mimo umělých slz) na noc využívat oční gely, masti (zhorší vidění).
- V nejtěžších případech můžeme obturovat slzné body pomocí zarážek, aplikovat lubrikační gely či terapeutické kontaktní čočky. Někdy musíme přistoupit k tarzorhafii (zevní sešití víček), především při lagoftalmu, či k chirurgickým korekturám deformit.
Další možnosti léčby – lokálně cyclosporin, kortikoidy, perorálně pilokarpin.
Zároveň dbáme na správnou hygienu očního okolí, úpravu vnějších faktorů včetně psychologického působení.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
Externí odkazy[upravit | editovat zdroj]
Použitá literatura[upravit | editovat zdroj]
- ROZSÍVAL, Pavel, et al. Oční lékařství. 1. vydání. Galén, Karolinum, 2006. 373 s. ISBN 80-7262-404-0.