Vývojová dysplázie kyčelní
(přesměrováno z Dysplázie kyčelního kloubu)
Vývojová kyčelní dysplázie (VDK, anglicky developmental dysplasia of the hip – DDH, dříve nesprávně vrozená dysplázie kyčelní) je souvislá řada postižení od nejlehčích dysplázií až po těžké luxace kyčelního kloubu. Je zároveň predispozicí k sekundární koxartróze. Představuje poruchu vývoje všech součástí kyčelního kloubu - proximálního femuru, acetabula i kloubního pouzdra
Výskyt[upravit | editovat zdroj]
- nejčastější vrozená vada u dětí
- výskyt v naší populaci – 3 %, skutečné luxace 0,3 %
- častěji u dívek (3–5x, citlivější k působení relaxinu)
- sezónní výskyt (častěji v zimních měsících), rasový výskyt (u černochů vzácně)
Screening v ČR[upravit | editovat zdroj]
Vzhledem k výše uvedenému je v ČR vyhláškou MZČR stanoven povinný screening VDK tzv. metodou trojího síta. Ideálně by měl novorozence vyšetřit ortoped již v porodnici mezi 2. - 5. dnem (pokud nelze, potom do 3 týdnů života včetně ultrazvukového vyšetření). Další vyšetření by měla proběhnout mezi 6. - 9. týdnem (2. vyšetření) a mezi 12. - 16. týdnem (3. vyšetření). Zavedení UZ do diagnostiky prakticky eliminovalo diagnostiku prostřednictvím RTG a hlavně screening tím, jak umožňuje včasný záchyt a tudíž i včasnou léčbu, je prevencí rozvoje těžkých forem, které vyžadují distrakční léčbu či operační repozici.
Etiologie[upravit | editovat zdroj]
Je pravděpodobně multifaktoriální, uplatňují se vlivy endogenní i exogenní. Roli hrají faktory genetické, mechanické, etnické (ve střední Evropě je významně vyšší incidence než v jiných částech Evropy či USA). Ovlivňovány jsou zejména:
- vývoj acetabula
- vývoj proximálního femuru
- laxicita kloubního pouzdra (tj. kloubní hypermobilita)
Existuje řada teorií, žádná z nich není všeobecně akceptována, ale ani vyvrácena:
- teorie o první vadě (teorie dědičnosti) – polygenní recesivní geny ovlivňují dysplázii acetabula, monogenní dominantní geny dysplázii pouzdra, syndromy (Ehlers-Danlos, Marfan, Larsen aj.), laxicita kyčelního kloubu způsobená mateřskými hormony
- teorie intrauterinní polohy plodu – VDK se vyvíjí jako výslednice zvýšené torze proximálního femuru a inklinace jamky (součet obou úhlů > 60 ° → dojde k VDK), porod koncem pánevním (kolena v hyperextenzi, hemstringy vytahují femur z jamky), luxace dělil na teratologické a antropologické (tj. u dětí jinak normálních, jedině u nich lze dosáhnout léčbou plného úspěchu)
- teorie o prodlouženém pouzdru – na hormonálním podkladě
- teorie o infekci matky (zejména virová infekce v těhotenství)
- teorie endokrinní poruchy
- svalová teorie
- teorie o sezónním výskytu (statisticky)
- změny v oblasti krčku (Zahradníček)
- teorie o vzájemném vztahu velikosti plodu a dělohy
- poporodní mechanické faktory - proto vývojová dysplasie - hlavní kofaktor poloha v extenčně addukční vazbě DK, asymetrie držení hlavy/trupu a DK, stranová predilekce.
Anatomie[upravit | editovat zdroj]
Vývoj kyčelního kloubu začíná mezi 3. a 6. týdnem intrauterinního života:
- antetorze krčku (anteverze) – Novorozenec až 40°, u dospělých nakonec mezi 12–15°
- CD úhel (kolodiafyzální – úhel mezi krčkem a diafýzou) – při narození kolem 150° (tzv. fyziologická valgozita), v dospělosti zhruba 130°
- anteverze acetabula – 2° retroverze až 14° anteverze, význam m. iliopsoas
- osifikační jádra stehenní kosti – Diafýza 6. týden intauterinně, distální epifýza 9. M i. u., proximální epifýza od 3. M postnatálně, velký trochanter 4. R, malý trochanter 12. R
- Y-chrupavka a chrupavka velkého trochanteru – zanikají kolem 13.–14. roku věku
Patologická anatomie[upravit | editovat zdroj]
VDK je spojitá řada patologických změn od nejlehčích po nejtěžší stupně.
- acetabulum – bývá deformováno vpředu, může být everze labra, porušena kostěná + chrupavčitá část acetabula, luxace směřuje ventrálně a proximálně
- krček stehenní kosti – antetorze spojena s valgozitou, tlakem změny na okraji acetabula
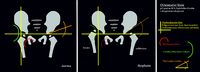
Stupně VDK při narození dle Dunna:
- 1. stupeň – polohová instabilita
- 2. stupeň – subluxace
- 3. stupeň – luxace – výrazná deformace acetabula, výrazná anteverze, inverze limbu, protažené ligamentum teres i ligamentum transversum, změny na pouzdru a kloub inkongruentní, v dalším průběhu se zvyšuje tlak na hlavičku, kloubní pouzdro se nadále prodlužuje a uvolňuje, může dokonce srůstat s hlavicí, dochází ke změnám na limbu, prodlužuje se ligamentum capitis femoris, zmnožuje se pulvinar, zvětšuje se valgozita krčku a anteverze, bývá menší hlavička
- svaly – zkráceny, nejvíce však změněn musculus iliopsoas, kt. je hlavičkou vytahován a zařezává se do pouzdra, kde vytváří istmus a tzv. pouzdro tvaru přesýpacích hodin
Izolovaná dysplázie acetabula nezpůsobuje luxaci ani subluxaci kyčle, rozlišujeme 4 stupně dysplázie acetabula:
- 1. stupeň – acetabulum normální, jen laterální okraj není plně vyvinut
- 2. stupeň – již strmá stříška
- 3. stupeň – oválné acetabulum, vertikálně prodloužené
- 4. stupeň – acetabulum je ploché, je již vyvinutý neokotyl (neoacetabulum), ve kterém je hlavička femuru
Vždy je přítomno prodloužení ligamentum teres, hypertrofický pulvinar a zpomalení osifikace epifýzy proximálního femuru, a tím vzniklý dlouhý valgózní krček s velkou anteverzí.
Vyšetřovací metody[upravit | editovat zdroj]
- klinické vyšetření
- sonografie dětských kyčelních kloubů podle Grafa
- rentgenové vyšetření
Klinické vyšetření[upravit | editovat zdroj]
Anamnéza zaznamenává průběh těhotenství – první či opakované, zda nebyla matka nemocná (hl. virózy), neprodělala radiační zátěž atp., pátráme po přítomnosti VDK a ostatních vrozených ortopedických vadách v rodině i širším příbuzenstvu. Při vlastním klinickém vyšetření sledujeme:
- postavení dolních končetin – patologická velká flexe a abdukce / addukce v kyčlích, asymetrie držení končetin
- svalový tonus
- pohyb končetin – omezení abdukce na jedné, případně na obou stranách
- hloubku adduktorových jamek – palpace kloubní hlavice v jamce
- asymetrii stehenních rýh
- asymetrii gluteálních rýh v poloze na břiše či ve visu
- přítomnost skoliózy
- palpujeme velký trochanter v poloze na břiše – příliš volný pohyb by neměl být
- Bettmanovo znamení – při 90° flexi v kolenou a kyčlích je koleno na luxované straně níže
- Barlow – dislokační test, DK flektujeme do 60°, stehno obejmeme dlaní tak, že palec je na vnitřní straně kolena a stehna, prsty jsou na zevní straně stehna a dosahují k velkému trochanteru. Tlakem na stehno v podélné ose při současné lehké vnitřní rotaci s addukcí dojde u nestabilní kyčle k vyklouznutí hlavice z acetabula
- Ortolaniho příznak – při převádění končetiny do abdukce a flexe dojde k přeskočení a lupnutí (repozice hlavice do jamky kyčelního kloubu), nikdy nedělat násilím (aby nedocházelo k traumatizaci luxované hlavice)
- Trendelenburgův příznak – u větších dětí, pokles pánve při stoji na 1 noze
Sonografie[upravit | editovat zdroj]
Nenahrazuje RTG vyšetření, ale může je minimalizovat.
Systém trojího síta (dle prof. Grafa) zahrnuje vyšetření klinické a sonografické:
- 1. etapa (3.–5. den po narození) – v porodnici – vyšetření nejprve klinické, pak sonografické, lineární sonda 5–7,5 MHz, již od porodnice nutné dbát na správné balení novorozenců (preventivně abdukční)
- 2. etapa (na konci šestinedělí, 6.–9. týden) – v ortopedické ambulanci – klinické + sonografické vyšetření, nejvíce nestabilních a dysplastických kyčlí se zjistí kolem 6. týdne věku + nutno neprodleně zahájit léčbu
- 3. etapa (12.–16. týden) – klinické + sonografické vyšetření, při nejasných nálezech doplníme RTG
Hodnocení podle Grafa[upravit | editovat zdroj]
Při vyšetření užíváme pomocných linií:
- základní linie – totožná s echem kosti kyčelní
- linie kostěného okraje acetabula – přímka procházející dolním okrajem kosti kyčelní a inflexním bodem (promontoriem) / vrcholem kostěné stříšky
- linie chrupavčité stříšky – spojuje inflexní bod + střed labra
- úhel α (úhel kostěné stříšky) – úhel, který svírá základní linie s linií kostěné stříšky, normálně 60° a více
- úhel β (úhel chrupavčité stříšky) – úhel, který svírá základní linie s linií chrupavčité stříšky, normálně 55° a méně
- centrace hlavice – správná, je-li větší část hlavice mediálně od základní linie
Nálezy dělíme do následujících skupin:
- typ I – normální nález bez ohledu na věk
- typ II – stabilní dysplázie – nejrozšířenější forma VDK, centrovaný kyčelní kloub se zaobleným kostním okrajem, úhel α je 50–59° a β je větší než 55°, prodloužit abdukční balení (případně Frejkova peřinka) do normalizace sonografického nálezu
- typ III – decentrovaný kyčelní kloub – nedostatečně vyvinutá kostěná i chrupavčitá stříška, kyčel decentrovaný a hlavice proximalizovaná, nelze měřit úhel α, distrakční režim, verifikujeme RTG vyšetřením
- typ IV – nejzávažnější – končí často otevřenou repozicí, okamžitě distrakční režim
Rentgenové vyšetření[upravit | editovat zdroj]
Stanovení úhlů a pomocných linií:
- Hilgenreinerova linie – čára spojující středy Y-chrupavek
- úhel stříšky (AC úhel) – mezi spojnicí okrajů acetabula a Hilgenreinerovou linií, ve věku 3–4 měsíců norma do 30°, vyšší patologický
- Shentonova-Ménardova linie – pomyslná křivka jdoucí krčkem femuru + plynule přecházející do mediálního okraje horního raménka stydké kosti
- Hlavinkova line – myšlená křivka procházející zevním okrajem lopaty kosti kyčelní a zevním okrajem krčku stehenní kosti
- Ombrédannova-Perkinsova vertikála – linie spuštěná ze zevního okraje acetabula kolmo na Hilgenreinerovu linii
- Kopitzův paralelogram (tzv. čtverec jistoty) – dolní strana je tvořena horním okrajem epifyzární linie femuru a horní strana linií stříšky, u patologických stavů kosoúhlý čtyřúhelník
Podle RTG nálezů dělíme VDK do několika skupin:
- preluxace (acetabulární dysplázie) – pouze strmá stříška a zvětšení AC úhlu (od 30–35°), klinický nález normální, hlavice dobře centrována, terapie: abdukční balení
- subluxace – kromě AC úhlu (větší než 30°) porušena i Shentonova a Hlavinkova linie, horní konec nepřesahuje Hilgenreinerovu linii, terapie: Frejkova peřinka či Pavlíkovy třmeny, sledujeme po 1–3 týdnech
- marginální luxace – krátká strmá stříška, hlavice tlačí na zárodečnou vrstvu chrupavčité stříšky a labra → vede k dysplázii acetabula, porušeny Shentonova i Hlavinkova linie, Kopitzův paralelogram výrazně kosoúhlý, terapie: hospitalizace – distrakce + spika či operace
- luxace – jádro v horním zevním kvadrantu, lateralizace hlavice, porušena Shentonova i Hlavinkova linie (prochází mediálním okrajem femuru), klinicky zkrat a asymetrie končetiny, prázdná kloubní jamka, omezení abdukce, nález je nejnápadnější v tzv. „žabí poloze“ (na břiše s flexí končetin v kolenou a kyčlích nelze na luxované straně abdukovat – končetina je ve větší či menší extenzi), terapie: hospitalizace – distrakce a spika či operace
Terapie[upravit | editovat zdroj]
Principem je z decentrovaného a nestabilního kloubu vytvořit správně indikovanou léčbou kloub stabilní a centrovaný. Kyčelní dysplazie vyžaduje léčbu abdukční pomůckou adekvátní ke zjištěnému stavu. Preventivní indikace širokého (abdukčního) balení je obsolentní, neboť bezdůvodně zpomaluje motorický vývoj dítěte.
Pro nejlehčí stupně dysplazie využíváme Frejkovu peřinku, Wagnerovy punčošky nebo Pavlíkovy třmeny. Režim nošení všech pomůcek je celodenní (tedy 23 hodin, 1 hodina je vyčleněna na hygienu).
U decentrované kyčle s kontrakturou nebo neúspěchu předchozí léčby je indikována distrakční léčba za hospitalizace. Distrakce trvá celkem 6 týdnů a je ukončena atrografickým vyšetřením v krátké celkové anestezii. Pokud je nález příznivý, nasazujeme oboustrannou spiku na dalších 6 týdnů a doléčujeme v Pavlíkových třmenech. Naopak, pokud při arthrografii nalézáme repoziční překážku, je indikováno operační řešení.
Konzervativní terapie[upravit | editovat zdroj]
Pomůcky užívané pro konzervativní léčení:
- prosté abdukční balení – užíváme jako prevenci minimálně do 6 týdnů věku, kdy nacházíme nejvíce dysplázií, dále u preluxací
- abdukční Frejkova peřinka či Pavlíkovy třmeny – u subluxací a preluxací po 16. týdnu věku, dokud se neobjeví osifikační jádro femuru
- distrakční režim – za hospitalizace, u marginální a ilické luxace, rám součástí kojenecké postele
- distrakci provádíme podle stanoveného harmonogramu a systému závěsů
- užíváme jen takových poloh, kdy není ohroženo prokrvení hlavice (bezpečná zóna, safe zone) – flexe v kyčlích v rozsahu 90–120°, abdukce 50–70°, stabilní zóna (stable zone) je oblast, při níž je kyčel centrována a je stabilní (vždy v rozsahu bezpečné zóny)
- distrakce probíhá 24 hodin denně, dítě snímáme jen na krmení + hygienu
- o repozici se přesvědčujeme sonograficky, rentgenologicky a klinicky, k vyloučení repoziční překážky provádíme artrografii
- v případě ověření repozice a vyloučení repoziční překážky zahajujeme retenční fázi léčení – přiložení sádrové spiky v bezpečné zóně nejméně na 6 týdnů, pak snímáme a po RTG a SONO kontrole nasazujeme abdukční pomůcku
- nebezpečí aseptické nekrózy hlavice → kontrolujeme rentgenologicky zpravidla jednou za 8 týdnů, ultrazvuková kontrola může být častější
- najdeme-li repoziční překážku, operujeme
Operační terapie[upravit | editovat zdroj]
4 základní typy operací VDK:
- otevřené (krvavé) repozice (jednostranná do adolescentního věku, oboustranná do 10 let)
- extraartikulární výkony na proximálním femuru
- pánevní osteotomie či acetabuloplastiky
- kombinace těchto výkonů (např. Salterova pánevní osteotomie + varizační osteotomie femuru)
Repoziční překážky:
- extraartikulární (striktura kloubního pouzdra) – zkrácený m. iliopsoas, adduktory, m. gluteus medius
- intrakapsulární – invertovaný limbus, pulvinar acetabuli, zbytnělé lig. transversum acetabuli aj.
Jde o operace repoziční, s otevřením kloubního pouzdra, provede se zakloubení a následná sádrová fixace. Různé typy operačních přístupů (přední či mediální)
- je-li přítomna velká anteverze → připojena subtrochanterická osteotomie s abreviací femuru
Po 18. měsíci věku již není mělké acetabulum schopné udržet reponovanou hlavici v jamce → nutné připojit pánevní osteotomii (zastřešující operace):
- Salterova pánevní osteotomie (po 18. měsíci věku) – korekce špatné orientace acetabula, aby byla kyčel stabilní ve funkčním postavení, osteotomie se provádí supraacetabulárně, do incisura ischiadica se zavede pila, po protětí pánve se do osteotomie vkládá štěp z lopaty kyčelní → acetabulum se sklápí vpřed a laterálně → změní se úhel stříšky, hlavice je v kyčli po zakloubení stabilní, výhoda: acetabulum a jeho chrupavka zachovány (fyziologické poměry v kloubu), operací se prodlouží i končetina o tloušťku vloženého štěpu
- Pembertonova osteotomie – osteotomie nepronikala do incisury ischiadické, štěpy nebyly fixovány kovovým materiálem
- Steelova trojí osteotomie (nad 6 let) – osteotomie všech 3 pánevních kostí kolem acetabula, úprava pozice acetabula do předem zvolené polohy a transfixace Kirschnerovými dráty, náročná operace
- Chiariho osteotomie – horizontální osteotomie s podsunutím distálního fragmentu mediálně → došlo k zastřešení na zevní straně nad kyčelním kloubem
Operace následků léčení:
- extraartikulární transpozice velkého trochanteru – přerostlý a vysoce nasazený velký trochanter se odtíná, fixuje se asi 3 cm distálněji a současně se připojuje jeho apofyzeodéza
Izolované výkony v oblasti proximálního femuru:
- valgizační či
- varizační
- derotační osteotomie
Komplikace terapie a reziduální vady[upravit | editovat zdroj]
- aseptická nekróza hlavice femuru (7%) se změnami tvaru hlavice (coxa plana, coxa vara s přerůstem velkého trochanteru, coxa magna)
- tvarové odchylky acetabula
- změny CD úhlu a úhlu antetorze
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Vrozené vady končetin
- Kongenitální pakloub bérce
- Proximální fokální femorální deficience
- Trendelenburgův příznak
Použití literatura[upravit | editovat zdroj]
- KOUDELA, K., et al. Ortopedie. 1. vydání. Praha : Karolinum, 2004. ISBN 80-246-0654-2.
- SOSNA, A., P. VAVŘÍK a M. KRBEC, et al. Základy ortopedie. 1. vydání. Praha : Triton, 2001. ISBN 80-7254-202-8.
- Vypracované otázky k atestaci z pediatrie, MUDr. Havránek
- DUNGL, P., et al. Ortopedie. 1. vydání. Praha : Grada Publishing, 2005. ISBN 80-247-0550-8.