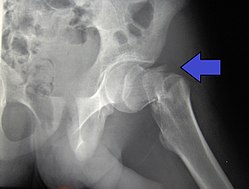
Zlomeniny proximálního femuru
Zlomeniny proximálního femuru (PF) patří k nejčastějším diagnózám ortopedické a traumatologické denní praxe. V České republice ročně postihnou okolo 11–15 tisíc lidí. Nejvíce se to týká žen v 7.–8. deceniu. Tyto zlomeniny doprovází řada závažných komplikací, které jsou pro pacienty velkou zátěži, a tudíž jsou provázeny vysokou mortalitou, která široce souvisí nejen s medicínskou péčí, ale také s kvalitou následné rekonvalescence a sociálním zázemím.
Zlomeniny proximálního femuru jsou typické pro dvě odlišné skupiny pacientů. Menší první skupinu tvoří spíše mladí muži po dopravní nehodě, sportovním úrazu či pádu z výšky (tzv. high-energy trauma). Druhou větší skupinu tvoří obvykle starší ženy (průměrně okolo 78 let) s anamnézou pádu (doma či venku) bez velkého násilí. Vzhledem k rozdílnosti celkového stavu a kvalitě kostní tkáně těchto skupin pacientů, se výrazně liší i terapeutický přístup.
Anatomické souvislosti[upravit | editovat zdroj]
- Proximální femur tvoří hlavice, krček a trochanterický masiv. Krček svírá s dlouhou osou femuru 125–135° = kolodiafyzární úhel.
- Kost je zde tvořena převážně spongiózou, která je tvořena trámci orientovanými podle směru zatížení. Kortikalis je silnější spíše na vnitřní straně − Adamsův oblouk.
- Kloubní pouzdro zesilují vazy – ligamentum iliofemorale, ischiofemorale a pubofemorale.
- Cévní zásobení vychází z a. femoralis skrze větve a. circumflexa femoris medialis a lateralis. Jen nepatrný vliv má a. ligamenti capitis femoris.
- Při úbytku spongiózní tkáně v souvislosti s osteoporózou zde vzniká locus minoris resistentiae vůči působícím střižným silám.
Rozdělení[upravit | editovat zdroj]
Zlomeniny hlavice[upravit | editovat zdroj]
- Nepříliš častý typ zlomeniny. Typický pro skupinu mladých pacientů při vysokoenergetickém násilí v souvislosti s luxacemi a zlomeninami acetabula.
- Podrobněji je dělí tzv. Pipkinova klasifikace.
Zlomeniny krčku[upravit | editovat zdroj]
- Tvoří asi polovinu zlomenin PF.
- Podle lomné linie je dělíme na:
- intrakapsulární (subkapitální, mediocervikální);
- extrakapsulární (bazicervikální, laterální).
- Intrakapsulární zlomeniny jsou nebezpečné z hlediska možného porušení cévního zásobení, které vede ke vzniku komplikací jako je avaskulární nekróza či pakloub.
- Existují různé hodnotící klasifikace – dle Pauwelse (průběh lomné linie vzhledem k horizontále), dle Gardena (riziko vzniku avaskulární nekrózy podle poškození kostních trámců).
- Vzhledem k rizikům dominuje v léčbě aloplastika.
Zlomeniny trochanterické[upravit | editovat zdroj]
- Pertrochanterické – lomná linie prochází trochanterickým masivem.
- Intertrochanterické – lomná linie je mezi velkým a malým trochanterem.
- Tvoří přes polovinu zlomenin PF.
- Velmi dobře se hojí, vznik komplikací typu avaskulární nekrózy je vzácný.
- V léčbě závisí na kvalitě kosti, dislokaci a stabilitě, většinou se řeší metodou osteosyntézy.
- Klasifikují se podle AO klasifikace, tvoří skupiny A1–A3:
- A1 – jednoduchá zlomenina, stabilní, bez poškození Adamsova oblouku a laterální kortikalis velkého trochanteru;
- A2 – kominutivní zlomenina, nestabilní dle velikosti vylomeného posteromediálního fragmentu, laterální kortikalis bez porušení;
- A3 – intertrochanterická zlomenina, nestabilní, lomná linie probíhá přes mediální i laterální kortikalis.
Zlomeniny PF mohou vzniknout i na podkladě nádorových procesů jako patologické, či je mohou doprovázet zlomeniny diafýzy femuru.
Diagnostika[upravit | editovat zdroj]
Pro zlomeniny PF bývá již pohledově typické viditelné zkrácení končetiny (může být až několik cm) a zevní rotace se semiflexí. Pacient leží, nemůže končetinou hýbat ani chodit. Na přední ploše kyčle a v oblasti velkého trochanteru je palpační bolestivost. (Ale nic z toho nemusí být u zaklíněné zlomeniny.) Z vyšetření je základem rentgenový snímek kyčle (v AP a axiální projekci) a snímek celé pánve (pro vyloučení zlomenin ramének stydkých kostí). U starších pacientů se obvykle zároveň pořizuje i RTG snímek plic. UZ vyšetření pro zjištění hemarthros u intrakapsulárních zlomenin.
Léčba[upravit | editovat zdroj]
Metoda léčby se může ubírat několika směry podle typu zlomeniny, věku, celkového stavu, kvality kosti, stavu kůže, přítomnosti zánětu, stavu kyčelního kloubu, aktivity a mobility pacienta před úrazem, schopnosti spolupráce.
- Konzervativní léčba – pouze u stabilních zaklíněných fraktur (ale riziko dislokace až 60 %). Indikuje se u pacientů neschopných pohybu už před úrazem či u pacientů, pro které je operace riziková. Konzervativní léčba je ovšem také rizikem vzhledem ke komplikacím dlouhodobé imobilizace spojené s vysokou úmrtností. Pokud je pohyb možný, je nutné odlehčit poraněnou končetinu pomocí berlí (až na 3 měsíce).
- Operační léčba – indikuje se při všech dislokovaných zlomeninách krčku i zlomeninách trochanteru. Měla by proběhnout neprodleně, nejlépe do druhého dne, pokud to dovolí celkový stav pacienta. Provádí se osteosyntéza či aloplastika.
- Typ výkonu souvisí s mnoha okolnostmi jako je: dislokace, stabilita, sklon lomné linie, varózní nestabilita, věk, stav acetabula, artrotické změny, hybnost, celkový stav pacienta atp.
Osteosyntéza[upravit | editovat zdroj]
Používají se tzv. dynamické kyčelní šrouby (DHS = Dynamic hip screws; tahové-spongiózní a antirotační) a intramedulární kyčelní hřeby (IMHN = intramedullary hip nails):
- u všech zlomenin trochanteru bez přítomnosti artrózy;
- u dislokovaných intrakapsulárních zlomenin krčku (u mladších pacientů cca pod 65 let);
- u nedislokovaných intrakapsulárních zlomenin krčku (preventivně proti sekundární dislokaci u pacientů nad 70 let).
Aloplastika[upravit | editovat zdroj]
Používají se náhrady cervikokapitální a totální:
- u dislokovaných intrakapsulárních zlomenin krčku (u starších pacientů cca nad 65 let);
- u všech zlomenin proximálního femuru s přítomností pokročilejší artrózy;
- u některých patologických zlomenin.
Cervikokapitální náhrady (CCEP):
- jednodušší, méně zatěžující výkon;
- riziko poškození acetabula z protruze hlavice endoprotézy u aktivních pacientů;
- indikována u starších pacientů (nad 80 let) s minimálními nároky na pohyb pro špatný biologický stav;
- kontraindikace při artróze.
Totální náhrada (TEP totální endoprotéza):
- náročnější, více zatěžující výkon;
- lepší dlouhodobá funkce;
- indikována u intrakapsulárních zlomenin krčku starších pacientů (nad 70 let) v dobrém biologickém stavu a u PF fraktur s pokročilou artrózou.
Následná péče a komplikace[upravit | editovat zdroj]
Pooperační péči se při zlomeninách PF musí věnovat obzvláště velká pozornost, aby došlo ke správnému hojení a následné vertikalizaci a mobilizaci pacientů. Zvláště u starších pacientů v nedobrém celkovém stavu je pooperační mortalita vysoká. Následná péče bývá dlouhodobá, pacienti nejsou plně soběstační a jsou odkázáni na ošetřovatelskou a sociální péči a spolupráci rodiny.
Komplikace, které mohou nastat, ať už celkové či lokální:
- zápal plic;
- infekce, špatné hojení rány, infekce močových cest;
- rozvoj imobilizačního syndromu, tromboflebitida, TEN, embolizace;
- dekubity.
Specifické komplikace hojení PF:
- avaskulární nekróza hlavice femuru;
- vznik pakloubu;
- zhojení ve varozitě.
Odkazy[upravit | editovat zdroj]
Externí odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Femur
- Zlomeniny diafýzy femuru
- Typy zlomenin a jejich dislokace
- Pooperační komplikace v ráně
- Osteosyntéza a její principy
- Aloplastika
Použitá literatura[upravit | editovat zdroj]
- ŽVÁK, Ivo. Traumatologie ve schématech a RTG obrazech. 1. vydání. Praha : Grada, 2006. ISBN 80-247-1347-0.
- BARTONÍČEK, Jan, et al. Zlomeniny proximálního femuru. Postgraduální medicína [online]. 2005, roč. 5, vol. -, s. 485-492, dostupné také z <https://zdravi.euro.cz/clanek/postgradualni-medicina/zlomeniny-proximalniho-femuru-168656>. ISSN 1214-7664.
- HONZA, Petr, et al. Zlomeniny proximálního femuru a jejich řešení. Med. Pro Praxi [online]. 2008, roč. 5, vol. 10, s. 393–397, dostupné také z <http://www.solen.cz/pdfs/med/2008/10/12.pdf>. ISSN 1803-5310.