Infarkt myokardu (patologie)
Infarkt myokardu (IM, MI, česky srdeční záhať) je ischemická nekróza myokardu vzniklá v důsledku uzávěru koronární tepny trvajícím alespoň 20–40 minut. Vzniká nejčastěji na podkladě aterosklerotických změn v koronárním řečišti, které vrcholí krvácením do aterosklerotického plátu nebo zanesením embolu.
Patofyziologie[upravit | editovat zdroj]
V důsledku hypoxie kardiomyocytů dochází k metabolickým změnám, jež vedou k narušení jejich funkce a následně k apoptóze či nekróze buněk. Nahromadění některých metabolitů (laktát, serotonin, adenozin) způsobuje anginózní bolest v dermatomech C7–T4. Poškozená tkáň spouští zánětlivou odpověď. Posléze se hojí vazivovou jizvou.
Infarktové ložisko vykazuje poruchu kinetiky a může vést ke snížení srdečního výdeje. Srdeční insuficience pak může zapříčinit hypertenzi v plicním řečišti, jejíž důsledkem může být vznik edému plic a dyspnoe, a dále rozvoj kardiogenního šoku. Poklesem systémového tlaku je aktivován vegetativní nervový systém, který způsobí zvýšení tepové frekvence, pocení, studenou kůži a nauzeu.
Na rozdíl od anginy pectoris dochází u IM k nekróze kardiomyocytů, bolest trvá déle než 15 minut a neustupuje v klidu ani po podání nitrátů.
Patologie[upravit | editovat zdroj]
Při infarktu propadají nekróze všechny tkáňové složky srdečního svalu (kardiomyocyty + intersticium), při lehčí ischemii je nekróza pouze parciální (nekrotizují kardiomyocyty, intersticium zachováno – vazivo, které je méně náchylné na nedostatek kyslíku) – tzv. myomalacie.
Rozdělení infarktu myokardu:
- 1. transmurální – postihuje více jak 3/4 stěny, širší než 2,5 cm. Vzniká trombotickým uzávěrem koronární tepny a je lokalizován v oblasti jejího řečiště.
- 2. laminární – postihuje určitou vrstvu svaloviny v rozsahu 1/3 až 1/2 stěny, nejčastěji má podobu subendokardiální. Vzniká při těžké stenozující skleróze většinou všech tří koronárních cév, tvoří buď jedno souvislé ložisko nebo více drobných ložisek.
Transmurální infarkt vždy postihuje levou komoru, často společně se septem, neboť levá komora má největší pracovní zatížení a tedy také největší spotřebu kyslíku. Existuje i možnost současného postižení pravé komory a myokardu síní, vždy ale jako součást ložiska zasahujícího sem z levé síně. Izolovaný infarkt pravé komory prakticky neexistuje. Podle lokalizace uzávěru dělíme transmurální infarkt na:
Nejzávažnější je infarkt zadní stěny, a to kvůli možnosti postižení nodus atrioventricularis (z r. septi fibrosi z RIP, v 90 % z pravé, v 10 % z levé koronární arterie) – výsledkem fibrilace komor.
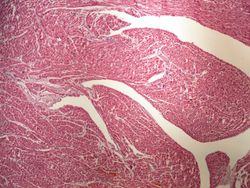
Makroskopický vzhled infarktu myokardu:
- 18–24 hodin – bledost, cyanóza myokardu, ztenčení stěny levé komory v místě ložiska,
- 3–5 dnů – plně rozvinutá koagulační nekróza – žluté ložisko s hemoragickým lemem,
- 1 týden – od periferie ložisko šedne (tvorba granulační tkáně),
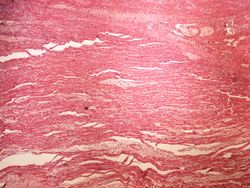
- 6–8 týdnů – zajizvení.
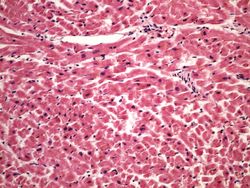
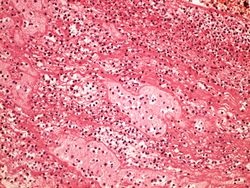
Mikroskopický vzhled infarktu myokardu:
- 4–8 hodin – ztenčení, protažení a zvlnění mrtvých kardiomyocytů (tahem okolní živé svaloviny), edém intersticia,
- 12–24 hodin – koagulační nekróza – vzestup eosinofilie cytoplasmy, karyolýza (zblednutí jádra) nebo pyknóza (svrašťování a ztmavnutí jádra),
- 24 hodin – neutrofily v okolí nekrózy (nejvíce 2.–3. den),
- 3.–7. den – rozpad mrtvých buněk, makrofágy,
- 7. den – tvorba granulační tkáně,
- 6 týdnů – kolagenní jizva.
Komplikace[upravit | editovat zdroj]
V rámci poruchy kinetiky infarktem postiženého myokardu a změně biomechanických vlastností může vzniknout aneurysma, v němž se mohou tvořit a organizovat intraventrikulární nástěnné tromby (vazivové ztluštění endokardu) s možnou systémovou embolizací (mozek, ledviny, slezina, střeva, končetiny). Stěnu aneurysmatu tvoří buď nekrotický myokard (akutní aneurysma), nebo vazivo poinfarktové jizvy, často kalcifikované (chronické aneurysma). Může dojít ke vzniku defektu komorového septa, k prolapsu mitrální chlopně při postižení papilárního svalu, k funkční insuficienci mitrální chlopně na podkladě dilatace komory, k perforaci srdeční stěny a k tamponádě.
- Postižení levé komory může vést k levostranné insuficienci a k městnání krve v plicích, jehož důsledkem pak je rozvoj plicního edému.
- Zánětlivá reakce na poškození může způsobit perikarditidy – pericarditis epistenocardiaca – fibrinózní nebo serofibrinózní zánět perikardu nad ložiskem transmurálního infarktu nebo difusní.
- Infarktové ložisko brání převodu akčního potenciálu, což může být zdrojem arytmií, v nejhorším případě komorová fibrilace.
- Při městnání krve v systémové cirkulaci může vzniknout fluidothorax způsobující další depresi ventilace.
- Hypoperfuze může vést k hypoxickému postižení dalších orgánů (ledviny, plíce).
- Ruptura myokardu – ruptura volné stěny levé komory (vede k hemoperikardu a tamponádě srdeční), interventrikulárního septa (vznik levo-pravého zkratu) nebo papilárního svalu (mitrální insuficience).
Diagnostika a léčba[upravit | editovat zdroj]
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Infarkt myokardu (interna)
- Infarkt
- Angina pectoris
- Biochemická vyšetření u akutního infarktu myokardu
- Cévní zásobení srdce
- Doporučený postup vyšetření při podezření na akutní infarkt myokardu
- Bypass
- Infarkt myokardu čerstvý (preparát)
Externí odkazy[upravit | editovat zdroj]
Zdroj[upravit | editovat zdroj]
- PASTOR, Jan. Langenbeck's medical web page [online]. [cit. 23.04.2010]. <https://langenbeck.webs.com/>.
Použitá literatura[upravit | editovat zdroj]
- NEČAS, Emanuel, et al. Patologická fyziologie orgánových systémů. Část I. 1. vydání. Praha : Karolinum, 2007. ISBN 978-80-246-0615-6.