Aortální regurgitace
(přesměrováno z Aortálna insuficiencia)
Aortální regurgitace je zapříčiněna nedomykavostí aortální chlopně. Insuficience aortální chlopně může být zapříčiněna dilatací kořene aorty či postižením samotné chlopně a to jak v důsledku získaných, tak i kongenitálních vad.[1] V patofyziologii aortální regurgitace dominuje objemové přetížení levé komory.[1][2] Diagnostika této vady je komplikována někdy i mnohaletým asymptomatickým obdobím.[1] Kromě klinického vyšetření je základní vyšetřovací metodou echokardiografie.[1][3] V léčbě se může uplatnit jak kardiochirurgická intervence, tak katetrizační náhrada chlopně.
Etiopatogeneze[upravit | editovat zdroj]
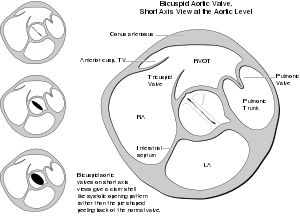
Příčiny rozvoje aortální regurgitace lze rozdělit do dvou hlavních kategorií - dilatace kořene aorty a postižení samotné chlopně. K dilataci aorty (nejen jejího kořene) může být výsledkem genetických syndromů, především Marfanova a Ehlers-Danlosova syndromu. Zvýšený výskyt je také u ankylozující spondyloartritidy.[1][2] Další významnou příčinou dilatace aortálního kořene je hypertenze s důsledky v podobě zvýšené tuhosti aortální stěny, ztráty elasticity a aterosklerotického postižení. Aortální regurgitace také často vzniká na podkladě infekční endokarditidy, bikuspidální chlopně, v rámci porevmatického postižení, myxomatózního postižení, kalcifikační (degenerativní) nemoci chlopní, traumatu hrudníku či disekce aorty. Dalšími méně častými příčinami je postižení aortální chlopně v rámci systémových zánětlivých onemocnění (SLE), infiltrativních a střádavých onemocnění či aortitida.[1][2][3][4] Často se také vyskytuje společně s aortální stenózou.
V patofyziologii aortální regurgitace dominuje objemové přetížení levé komory, které je ve většině případů chronicky progredující.[2][3] Levá komora tedy v průběhu času dilatuje a rozvíjí se obraz excentrické hypertrofie.[3] V iniciálních fázích, někdy i několik let, nemusí být dilatace doprovázena snížením systolické funkce levé komory ani výrazným zvýšením plnících tlaků komory, a tedy diastolickou dysfunkcí. Tato vada tedy zůstává velice dlouho asymptomatická, což komplikuje nejen diagnostiku ale i léčebný postup, protože zůstává jen poměrně omezený časový úsek pro efektivní intervenci ještě před ireverzibilním postižením systolické funkce komory.[1] Dilatace levé komory vedoucí ke zvýšené spotřebě myokardu, její systolická (a později i diastolická) dysfunkce společně se sníženým diastolických krevním tlakem nakonec ve výsledku vedou k hypoxickému postižení myokardu a levostrannému srdečnímu selhání.[5] To může být dále komplikováno sekundární mitrální regurgitací, což vede společně se sníženou poddajností komor v důsledku progredující dilatace ke zvýšení tlaků v levé síni.[5]
Klinický obraz[upravit | editovat zdroj]
Aortální regurgitace bývá dlouho (až desetiletí) asymptomatická. Projevuje se únavou, námahovou dušností, ztrátou výkonnosti a méně často stenokardiemi.[1][2][3] Charakteristické je zvýšení pulzního tlaku při snížení diastolického tlaku při současném zvýšení tlaku systolického.[1][2][3] Pacienti s aortální regurgitací špatně tolerují fibrilaci síní a extrasystolií kvůli zvýšení postextrasystolického objemu komory.[1] Naopak je udávána do rozvoje srdečního selhání dobrá tolerance zátěže, kdy tachykardie zkracuje trvání diastoly, a tedy i regurgitace.[6] Pacienti s akutně vzniklou aortální regurgitací se prezentují obrazem plicního edému a kardiogenního šoku.
Fyzikální nález[upravit | editovat zdroj]
Auskultačně zjistíme foukavý diastolický decrescendový šelest nad aortálním ústím s maximem v Erbově bodě (3.-4. mezižebří parasternálně).[1][3] Eventuálně je slyšet na hrotu diastolický mitrální šelest Austina Flinta připomínající mitrální stenózu, který je způsoben předčasným uzávěrem předního cípu mitrální chlopně proudem regurgitující krve z aorty.[1][6] Tím přední mitrální cíp působí relativní stenózu mitrálního ústí. Typické je již zmíněné velké rozpětí systolického a diastolického krevního tlaku, což má svůj korelát v mrštném Corriganově pulsu na karotidách.[6]
Známkami pokročilého postižení jsou např. Quinckeho kapilární příznak (při stlačení nehtu pulzuje okraj lunuly), Mussetův příznak (otřásání hlavy s pulzací) a Müllerův příznak (třásání uvuly s tepem).[2][3][6]
Diagnostika[upravit | editovat zdroj]
Základním diagnostickým nástrojem je u aortální stenózy transthorakální a jícnová echokardiografie. Není výjimkou, že aortální regurgitace je i v případě tohoto vyšetření náhodným nálezem u asymptomatických pacientů.
RTG hrudníku většinou odhalí zvětšení srdečního stínu, dilataci v oblasti ascendentní aorty, případně známky městnání v malém oběhu. EKG je taktéž nespecifické, většinou jsou zastiženy známky hypertrofie a zatížení levé komory, případně sklon srdeční osy doleva. Vyšetření magnetickou rezonancí nebo počítačovou tomografií se využívá především pro posouzení dilatace aorty či detailnější zobrazení dalších struktur. Srdeční katetrizace slouží k vyloučení ischemické choroby srdeční.[2][3][6]
Suverénní diagnostickou metodou jsou transthorakální (TTE) a jícnová (TEE) echokardiografie. Vyšetření je schopno do značné míry schopné odhalit etiologii aortální regurgitace (např. bikuspidální chlopeň). Jsou posuzovány rozměry a funkce srdečních oddílů (hemodynamický dopad vady), dále morfologie chlopně a pomocí dopplerovského zobrazení je možné nejen detekovat, ale také kvantifikovat různé parametry regurgitace, např. regurgitační frakci a objem. Jícnová echokardiografie nabízí také možnost detailního 3D zobrazení chlopně.[2][3][6][7]
U vybraných pacientů je také vhodné vyšetření natriuretických peptidů.
Léčba[upravit | editovat zdroj]
Pacienti s hemodynamicky málo významnou a asymptomatickou aortální regurgitací většinou nevyžadují specifickou terapii.[2] Ta je ovšem nutná v případě arteriální hypertenze. U hypertoniků a počínající dilatace levé komory se snažíme medikamentózně snížit distolickou hypertenzi podáváním ACE inhibitorů, která i pozitivně ovlivňují remodelaci, dále blokátory vápenatých kanálů a u symptomatických pacientů i diuretika.[1][2][7] Betablokátory je nutné podávat s opatrností kvůli možné bradykardii, která je pacienty špatně tolerována.[2]
Léčebnými metodami významné aortální regurgitace jsou kardiochirurgická náhrada aortální chlopně nebo náhrada chlopně a kořene aorty (Bentallova operace) při dilataci bulbu a ascendentní aorty. Možné je v indikovaných případech provést také záchovné operace chlopně, např. u dilatace aorty při normální morfologii cípů aortální chlopně.[2][6][7] Operační řešení je indikováno u symptomatických pacientů s významnou aortální regurgitací, u asymptomatických pacientů se systolickou dysfunkcí anebo významnou dilatací levé komory, případně také u významné dilatace ascendentní aorty. Středně významnou aortální regurgitaci je možné u určitých pacientů řešit operačně při současném výkonu na jiné chlopni, na aortě či aortokoronárním bypassu.[7] Stále více se rozvíjející technikou, která je používána především u rizikových pacientů, je katetrizační náhrada aortální chlopně (TAVI, resp. TAVR).[1]
Prognóza asymptomatické aortální regurgitace bez systolické dysfunkce levé komory je dobrá. U symptomatických pacientů s rozvojem srdečního selhání anebo výraznou dilatací levé komory je prognóza horší, bez operace je mortalita zhruba 20 % za rok.[6] Je proto zásadní správné načasování intervenčního řešení, ideálně ještě před rozvinutím symptomů a významné systolické dysfunkce, kdy je prognóza pacientů nejlepší.
Souhrnné video a poslechový nález[upravit | editovat zdroj]
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Vrozené srdeční vady • Získané srdeční vady
- Aorta abdominalis • Aorta thoracica
- Aortální stenóza • Výduť břišní aorty
- Elastická artérie (histologický preparát)
Externí odkazy[upravit | editovat zdroj]
- Aortální regurgitace - Šelest - Audio nahrávky (TECHmED)
- Šelesty pri Aortální regurgitaci - Audio nahrávky (TECHmED)
- Pracovní text z Interní propedeutiky: Aortální regurgitace
Zdroje[upravit | editovat zdroj]
- ČEŠKA, Richard, et al. Interna. 3. vydání. Triton, 2020. ISBN 978-80-7553-782-9.
- MANN, Douglas L, et al. Braunwald´s Heart Disease : A Textbook of Cardiovascular Medicine. 10th Edition vydání. 2015. ISBN 978-0-323-29429-4.
- SILBERNAGL, Stefan a Florian LANG. Atlas patofyziologie. 2. vydání vydání. 2012. ISBN 978-80-247-3555-9.
- OTTO, Catherine M. Textbook of Clinical Echocardiography. 6. vydání. Elsevier, 2018. ISBN 978-0-323-48048-2.
- HLUBOCKÁ, Zuzana. Chlopenní vady [přednáška k předmětu Kardiovaskulární medicína, obor Všeobecné lékařství, 1. LF UK]. Praha. -. Dostupné také z <https://int2.lf1.cuni.cz/1LFIK-96-version1-chlopenni_vady_web.pdf>.
- BAUMGARTNER, Helmut, Volkmar FALK a Jeroen J BAX. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal. 2017, roč. 36, vol. 38, s. 2739-2791, ISSN 0195-668X. DOI: 10.1093/eurheartj/ehx391.
- STANĚK, Vladimír. Kardiologie v praxi. 1. vydání. Praha : Axonite CZ, 2014. ISBN 978-80-904899-7-4.
Reference[upravit | editovat zdroj]
- ↑ a b c d e f g h i j k l m n ČEŠKA, Richard, et al. Interna. 3. vydání. Triton, 2020. ISBN 978-80-7553-782-9.
- ↑ a b c d e f g h i j k l m MANN, Douglas L, et al. Braunwald´s Heart Disease : A Textbook of Cardiovascular Medicine. 10th Edition vydání. 2015. ISBN 978-0-323-29429-4.
- ↑ a b c d e f g h i j HLUBOCKÁ, Zuzana. Chlopenní vady [přednáška k předmětu Kardiovaskulární medicína, obor Všeobecné lékařství, 1. LF UK]. Praha. -. Dostupné také z <https://int2.lf1.cuni.cz/1LFIK-96-version1-chlopenni_vady_web.pdf>.
- ↑ OTTO, Catherine M. Textbook of Clinical Echocardiography. 6. vydání. Elsevier, 2018. ISBN 978-0-323-48048-2.
- ↑ a b SILBERNAGL, Stefan a Florian LANG. Atlas patofyziologie. 2. vydání vydání. 2012. ISBN 978-80-247-3555-9.
- ↑ a b c d e f g h STANĚK, Vladimír. Kardiologie v praxi. 1. vydání. Praha : Axonite CZ, 2014. ISBN 978-80-904899-7-4.
- ↑ a b c d BAUMGARTNER, Helmut, Volkmar FALK a Jeroen J BAX. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal. 2017, roč. 36, vol. 38, s. 2739-2791, ISSN 0195-668X. DOI: 10.1093/eurheartj/ehx391.