Projevy zánětlivých revmatických chorob na pohybovém aparátu a jejich chirurgická léčba
Revmatické nemoci patří mezi nejrozšířenější lidské choroby. Vyskytují se až u 30 % populace, pro 3 % znamenají trvalé postižení.
Revmatoidní artritida
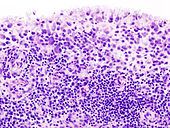
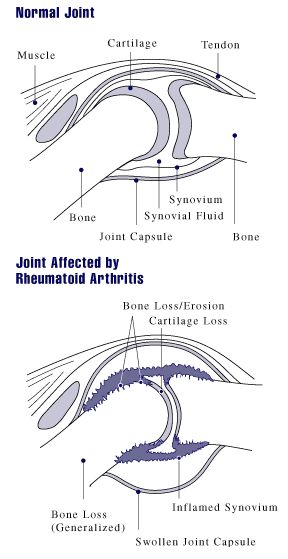
Revmatoidní artritida (polyarthritis progressiva primaria chronica) je chronický zánět charakterizovaný synoviální hypertrofií s infiltrací zánětlivými buňkami, destrukcí kloubní chrupavky a dekalcifikací kosti (osteoporóza). Pro revmatoidní artritidu je charakteristická tvorba protilátek (RF – revmatoidní faktor, ANF – antinukleární faktory) a proteinů akutní fáze. Klinicky lze revmatoidní artritidu popsat jako symetrickou polyartritidu, která predilekčně postihuje drobné klouby ruky a klouby radiokarpální, s prodlouženou ranní ztuhlostí.
Výskyt
Revmatoidní artritida je 2–3× častější u žen. Příznaky se rozvíjejí nejčastěji mezi 20. a 40. rokem věku. Existuje však i juvenilní revmatoidní artritida, která postihuje především velké klouby.
Etiologie
Revmatoidní artritida je autoimunitní zánět, který je často spojen s imunofenotypem HLA-DR4 či DR1. Předpokládá se, že iniciátor je prozatím neznámý mikrobiální patogen (uvažuje se o EBV, retrovirech, parvovirech, borreliích atd.). Proti jakému antigenu je autoimunitní reakce zaměřena, se přesně neví – patrně proti kolagenu typu II nebo proti chrupavkovému glykoproteinu 39 (váže se na DR4). U 80 % pacientů se vyskytuje revmatoidní faktor, tj. protilátky proti Fc fragmentu IgG.
Patologicko-anatomické změny
První změny jsou na synovii, pak v tekutině, na chrupavce a nakonec i paraartikulárně. Nejprve vzniká serofibrinózní nitrokloubní zánět, pak se vytváří panus. Panus je klkovitě zbytnělá synoviální membrána, ve které nadměrně proliferuje vazivo a cévy. Pokrývá kloubní chrupavku, čímž ji oddělí od vyživující synoviální tekutiny. V důsledku toho zanikají chondrocyty a postupně dochází k erozi subchondrální kostní hmoty. Pokud se spojí panus prorůstající z protilehlých stran kloubu, může se dále fibroticky měnit, osifikovat a nakonec dojde k ankylóze.
Dalším morfologickým projevem revmatoidní artritidy jsou revmatické uzlíky, které vznikají zejména v podkoží. Histologicky se skládají ze tří vrstev:
- centrálně je nekrotická tkáň,
- kolem ní je vrstva palisádovitých fibroblastů a mnohojaderných buněk,
- periferně je vrstva chronického zánětu.
Klinický obraz
Postižení kloubů
- Symetrická polyartritida
Zpočátku postižení kloubů ruky (začíná od periferie → proximální interfalangeální → „lahvovité prsty“; metakarpofalangeální; radiokarpální). Většinou nepostihuje distální interfalangeální. Později je typická ulnární deviace prstů ruky, deformity typu labutí šíje (hyperextenze v proximálním interfalangeálním kloubu a flexe v distálním interfalangeálním kloubu) a deformity typu knoflíkové dírky (flexe v proximálním interfalangeálním kloubu a hyperextenze v distálním interfalangeálním kloubu). Klouby jsou bolestivé v klidu, při palpaci a pohybu, objevuje se ranní ztuhlost (rozhýbání trvá déle než hodinu). Na kloubech jsou klasické známky zánětu kromě zarudnutí. V těžších případech může vést chronický zánět až k volární subluxaci zápěstí a ruptuře šlach prstů. Aktivita procesu je kolísavá, často závisí na počasí.
- Postižení jednotlivých kloubů
- Postižení loktů – flexní kontraktury.
- Ramenních kloubů – ruptury rotátorové manžety.
- Kyčelní klouby – postiženy méně často.
- Kolenních klouby – úhlové deformity a flexní kontraktury. Tekutina může pronikat do popliteální bursy – Bakerova cysta. Na noze bývají typickým nálezem kladívkovité prsty a hallux valgus.
- Páteř
Postižena především v krčním úseku, závažné je postižení atlantoaxiálního kloubu se subluxací (bolesti krku a hlavy, útlak míchy). Komplikací subluxace může být i náhlá smrt.
![]() Před každou operací s intubací je při podezření na atlantoaxiální subluxaci nutné provést rentgenový snímek.
Před každou operací s intubací je při podezření na atlantoaxiální subluxaci nutné provést rentgenový snímek.
- Postižení temporomandibulárního kloubu
Působí bolesti při žvýkání.
Průběh nemoci
Jsou 3 typy průběhu nemoci:
- monocyklický – jeden cyklus nemoci následovaný remisí trvající více než 1 rok;
- polycyklický – pozvolně progredující průběh s epizodami nekompletních remisí (nejčastější);
- progredující – trvalá progrese bez remisí.
Mimokloubní postižení
Onemocnění může být provázeno mimokloubními postiženími:
- revmatické uzly (v podkoží, především nad lokty a nad proximální hranou ulny), většinou vícečetné, obvykle na pohmat bolestivé noduly, až několik cm veliké;
- tendosynovitida (hlavně v oblasti rukou, ruptury šlach s rozvojem deformit – labutí šíje, knoflíková dírka);
- osteoporóza (zpočátku periartikulární, později difuzní – patologické fraktury);
- sekundární amyloidóza (AA, zejména poškození ledvin);
- hematologické abnormity (hlavně anémie, trombocytóza);
- oční postižení (iritida, iridocyklitida, keratokonjunktivitida);
- postižení kůže, srdce, cév, nervů, plic apod.
Diagnostika
Laboratorní nález
- Zánětlivé markery (↑ FW, CRP).
- Protilátky:
- revmatoidní faktor (RF) – protilátka (většinou IgM) proti Fc fragmentům IgG, průkaz latex-fixačním testem;
- anti-CCP – protilátka proti cyklickému citrulinovanému peptidu, jsou pro RA specifičtější než revmatoidní faktory;
- APF – antiperinukleární faktory;
- ANF – antinukleární faktory.
- Punktát (biochemicky RF, vysoký obsah polymorfonukleárních buněk).
RTG změny
- Časné – zduření měkkých tkání v blízkosti kloubů, periartikulární osteoporóza, marginální eroze kosti.
- Pozdní – zúžení kloubní štěrbiny, difuzní osteoporóza, deformity, kostěná ankylóza.
Pro hodnocení RTG snímků byla zavedena čtyři stadia dle Steinbrockera.
| Stadium | Charakteristika |
|---|---|
| Stadium I | periartikulární osteoporóza, žádné destrukce |
| Stadium II | mírné známky destrukce, bez deformit |
| Stadium III | destrukce chrupavky a kosti, deformity |
| Stadium IV | fibrózní nebo kostěná ankylóza |
- Dále se v diagnostice může použít scintigrafie (ukáže distribuci postižení v jednotlivých kloubech).
Kritéria pro stanovení diagnózy
Pro diagnózu revmatoidní artritidy je důležitá přítomnost 4 ze 7 kritérií:
- ranní ztuhlost;
- artritida 3 nebo více oblastí;
- artritida kloubů ruky (RC, MCP, PIP);
- symetrická artritida;
- revmatoidní uzly;
- revmatoidní faktor (RF);
- RTG změny.
Léčba
Režimová opatření
V akutním stadiu klid na lůžku, prevence kontraktur, antalgické dlahy atd.
Fyzikální léčba a rehabilitace
Udržování rozsahů pohybů v kloubu, zabránění ochabnutí svalů.
Farmakoterapie
Základ farmakologické léčby tvoří léky modifikující průběh choroby (DMARDs = disease modifying antirheumatic drugs).
Léky modifikující průběh choroby (DMARDs)
Patří sem dvě skupiny léků:
- konvenční,
- biologická léčba.
- Konvenční léky
- metotrexát
 – nejčastěji užívaný lék, lék první volby,
– nejčastěji užívaný lék, lék první volby, - leflunomid
 – inhibitor pyrimidinových nukleotidů, má účinky podobné metotrexátu,
– inhibitor pyrimidinových nukleotidů, má účinky podobné metotrexátu, - sulfasalazin
 ,
, - hydroxychlorochin
 a chlorochin
a chlorochin – mají nejslabší účinek.
– mají nejslabší účinek.
- Biologická léčba
- TNFα inhibitory – etanercept
 , infliximab
, infliximab , adalimumab
, adalimumab , golimumab
, golimumab , certolizumab pegol
, certolizumab pegol
- rituximab
 – chimérická monoklonální protilátka proti CD20 molekule,
– chimérická monoklonální protilátka proti CD20 molekule, - abatacept
 – blokuje aktivaci T-lymfocytu prostřednictvím blokády kostimulačního signálu,
– blokuje aktivaci T-lymfocytu prostřednictvím blokády kostimulačního signálu, - tocilizumab
 – protilátka proti receptoru pro IL-6,
– protilátka proti receptoru pro IL-6, - anakinra
 – antagonista IL-1 receptoru.
– antagonista IL-1 receptoru.
Další léky
- nesteroidní antirevmatika a analgetika – pouze symptomatické léky – inhibitory COX1 – diclofenac
 , indometacin
, indometacin , selektivní inhibitory COX2 – nimesulid
, selektivní inhibitory COX2 – nimesulid , koxiby;
, koxiby; - kortikoidy – celkově (prednison
 ) nebo intraartikulárně (triamcinolon
) nebo intraartikulárně (triamcinolon ) – pro překlenutí období do začátku účinku DMARDs.
) – pro překlenutí období do začátku účinku DMARDs.
Chirurgická léčba
- synovektomie (možná i radiační aplikací izotopu ytria do kloubu);
- totální endoprotéza;
- artrodéza (fixace kloubu ve výhodné poloze, odstranění bolesti, nejčastěji radiokarpální oblast).
Souhrnné video
Bechtěrevova choroba
Ankylozující spondylartritida (také morbus Bechtěrev či spondylitis ankylosans) patří mezi spondylartritidy, skupinu zánětlivých revmatických onemocnění, postihující spojení na páteři (intervertebrální, kostovertebrální, SI skloubení, disky a vazy páteře, někdy i kořenové či periferní klouby). Vede k postupné osifikaci kloubních pouzder a vazů a tím k ankylóze segmentů až celé páteře (může ztuhnout v jakémkoli postavení).
Etiopatogeneze
Onemocnění začíná v mladém věku (nejčastěji 2.–3. decenium). Vyskytuje se častěji u mužů. Nemoc je vázaná na HLA-B27. Etiologické agens nebylo prokázáno. Uvažuje se o roli střevní mikroflóry.
Příznaky
Příznaky nemoci se dělí do tří skupin: axiální, periferní a mimokloubní příznaky.
Axiální příznaky
Mezi základní příznaky nemoci patří zánětlivá bolest v dolních zádech – vzniká na podkladě sakroiliitidy, typicky v druhé polovině noci a pacienta probudí ze spaní. Je provázena ranní ztuhlostí. Bolest i ztuhlost se zlepšují s rozcvičením. Bolest se dále šíří na vyšší oblasti páteře (až na krční páteř) – podkladem je spondylitida. Mezi axiální příznaky jsou řazeny i artritidy ramenních a kyčelních kloubů.
Periferní příznaky
Nejčastěji vzniká nesymetrická oligoartritida s preferencí na dolních končetinách. Může se vyskytnout i daktylitida (tzv. párkovitý prst) – postižení interfalangeálních kloubů jednoho prstu a šlachy.
Mimokloubní příznaky
- oči – akutní přední uveitida,
- srdce – aortální insuficience, převodní poruchy, aortitida,
- GIT – ulcerózní kolitida, Crohnova choroba,
- plíce – fibróza,
- ledviny – amyloidóza,
- osteoporóza obratlů.
Diagnostika
Fyzikální vyšetření
Při vyšetření se zaměřujeme na sakroiliakální klouby, rozvíjení páteře ve třech rovinách a expanze hrudníku.
- Mennelův manévr – Tlačíme pacientovi na křídla kyčelních kostí. Test je pozitivní v případě, že pacient pociťuje bolest na poškozené straně.
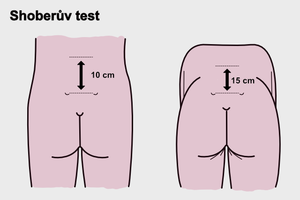
- Schoberův test – Ukazuje rozvíjení bederní páteře.
- Forestierova flèche – Jedná se o vzdálenost okciputu ke kolmé stěně. Měla by být maximálně 2 cm.
- lateroflexe
- expanze hrudníku – minimálně 5 cm
Zobrazovací metody
Na RTG je prvním projevem sakroiliitida. Dále vznikají syndesmofyty a osifikace úponů šlach, což vede k fúzi obratlových těl až k obrazu tzv. bambusové tyče. Sakroileitida často oboustranná.
Rozlišujeme 5 stadií podle lokalizace změn:
| Stadium | zánětlivé změny |
|---|---|
| Stadium I | unilaterální sakroiliitida |
| Stadium II | bilaterální sakroiliitida |
| Stadium III | postižení lumbální páteře |
| stadium IV | postižení hrudní páteře |
| stadium V | postižení krční páteře |
Další důležitou zobrazovací metodou je magnetická rezonance, kde je typickým nálezem přítomnost výpotku nebo otok kostní dřeně.
Laboratorní vyšetření
V laboratorním nálezu nalezneme zvýšení sedimentace a CRP, normocytární normochromní anémii.
Léčba
Základem léčby je pravidelné, celoživotní cvičení, rehabilitace a fyzikální terapie. U pacientů je každý rok indikována lázeňská léčba.
Farmakologická léčba zahrnuje:
- nesteroidní antirevmatika,
- DMARDs – účinný pouze sulfasalazin
 u forem s periferní artritidou,
u forem s periferní artritidou,
![]() DMARDs nemají žádný vliv na axiální příznaky!
DMARDs nemají žádný vliv na axiální příznaky!
Dětské revmatoidní choroby
Revmatochirurgie
- Operace končí často neúspěchem, nutná spolupráce ortopeda, revmatologa a rehabilitačního pracovníka;
- primární úkol je prevence vzniku deformit – synovektomie;
- ostatní úkoly:
- korigovat vytvořené deformity (artroplastiky, artrodézy, aloplastiky),
- obnovit ztracené funkce kloubů, mírnit bolesti;
- často je špatné hojení rány (vaskulitidy);
- pro operaci je často negativní i špatný přístup k intubaci při poruchách páteře;
- horší průběh infekcí;
- vypracovává se dlouhodobý operační plán – operování jednotlivých kloubů (po etapách).
Odkazy
Reference
- ↑ ČEŠKA, Richard, et al. Interna. 1. vydání. Praha : Triton, 2010. 855 s. ISBN 978-80-7387-423-0.
Použitá literatura
- BENEŠ, Jiří. Studijní materiály [online]. [cit. 2011]. <http://jirben2.chytrak.cz/>.