Parodontologie – základy
Klasifikace podle německé nomenklatury
- Zánětlivé formy
- Gingivitis
- akutní gingivitis
- akutní nekrotizující ulcerózní gingivitis (ANUG)
- chronická gingivitis
- zvláštní formy gingivitis
- Marginální parodontitis
- parodontitis marginalis superficialis
- parodontitis marginalis profunda (včetně různých forem jako LJP, RPP, AP)
- Gingivitis
- Gingivo-parodontální projevy celkových onemocnění
- Hyperplastické formy
- fibrózní hyperplazie gingivy
- idiopatická fibrózní hyperplazie gingivy
- lékově podmíněná fibrózní hyperplazie gingivy
- epulidy
- Traumatogenní formy
- poranění gingivy
- desmodontální trauma
- Involuční formy
- parodontální recesy
- solitární parodontální recesy
- generalizované parodontální recesy
- atrofie alveolu
Klasifikace podle americké nomenklatury
- Gingival disease
- Plaque-associated gingivitis
- Chronic gingivitis
- Acute necrotizing gingivitis
- Gingivitis associated with systemic conditions or medications
- Hormonal-influenzed gingivitis
- Drug-induced gingivitis
- HIV gingivitis
- Gingival manifestation of systemic diseases and mucocutaneous lesions
- Bacterial, viral or fungal (e.g. acute herpetic gingivostomatitis)
- Blood dyscrasis
- Mucocutaneous diseases (e.g. lichen planus, cicatricial pemphigoid)
- Other gingival changes
- Plaque-associated gingivitis
- Periodontitis
- Adult periodontitis
- Early-onset periodontitis
- Periodontitis associated with systemic disease
- Juvenile periodontitis (generalized, localized)
- Prepubertal periodontitis (generized, localized)
- Mucocutaneous diseases (e.g. lichen planus, cicatricial pemphigoid)
- Necrotizing ulcerative periodontitis
- Refractory periodontitis
- Early periodontitis – progrese zánětu gingivy do hlubokých parodontálních struktur s malou ztrátou attachmentu a kosti
- Moderate periodontitis – zesílení symptomů se zřetelnou ztrátou kosti, eventuelně se zvýšenou pohyblivostí zubů, u vícekořenových zubů, postižení furkací
Zánětlivá oemocnění parodontu
Gingivitis
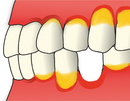
Gingivitis, gingivitida nebo-li zánět dásní je onemocnění gingivy.
Projevy
- Zarudnutí, zduření, krvácení po sondování sulku, exsudace (= zvýšený tok sulkulární tekutiny), ulcerace.
- Zvýšení sondovatelné hloubky bez ztráty attachmentu = nepravý chobot.
Zánět
Prvotním projevem gingivitid je zánět. Dásně jsou zarudlé a edematózní. Vlivem zánětu dochází k postupnému narůstání objemu gingivy, které se nejdříve manifestuje zvětšením a zaoblováním interdentálních papil. Postupně mizí dolíčkování (stipling), dásně se vyhlazují. Vznikají nepravé parodontální choboty.
Krvácivost
Dalším příznakem, který je typický pro zánět, je podnětová krvácivost. Gingiva krvácí například při čištění zubů, při jídle apod. Podle intenzity krvácení lze usuzovat na míru zánětu (PBI – papilla bleeding index).
Vznik vředů
Na vrcholu interdentálních papil mohou v některých případech vznikat vředy, dochází k rozpadu tkáně a v extrémním případě až k úplnému vymizení papily (ANUG – akutní nekroticko-ulcerózní gingivitida). Může vznikat tzv. invertovaná papila, která je propadlá v opačném směru. Vředovité změny gingivy mohou ukazovat na některá závažná onemocnění, jako jsou leukémie nebo AIDS.
Hyperplazie gingivy

V některých případech se v gingivě hromadí vazivová tkáň, což vede k ještě většímu nárůstu objemu gingivy a tím i ke zvýrazňování parodontálních chobotů.
Rozdělení dle etiologie
- Pouze plakem indukovaná gingivitida;
- Plakem podmíněná modifikovaná celkovými faktory:
- Endokrinní faktory:
- gingivitida v pubertě (př. juvenilní hyperplastická gingivitida);
- těhotenská gingivitida;
- gingivitida při diabetes mellitus,
- Celková onemocnění:
- např. gingivitida při leukemii
- Léky modulovaná gingivitida:
- gingivitida při hormonální antikoncepci,
- poléková hyperplazie gingivy (Cyklosporin A, hydatoináty, blokátory Ca2+ kanálů) s následným zánětem.[1]
- Endokrinní faktory:
Rozdělení dle průběhu
- Akutní gingivitis
- akutní zánět gingivy se zarudnutím, zduřením a exsudací.
- Příčiny: mechanické a termické vlivy (perzistující bakteriální povlaky).
- Chronická gingivitis
- dlouhodobý klinický průběh;
- Projevy: omezené na gingivu (krvácení, hyperplastické zduření…)
- nedochází ke ztrátě attachmentu, kost neubývá, sulkus může být prohlouben v chobot;
- zánětlivě podmíněné hyperplazie vedou k tvorbě pseudochobotů.
- Příčina: mikroorganismy zubního plaku = „špinavá“ gingivitida;
- mikrobiologie – G+ tyčky a koky převládají nad G− bakteriemi – fakultativně anaerobní převládají nad čistě anaerobními.
Plakem indukovaná gingivitida
- zánět indukovaný bakteriemi zubního plaku;
- lokalizovaná × generalizovaná forma;
- může postihovat celou gingivu, nebo jen interdentální papily
- typický chronický průběh;
- Histologicky
- kulatobuněčný infitrát. Není rozrušení alveolární kosti, kompakty.
- Prognóza
- neléčená může přejít v parodontitidu (přestup zánětu na alveolární kost). Léčená plně reverzibilní.
- Terapie
- Chronická forma: hygiena! Odstranění retenčních míst pro plak (zubní kámen, převislé výplně, nevyhovující protetické práce…)
- Akutní forma: šetrné výplachy peroxidem vodíku, po zklidnění jako u chronické.
Gingivitis gravidarum (těhotenská gingivitida)
- v sulkulární tekutině – zvýšené množství estrogenu a progesteronu + zvýšená reaktivita gingivální tkáně, bakteriální invaze;
- zvýšení cévní permeability, edémy, syntéza prostaglandinů a jiných mediátorů zánětu;
- spontánní krvácení gingivy (hlavně od 2. trimestru), hyperplazie gingivy (epulis gravidarum);
- množství plaku nezvýšeno, mění se jeho složení.
- Terapie
- jako u plakem indukované gingivitidy.
Pubertální gingivitis
- hormonální dysbalance, často spojeno se špatnou hygienou a nadměrným dýcháním ústy;
- nejvyšší výskyt kolem 15 let. Výraznější změny u dívek.[2]
- klinické projevy jako těhotenská.
- Terapie
- jako plakem indukovaná.
Gingivitis intermenstrualis, menstrualis a climacterica
- následek změny (poklesu) hladiny estrogenů – snížení keratinizace buněk;
- ztráta přirozeného krytu ze zrohovatělých buněk.
- Terapie
- jako u plakem indukované gingivitidy.
Gingivitis vyvolaná kontraceptivy (pilulková)
- jako těhotenská, při užívání preparátů s vysokým obsahem progesteronu.
- Terapie
- jako u plakem indukované gingivitidy.
Parodontitis
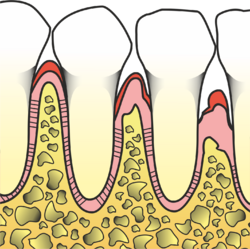
Parodontitidy jsou onemocněním všech složek závěsného aparátu. Typické jsou vznikem pravých parodontálních chobotů. Dochází k destrukci epitelového úponu a postupně i ke změnám na kosti (resorpce).
Etiopatogeneze
Hlavní etiologické faktory:
- bakterie mikrobiálního plaku,
- vnímavý imunitní systém jedince.
Vedlejší faktory:
- hormonální vlivy,
- diabetes mellitus,
- kouření,
- zvýšená retence plaku (převislé výplně, nevyhovující protetické práce, hyperplastické dásně, ortodontické anomálie, vedlejší účinky léků, …)
- traumatická artikulace,
- anatomické odchylky měkkých tkání (mělké vestibulum, tah uzdiček, …)
Plaková teorie
- Nespecifická plaková teorie
- Kvantita bakterií hraje větší roli, než druhové zastoupení (nespecifická infekce). Platí hlavně u marginálních parodontitid.
- Specifická plaková teorie
- Konkrétní parodontální patogen, nebo jejich skupina. Platí u juvenilní parodontitidy.
- Exogenní plaková teorie
- Infekci vyvolají bakterie, které se ve fyziologické mikroflóře plaku nenacházejí.
Klinický obraz
Pravý parodontální chobot
Vniká ztrátou attachementu v důsledku destrukce kolagenních vláken, resorpce alveolární kosti a apikální migrace spojovacího epitelu.
Rozlišujeme 2 typy:
- Supraalveolární chobot končí nad úrovní alveolární kosti.
- Intraalveolární chobot končí pod úrovní alveolární kosti.
Resorpce alveolární kosti
Zpočátku ubývá kompakta a postupně dochází ke snižování okraje alveolární kosti. Existují 2 základní typy resorpce:
- Při horizontální resorpci jsou septa postižena stejně a resorptivní plocha tak tvoří linii.
- Vertikální resorpce je strmě přikloněna k postiženému zubu. Typická pro přetížené zuby (traumatická artikulace, …)
Typy kostních defektů
Podle vztahu resorpce alveolární kosti k zubu či zubům rozlišujeme následující typy kostních defektů:
- Třístěnný kostní defekt vzniká v případě postižení alveolární kosti pouze ve vztahu k 1 zubu.
- Při dvoustěnném kostním defektu postihuje resorpce oba sousední zuby.
- Jednostěnný kostní defekt navíc zahrnuje ještě resorpci orální nebo vestibulární stěny alveolární kosti.
- U cirkulárního kostního defektu chybí kost kolem dokola zubu.
Postižení furkací
U vícekořenových zubů (molárů) může docházet také k resorpci kosti mezi jednotlivými kořeny. Postižení furkace se zjišťuje speciální Nabersovou sondou, která je kalibrovaná a má obloukovitý tvar.
- Furkace není postižena (F0).
- Postižena část furkace, sonda zasahuje mezi kořeny do 3 mm (F1).
- Sonda zasahuje mezi kořeny dále než do 3 mm (F2).
- Postižena je celá furkace, sondou lze proniknout skrz (F3).
Další příznaky parodontitid
U pokročilých forem parodontitid dochází k viklavosti zubů a velmi pozdním příznakem bývá tzv. putování zubů. Mohou také vznikat recesy, což jsou ústupy gingivy, které vedou k odhalování krčků až kořenů. Časté jsou též parodontální abscesy.
Viklavost zubů
Vyšetření viklavosti provádíme bimanuálně pomocí prstů nebo prstu a nástroje.
- Viklavost I. stupně znamená horizontální pohyblivost do 1 mm.
- Viklavost II. stupně je pouze horizontální pohyblivost do 3 mm.
- Viklavostí III. stupně označujeme pohyblivost zubu i ve vertikálním směru a větší pohyblivost horizontální.
Putování zubů
Spontánní změna polohy zubů je typická pro horní frontální zuby při pokročilé parodontitidě. Horní řezáky se rozestupují a jdou do protruze.
Diagnostika
Klinické vyšetření:
- krvácení po sondáži;
- parodontální choboty hlubší než 3,5 mm;
- viklavost zubů;
- migrace zubů.
RTG vyšetření – RTG status (intraorální snímky):
- setřená, nejasná kompakta;
- vertikální/horizontální resorpce kosti.
Terapie parodontitid
Terapii plánujeme každému pacientovi individuálně, dle konkrétního nálezu. Obecně lze rozdělit do několika fází.
- Iniciální terapie
- úprava hygieny;
- edukace a motivace pacienta;
- sanace chrupu;
- scaling, root planing;
- plán protetického ošetření;
- zábrusy;
- dlahování.
- Chirurgická fáze
- extrakce zubů se špatnou prognózou;
- reaktivní parodontologické výkony.
- Fáze rekonstrukční (protetická)
- Fáze udržovací
- opakované návštěvy, vyšetření, motivace, instruktáž.
Jednotlivé typy parodontitid
Marginální parodontitis
Jedná se o zánětlivé, bakteriálními povlaky vyvolané onemocnění všech součástí marginálního parodontu, tzn. gingivy, periodoncia, cementu a alveolární kosti. Je spojeno se ztrátou podpůrných tkání.
Klinický obraz
- symptomy gingivitidy;
- úbytek kosti, abscesy, posuny a inklinace zubů;
- parodontální choboty se ztrátou attachmentu;
- zvýšená pohyblivost zubů (pozdní symptom);
- postižené jednotlivé zuby, skupiny zubů i celá dentice;
- aktivní chobot = chobot s typickými známkami zánětu (krvácení, exsudát, …);
- nárazovitý průběh – období progrese se střídá s obdobím stagnace.
Příčiny
- Bakteriální infekce na podkladě předchozí gingivitidy.
Parodontitis marginalis superficialis
- Zánětlivé onemocnění všech komponent parodontu se ztrátou attachmentu (rentgenologicky ztráta attachmentu) do cca 1/3 délky kořene (cemento-sklovinná hranice – apex).
Parodontitis marginalis profunda
- Zánětlivé onemocnění všech komponent parodontu se ztrátou attachmentu (rentgenologicky resorpce kosti) více než 1/3 délky kořene nebo s postižením furkace.
Dělení podle rychlosti progrese a podle stáří pacienta
Prepubertální parodontitis
- již při prořezávání mléčných zubů (2.–4. rok věku);
- lokalizovaná forma – postižení pouze jednotlivých zubů;
- generalizovaná forma – postižení všech zubů, gingiva silně zánětlivě změněná – až ztráta celé mléčné dentice, často spojena s obecnou náchylností k infekcím (např. otitis media);
- příčina – smíšená bakteriální flóra, funkční defekty granulocytů a monocytů (dědičnost).
Lokalizovaná juvenilní parodontitis (LJP)
- od věku 10 let a výš;
- těžké léze parodontu – rychle progredující osteolýza (může se zpomalit až zastavit) – střední řezáky, první moláry – symetrické rozložení;
- při neléčení – lokalizovaná forma – generalizovaná;
- během krátké doby může dojít k úplné destrukci závěsného aparátu postižených zubů;
- gingiva pouze minimální známky zánětu !!! (množství plaku a zubního kamene nekoreluje se stupněm destrukce parodontu);
- prevence – sondáž I1 a M1 u pubertálních pacientů (včasné odhalení onemocnění);
- často funkční defekty granulocytů a monocytů (snížená schopnost fagocytózy a chemotaxe, neutrofily nejsou schopné usmrtit fagocytované bakterie) – AR nebo GD.
Rychle progredující parodontitis (RPP)
- RPP = rapid progressive periodontitis;
- mezi pubertou a 35. rokem – může vycházet z juvenilní parodontitidy;
- pacienti netrpí systémovým onemocněním;
- těžké léze parodontu u mnoha zubů;
- různý výskyt plaku – někteří pacienti mnoho, jiní málo;
- cyklická destrukce kosti – velmi rychlá (periodontal breakdown);
- gingiva pouze mírně zánětlivě změněná;
- mikrobiální flóra – G- anaeroby a spirochety (Porphyromonas gingivalis);
- opět možná genetická dispozice (defekt monocytů a granulocytů) – GD.
Pomalu progredující parodontitis (AP)
- AP = adult parodontitis;
- Od 30.–35. roku – vývoj na podkladě předchozí gingivitidy;
- destrukce kosti – nejsou omezeny na určité skupiny zubů (častější u M a I);
- chronický průběh – v nárazech (klidné choboty a aktivní choboty);
- gingiva fibroticky nebo zánětlivě ztluštěna (smrštění málokdy);
- nedostatečná hygiena, velké množství supra- i subgingiválního plaku a kamene;
- příčina – velké množství plaku usazující se na příhodných místech (subgingivální) bez genetické dispozice.
gingivo-parodontální projevy celkových onemocnění
Metabolická onemocnění
IDDM (diabetes mellitus I.typu)
- hyperglykemie - zvýšení hladiny glukosy ve slině a sulkulární tekutině → růst bakterií subgingiválního plaku → zánětlivé změny
- zvýšená endogenní aktivita kolagenáz, alterace funkce neutrofilních granulocytů, mikroangiopatie, hyposialie
- parodontitis ale není součástí klinické symptomatologie jakékoliv formy DM !!!
Poruchy výživy
- kwashiorkor – onemocnění z nedostatečného příjmu bílkovin (rozvojové země)
- avitaminosy (hlavně vitamin C – skorbut - snížená syntéza kolagenu)
Funkční poruchy nebo defekty chemotaxe neutrofilních granulocytů a monocytů
Chediakův-Higashiho syndrom
- vzácná hereditární anomálie metabolismu s poruchami pigmentace kůže a poruchami buněčné imunity (enzymopatie, defekty migrace a chemotaxe granulocytů)
Lazy-leukocyte-syndrome (syndrom líných leukocytů)
- defekt migrace a chemotaxe neutrofilních granulocytů spojený s těžkými celkovými infekcemi
Crohnova choroba
- granulomatózní zánět se zmnožením vaziva a sekundárními ulceracemi
- může postihnout všechny součásti GIT
Pelgerova-Huetova anomálie jader
- AD dědičná anomálie jader granulocytů spojená s poruchami migrace a chemotaxe
Hematologická onemocnění
Cyklická neutropenie
- vrozená neutropenie (neutrofilní granulocyty pod 1500/ml) s bakteriálními infekcemi
Agranulocytosa
- léky podmíněná granulocytopenie s nekrózami sliznic a těžkými celkovými chorobnými symptomy
Imunodeficity
- nedostatek, popř. chybění imunoglobulinů (hypo/agamaglobulinemie) či jiné funkční defekty imunitního systému
- recidivující infekce
Panmyelopatie (leukopenie, monocytární leukemie, myeloidní leukemie…)
- zejména akutní formy lymfatické (dětství) a myeloidní (dospělost) leukemie
- chronické formy – slabší manifestace symptomů
- bledost, sklony ke krvácení, infekční komplikace, hyperplazie gingivy, krvácení, nekrózy (ulcerace) - při nálezu 2 symptomů nutné odeslat pacienta k internímu vyšetření !!!
Celková onemocnění postihující kůži
Benigní slizniční pemphigoid, pemphigus vulgaris, erythema exsudativum multiforme
- obraz = deskvamativní gingivitis
- tenká, světle červená vrstva epitelu snadno oddělitelná od subepiteliálního vaziva
- puchýře na sliznici – vznikají např. i proudem vzduchu
- po strhnutí puchýřů – bolestivé eroze a ulcerace
- etiologie – benigní slizniční pemphigus + pemphigus vulgaris – autoimunitní
- erythema exsudativum multiforme – symptomatická, léky podmíněná, idiopatická
Lichen planus et erosivus
- onemocnění kůže a sliznic neznámého původu
- hyperkeratotické erozivní eflorescence rozličného vzezření
Gingivo-parodontální projevy virových onemocnění
Primární gingivostomatitis herpetica
- herpes simplex virus – nejčastěji děti a mladiství
- horečka, bolestivé zduření uzlin, akutní bolestivá gingivitis provázená aftózními, puchýřkovitými a erozivními změnami – rozšířeny difuzně po celé gingivě a sliznici
Herpes zoster
- varicella-zoster virus – v podstatě recidiva po prodělaných planých neštovicích (varicella)
- v inervační oblasti jednoho nervu nebo jeho větve (virus latentně vegetuje v gangliích senzitivních nervů)
- splývající puchýřkovité eflorescence
Infekce HIV – AIDS
- atypická gingivitida se silným zarudnutím marginální gingivy, často při minimálních zubních povlacích (= lineární erytém)
- parodontitida připomínající ANUG, která je refrakterní na léčbu
- infekce vyvolané herpesviry (HSV, VZV, CMV, EBV) a mykózy
- nádory (Kaposiho sarkom, non-hodgkinské lymfomy, Burkittův lymfom, papilomy)
- vlasatá leukoplakie na hraně nebo spodní straně jazyka
Gingivo-parodontální postižení u geneticky podmíněných syndromů
Syndrom Papillon-Lefèvre
- vzácná AR dědičná hyperkeratosa dlaní a chodidel spojená s těžkou parodontitidou
- rychlá ztráta mléčných a posléze i trvalých zubů
Downův syndrom (trisomie 21)
- duševní retardace, menší a pyknická postava, hypertelorismus, otevřená ústa (nadměrné dýchání otevřenými ústy), srdeční vady, …
- těžké, rychle postupující parodontitidy – nejprve dolní I, pak horní I a M
- etiologie – horší hygiena, dýchání otevřenými ústy, defekty chemotaxe neutrofilů
Albrightův syndrom
- forma osteodystrofia fibrosa unilateralis + poruchy kožní pigmentace, pubertas praecox
- mezi 5.-15. rokem
- porucha kostního vývoje – kostní dřeň nahrazována vláknitou, málo buněčnou vazivovou tkání bolesti, spontánní fraktury
Rathbunův syndrom (hypofosfatasie)
- AR dědičná porucha alkalické fosfatasy
- Těžká porucha mineralizace kostí, předčasná ztráta zubů
Hyperplastické formy
Fibrózní hyperplazie gingivy
- generalizované, nebo jen na určité skupiny zubů omezené fibrózní ztluštění gingivy - často symetricky u M, v oblasti tuberu a patra
- gingiva primárně nezánětlivá – sekundárně se může zanítit tvorbou pseudochobotů
- pevná, normální (někdy bledší) barva, dolíčkovaný nebo lehce granulovaný povrch
- primárně nekrvácí po sondáži
- zvyšuje se sondovatelná hloubka chobotů (bez ztráty attachmentu), téměř vždy dochází ke zhoršení hygieny zánětlivé změny gingivy
Idiopatická fibrózní hyperplazie gingivy
- v jakémkoli věku, generalizovaná i lokalizovaná (tubera)
- předpokládá se dědičná zátěž
Léky podmíněná fibrózní hyperplazie gingivy
- vedlejší účinek užívání některých léků
- hydantoinátová (fenytoin – 5,5-difenylhydantoin, např. Dilantin) - brání, nebo alespoň tlumí epileptické záchvaty - zduření gingivy (gingival overgrowth) – vedlejší účinek
- začíná na mezizubních papilách, převážně vestibulární gingiva frontálních zubů - pouze při vysokém dávkování léku, při dobré hygieně výrazně redukována
- po cyklosporinu A – imunosupresivum (po transplantacích - míra postižení závisí na dávce léku a na hygieně)
- po nifedipinu (např. Adalat) - antagonista kalciových kanálů – onemocnění koronárních cév, hypertenze
Epulidy
- odlišné klinické projevy a histologická struktura
- epulis granulomatosa
- epulis gigantocellularis – sklony k recidivám (po jeho snesení doporučeno zbrousit kost ležící pod ním)
- epulis fibromatosa
Traumatogenní formy
Poranění gingivy
- mechanické – špatná technika čištění, neadekvátní síla (Stillmannův rozštěp)
- chemické – na sliznice silně erozivně působící potrava, nesnášenlivost dentálních materiálů
- termické
Desmodontální trauma
- traumatická abakteriálně-zánětlivá destrukce hluboké parodontální pojivové tkáně
- okluzální síly překračující zatížitelnost parodontu - předčasná viklavost
- časný syndrom = rozšířená parodontální štěrbina, kribriformní lamina dura na RTG
Involuční formy
parodontální recesy
- klinicky nezánětlivý ústup parodontu na orální/vestibulární straně kořene
- na vestibulární ploše (zřídka na orální) – obnažený povrch kořene
- bez klinicky zjevného zánětu, tvorby chobotů, zvýšené viklavosti
- příležitostně ztluštělá gingiva (McCallova girlanda), interdentální gingiva a alveolární septa zachována
- předchůdci recesů = Stillmanovy zářezy
Klasifikace recesů podle Millera:
I. třída – recesy nedosahují mukogingivální hranice, interdentálně bez ztráty kosti či gingivy
II. třída – recesy dosahují/překračují mukogingivální hranici interdentálně bez ztráty kosti či gingivy
III. třída – recesy dosahují/přesahují mukogingivální hranici drobné chybné postavení zubu, mírná ztráta kosti a gingivy interdentálně
IV. třída – recesy dosahují/přesahují mukogingivální hranici chybné postavení zubu, závažná ztráta kosti a gingivy interdentálně
příčiny:
- dehiscence a fenestrace vestibulární kosti
- prominující kořeny
- horizontální čištění zubů s vynaložením příliš velké síly, tvrdý kartáček, abrazivní zubní pasta
- tah alveolární sliznice způsobený příliš vysokým úponem frenula
- příliš úzká připojená gingiva
- ortodontický posun zubů vestibulárním směrem
- přetížení zubů funkčními poruchami (překážka v okluzi, bruxismus)
solitární parodontální recesy -parodontální recesy na jednom nebo několika zubech/plochách kořenů
generalizované parodontální recesy -parodontální recesy téměř u všech zubů
atrofie alveolu
- povrch kořenů postižených zubů – obnažen na všech stranách
- gingiva – klinicky bez zánětu, bez zvětšené hloubky chobotů
- pozdní symptom = zvýšená pohyblivost zubů
- obvykle fyziologický výraz stářím podmíněné involuce
Základní parodontologické nástroje
Sondy
Parodontologická sonda
- k vyšetření hloubky chobotu (u zdravého parodontu zavádíme sondu do sulku)
- na 4 místech – meziobukálně, bukálně, distobukálně, orálně
- první návštěva – ještě mezioorálně a distoorálně = šestibodové měření
- tlak – 0,25 N (gentle probing – opatrná sondáž)
![]() Podpůrný aparát je velmi zranitelný, sonda snadno proniká dnem chobotu dále do tkáně.
Podpůrný aparát je velmi zranitelný, sonda snadno proniká dnem chobotu dále do tkáně.
- nemluvíme o hloubce chobotu, ale o hloubce sondáže
- obvykle větší než histologická hloubka chobotu (zanícené tkáně nekladou odpor)
WHO sonda
- kalibrovaná barevným označením, tupá zakončená kuličkou
- dílky na pracovní části jsou odděleny od sebe
- 0,5/ 3,5/ 5,5/ 8,5/ 11,5 mm (určeno na CPI-TN)
Williams-Foxova sonda
- milimetrová stupnice (dělení obvykle po 1 či 2 mm)
Florida-Probe, Interprobe
- elektronické, na tlak kalibrované sondy
- měření a získávání výsledků – ve spojení s počítačem
- lepší rozlišovací schopnost (hloubka chobotů po 0,1 mm)
- reprodukovatelnost výsledku srovnatelná s manuálními sondami
Nástroje používané k očištění zubů a k odstranění zubního kamene
Scalery
- k odstranění tvrdých povrchů a k hrubé depuraci
- špičaté, velké – nelze pracovat subgingiválně bez poškození gingivy
- rovné – celá oblast horní i dolní čelisti
- zahnuté – odstranění zubního kamene z interdentálních prostorů
- srpek – trojúhelníkovitý průřez, 2 řezací hrany, které se sbíhají do hrotu
- hoe-scaler (motyčka)
- motykovitý nebo hákovitý pracovní konec - odstranění zubního kamene i subgingiválně bez odklopení gingivy - nelze dosáhnout dna gingiválního sulku - ostré hrany – nebezpečí poškrábání povrchu kořene
Kyrety
- odstranění subgingiválních usazenin, nekrotického a infikovaného cementu kořene, granulační tkáně a epitelu z chobotů - drobné, zaoblený konec
univerzální kyrety
- možné použít ve všech kvadrantech chrupu na všech zubních ploškách
- nabroušené na obou stranách lžícovitého pracovního konce
- úhel mezi dříkem a pracovní hranou = 80°
- Columbia, Langer…
speciální kyrety
- nabroušeny pouze na jedné straně – nutné zvolit správný nástroj
- úhel mezi pracovní hranou a povrchem = 80°
- úhel mezi dříkem a pracovní hranou = 60–70°
- Graceyho kyrety – číselné kódování – volba nástroje určeného přímo pro danou plošku
Dlátka
- odstranění interdentálního zubního kamene ve frontálním a přední části laterálního úseku
- např. Zerfingovo dlátko
Ultrazvukové odstraňovače zubního kamene
- odstranění zubního kamene a subgingiválních konkrementů (při odklopené gingivě)
- nepoužívat k odstranění měkkých povlaků – riziko poškození tvrdých zubních tkání
princip magnetokonstrikce – ocelové / niklocelové jádro podélně rozkmitáváno v cívce, kterou prochází střídavý proud
piezoelektrický jev – deformování krystalů křemíku ve střídavém poli, kmity přenášeny na pracovní konec
- přeměna elektrického proudu na mikroskopické údery o frekvenci 25–50 kHz
- pro odstranění zubního kamene v chobotech – speciální koncovky (SlimlineTM) – velmi tenké, chladicí tekutina přiváděna vnitřkem nástroje až na špičku – odstranění konkrementů, redukce bakterií a jejich toxinů v chobotu a na povrchu kořene
Airscalery
- připojují se na unit přes rychlospojku na rychloběžné kolénko, poháněny vzduchem
- max 10000 kmitů/s – není UZ oblast
- uvolňování pevně lnoucích povlaků z povrchu zubu
- nutné chlazení – nebezpečí přehřátí (až 195 °C)
- riziko kavitace (i u UZ) – pokládat koncovky na zub plošně, pracovat přerušovaně, s minimálním tlakem, používat koncovky se zaoblenými hranami
Pracovní technika při práci s ručními nástroji
- držíme je jako psací pero, prostředníčkem se opíráme o zubní řadu - vyvinutí dostatečné síly, zabránění sklouznutí nástroje (poranění pacienta nebo lékaře)
- dlátko – jemné nárazy směrem od sebe
- scalery a kyrety – tahem od apexu směrem koronárním
- po použití nástroje brousit
parodontologická sonda
- k vyšetření hloubky chobotu (u zdravého parodontu zavádíme sondu do sulku)
- na 4 místech – meziobukálně, bukálně, distobukálně, orálně
- první návštěva – ještě mezioorálně a distoorálně = šestibodové měření
- tlak – 0,25 N (gentle probing – opatrná sondáž)
!!! podpůrný aparát je velmi zranitelný !!! – sonda snadno proniká dnem chobotu dále do tkáně
- nemluvíme o hloubce chobotu, ale o hloubce sondáže
- obvykle větší než histologická hloubka chobotu (zanícené tkáně nekladou odpor)
WHO sonda
- kalibrovaná barevným označením
Williams-Foxova sonda
- milimetrová stupnice (dělení obvykle po 1 či 2 mm)
Florida-Probe, Interprobe
- elektronické, na tlak kalibrované sondy
- měření a získávání výsledků – ve spojení s počítačem
- lepší rozlišovací schopnost (hloubka chobotů po 0,1 mm)
- reprodukovatelnost výsledku srovnatelná s manuálními sondami
nástroje používané k očištění zubů a k odstranění zubního kamene
scalery
- k odstranění tvrdých povrchů a k hrubé depuraci
- špičaté, velké - nelze pracovat subgingiválně bez poškození gingivy
- rovné – celá oblast horní i dolní čelisti
- zahnuté – odstranění zubního kamene z interdentálních prostorů
- srpek - trojúhelníkovitý průřez, 2 řezací hrany, které se sbíhají do hrotu
- hoe-scaler (motyčka)
- motykovitý nebo hákovitý pracovní konec - odstranění zubního kamene i subgingiválně bez odklopení gingivy - nelze dosáhnout dna gingiválního sulku - ostré hrany - nebezpečí poškrábání povrchu kořene
kyrety - odstranění subgingiválních usazenin, nekrotického a infikovaného cementu kořene, granulační tkáně a epitelu z chobotů - drobné, zaoblený konec
univerzální kyrety
- možné použít ve všech kvadrantech chrupu na všech zubních ploškách
- nabroušené na obou stranách lžícovitého pracovního konce
- úhel mezi dříkem a pracovní hranou = 80°
- Columbia, Langer…
speciální kyrety
- nabroušeny pouze na jedné straně - nutné zvolit správný nástroj
- úhel mezi pracovní hranou a povrchem = 80°
- úhel mezi dříkem a pracovní hranou = 60-70°
- Graceyho kyrety – číselné kódování - volba nástroje určeného přímo pro danou plošku
dlátka
- odstranění interdentálního zubního kamene ve frontálním a přední části laterálního úseku
- např. Zerfingovo dlátko
pracovní technika při práci s ručními nástroji
- držíme je jako psací pero, prostředníčkem se opíráme o zubní řadu - vyvinutí dostatečné síly, zabránění sklouznutí nástroje (poranění pacienta nebo lékaře)
- dlátko – jemné nárazy směrem od sebe
- scalery a kyrety – tahem od apexu směrem koronárním
- po použití nástroje brousit
ultrazvukové odstraňovače zubního kamene
- odstranění zubního kamene a subgingiválních konkrementů (při odklopené gingivě)
- nepoužívat k odstranění měkkých povlaků - riziko poškození tvrdých zubních tkání
princip magnetokonstrikce – ocelové/niklocelové jádro podélně rozkmitáváno v cívce, kterou prochází střídavý proud piezoelektrický jev – deformování krystalů křemíku ve střídavém poli, kmity přenášeny na pracovní konec
- přeměna elektrického proudu na mikroskopické údery o frekvenci 25-50 kHz
- pro odstranění zubního kamene v chobotech – speciální koncovky (SlimlineTM) - velmi tenké, chladicí tekutina přiváděna vnitřkem nástroje až na špičku, odstranění konkrementů, redukce bakterií a jejich toxinů v chobotu a na povrchu kořene
airscalery
- připojují se na unit přes rychlospojku na rychloběžné kolénko, poháněny vzduchem
- max 10000 kmitů/s - není UZ oblast
- uvolňování pevně lnoucích povlaků z povrchu zubu
- nutné chlazení – nebezpečí přehřátí (až 195°C)
- riziko kavitace (i u UZ) - pokládat koncovky na zub plošně, pracovat přerušovaně, s minimálním tlakem, používat koncovky se zaoblenými hranami
- ↑ POLENÍK, Pavel. Onemocnění gingivy [online]. Česká parodontologická společnost (FN Plzeň), ©1999. [cit. 2011-09-12]. <https://www.fnplzen.cz/kliniky/stom/klasifikace.htm>.
- ↑ MAZÁNEK, Jiří a František URBAN, et al. Stomatologické repetitorium. 1. vydání. Praha : Grada Publishing a.s, 2003. 456 s. ISBN 80-7169-824-5.