Koronární průtok
(přesměrováno z Koronární oběh)
Koronární cirkulace obstarává přísun kyslíku a živin srdci (především myokardu). Je zajišťována prostřednictvím dvou věnčitých tepen (arteriae coronariae) a žil srdce (venae cordis). U 45 % lidí převažuje zásobení z a. coronaria dextra, u 35 % lidí se na zásobení srdce podílejí obě arterie stejně a u 20 % lidí převažuje zásobení a a. coronaria sinistra.
Koronárním řečištěm protéká zhruba 5 % srdečního minutového výdeje = 250 ml/min v klidu a 600 ml/min při zátěži, z tohoto objemu asi 85 % levou a 15 % pravou koronární arterií. Koronární průtok lze změřit zavedením katétru do koronárního sinusu a použitím Ketyho metody. Ke studiu distribuce krevního průtoku v jednotlivých oblastech srdce a ke zjišťování ischemických oblastí a infarktových ložisek lze použít řadu metod využívající radionuklidy (př. thalium).
Anatomie[upravit | editovat zdroj]
Dvě koronární artérie, které zásobují srdeční sval, odstupují ze sinusů za chlopní aortálního ústí. Kapilarizace srdečního svalu je velmi hustá, takže poměr počtu kapilár a svalových vláken je přibližně 1:1. Průtok krve je vyšší v pravé koronární arterii u 50 % lidí, v levé koronární arterii u 20 % lidí a stejný průtok v obou arteriích u 30 % lidí. Většina žilní krve se do srdce vrací koronárním sinusem a předními srdečními žilami, které ústí do pravé síně. Některé cévy ústí přímo do srdečních komor.
Průtok hustou kapilární sítí v srdci ovlivňuje stah okolní svaloviny. Proto při stahu srdce v systole dochází k útlaku cév a zhoršení zásobení srdce. Oproti tomu při relaxici, diastole, nejsou cévy nějak omezené a průtok krve není limitován. Dálší roli hraje i odstup koronárních tepen z bulbus aortae, přímo za aortální chlopní. Tato chlopeň je pak při systole, kdy je krev vypuzována do systémového oběhu, částečně zakrytá otevřenou chlopní. Naopak při diastole se retrográdně krev z aorty dostane do koronárních tepen.
Koronární tepny a žíly[upravit | editovat zdroj]
- Pravá koronární tepna zásobuje pravou komoru, pravou předsíň, spodní stěnu levé komory a horní zadní část mezikomorového septa;
- levá koronární tepna se dělí na ramus circumflexus a ramus interventricularis anterior (RIA);
- RIA zásobuje přední část levé komory a přední část mezikomorového septa;
- r. circumflexus zásobuje zbytek levé komory (laterální a horní část) a celou levou předsíň;
- průtok krve věnčitými tepnami je v klidu asi 250 ml/min, při maximální tělesné zátěži až 1 250 ml/min[1].
Cirkulace koronárními cévami[upravit | editovat zdroj]
Jelikož věnčité tepny netvoří anastomózy, tak při obstrukci tepny nelze toto místo obejít a tkáň za tepnou podléhá ischemii → infarkt myokardu. Na úrovni arteriol se anastomózy vyskytují. Pokud je proces uzavírání koronární tepny pomalý, může se vytvořit kolaterála a k ischemii nedochází.
Žilní krev odvádí (do pravé síně) především sinus coronarius, do něhož se vlévají vena cordis magna, vena cordis media a vena cordis parva. Na srdci je bohatá kapilární síť.
Kolaterální cirkulace – kolaterály jsou v srdci málo vyvinuté, v případě zhoršeného průtoku však mohou rozvinout poměrně mohutné kolaterální řečiště.
Průtok krve věnčitými tepnami je v klidu asi 250 ml/min (tj. 5 % MSV), přičemž při zátěži se toto číslo může až 5x zvýšit. Spotřeba kyslíku je v srdci 30 ml/min (tj. 8–12 % celkové spotřeby); srdeční buňky odebírají kyslík z krve efektivněji než buňky jiných tkání.
Hemodynamika[upravit | editovat zdroj]
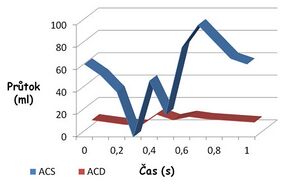
Průtok krve je fázový. Především v levé komoře vysoký systolický tlak (v pravé komoře je nižší) uzavře cévy. Hlavní podíl průtoku krve koronárními tepnami připadá na diastolu, proto délka diastoly limituje celkový průtok. To má negativní dopad vysoké tepové frekvence, kdy se zkracuje právě diastola. Tento pokles je kompenzován vazodilatačním efektem zvýšené produkce metabolitů intenzivněji pracujícím myokardem. Na druhou stranu stahy myokardu pomáhají odtoku žilní krve z koronárního řečiště.
Regulace koronární cirkulace[upravit | editovat zdroj]
Uplatňují se hlavně místní humorální mechanismy. Když je srdce v klidu, dokáže extrahovat 70-80 % kyslíku z krve, která jím proteče. Spotřebu kyslíku lze významněji zvýšit pouze zvýšením průtoku, krevní průtok roste vždy, když se zvyšuje metabolismus myokardu. Průsvit koronárních cév a následně i velikost průtoku krve jsou ovlivňovány nejen změnami tlaku v aortě, ale také chemickými a nervovými faktory.
Metabolická[upravit | editovat zdroj]
S rostoucí prací myokardu stoupá metabolický obrat a množství katabolitů (laktát, H+), které pak mají výrazný vazodilatační efekt. Nejdůležitější vazodilatans v případě koronárního řečiště je adenosin. Adenosin se hromadí jako produkt odbourávání AMP, který není dostatečně regenerován na ATP při nedostatku kyslíku. Vazodilatace je vyvolána přes A2 receptor. Dalším vasodilatačně působícím metabolickým faktorem je nedostatek O2. Nepřímo působí vazodilataci v koronárním řečišti sympatikus. Uvolňováním adrenalinu, nebo noradrenalinu (působí na β2- adrenoreceptory) a katecholaminy, které zvyšují metabolický obrat myokardu. Dále působí tyreoidální hormony, léčiva (digitalis).
Zvýšená místní koncentrace CO2, H+,K+, laktátu, prostaglandinů, adeninových nukleotidů a adenozinu vede k vazodilataci. Asfyxie, hypoxie a intrakoronární injekce kyanidu zvyšují průtok o 200-300 % (společný rys těchto stimulů je hypoxie srdečních vláken), podobný růst průtoku byl zjištěn po otevření okludované koronární artérie.
Nervové faktory[upravit | editovat zdroj]
Vegetativní nervy působí hlavně nepřímo na frekvenci a kontraktilitu. Sympatikus má účinek pozitivní dromotropní a inotropní, parasympatikus pak negativní.Inervaci cév zajišťuje pouze sympatikus (α-receptory – subepikardiální; β-receptory – intramurální a subendokardiální).
Koronární arterioly obsahují α-adrenergní receptory, které zprostředkují vazokonstrikci a β-adrenergní receptory působící vazodilataci. Noradrenergní vlákna způsobují vazokonstrikci i vazodilataci (vazodilatace je důsledkem tvorby vazodilatačních metabolitů v myokardu po zvýšení jeho aktivity). Je-li inotropní a chronotropní vliv adrenergních vláken blokován β blokátory, stimulace noradrenerních nervů vyvolají u bdělých zvířat vazokonstrikci (přímý účinek noradrenergní stimulace je tedy konstrikce). Nervus vagus způsobuje vazodilataci.
Mechanická práce srdce[upravit | editovat zdroj]
Srdeční sval vykonává práci kontrakcí svých vláken. Práce (v tomto případě) znamená přemístění určitého objemu krve proti určitému odporu (lze vyjádřit tlakem nutným k jeho překonání) – tlakově-objemová práce. Srdce uděluje krvi určitou kinetickou energii – akcelerační práce. Jednotlivé veličiny, z nichž se mechanická práce srdce vypočítává, se v průběhu srdeční akce mění (pro výpočet se počítá s integrálem).
Energetika srdeční práce[upravit | editovat zdroj]
Bezprostřední zdroj energie pro myokard představuje ATP, který je hydrolyzován ATPázou uloženou v hlavici myozinu. Energii pro resyntézu ATP získává myokard výhradně aerobně. Spotřeba kyslíku v srdci v klidu činí 0,08 – 0,1 ml [1] O2 na gram tkáně za minutu, cca 24-30 ml/min – asi 10 % celkové spotřeby O2. Při těžké práci se spotřeba zvyšuje asi čtyřnásobně. Spotřebu kyslíku určuje práce izovolumické kontrakce, síla kontrakce a srdeční frekvence. Menší roli hraje práce srdce během relaxace a vypuzovací fáze, aktivace myokardu a jeho bazální metabolismus. Na spotřebě kyslíku se více podílí izovolumická kontrakce než izotonická kontrakce v ejekční fázi systoly (mechanická práce). Spotřeba živin srdcem – vysoký podíl volných MK, schopnost metabolizovat kyselinu mléčnou. Myokard obsahuje kromě ATP také kreatinfosfát – citlivý indikátor dostatečného zásobení srdce živinami a kyslíkem – je bezprostředním zdrojem energie pro resyntézu ATP.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
Externí odkazy[upravit | editovat zdroj]
Použitá literatura[upravit | editovat zdroj]
- GANONG, William F. Přehled lékařské fyziologie. 20. vydání. Praha : Galén, 2005. 890 s. ISBN 80-7262-311-7.
- TROJAN, Stanislav, et al. Lékařská fyziologie. 4. vydání. Praha : Grada, 2003. 772 s. ISBN 80-247-0512-5.
- ČIHÁK, Radomír. Anatomie 3. 2. vydání. Praha : Grada, 2004. 692 s. sv. 3. ISBN 978-80-247-1132-4.
- TROJAN, Stanislav, et al. Lékařská fyziologie. 4. vydání. Praha : Grada, 2003. 772 s. ISBN 80-247-0512-5.
- ↑ a b KITTNAR, Otomar a ET AL.. Lékařská fyziologie. 1. vydání. Praha : Grada, 2011. 790 s. s. 239. ISBN 978-80-247-3068-4.