Chirurgická léčba hydrocefalu
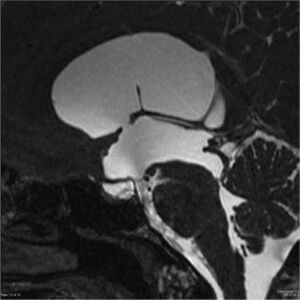
Hydrocefalus (HC) je označením pro abnormální hromadění likvoru (CSF) v komorách mozku. Následkem toho může dojít k útlaku okolní mozkové tkáně.
Detailnější klasifikaci, příčiny a symptomatologii HC naleznete na stránce hydrocefalus.
HC je možné chirurgicky řešit třemi základními způsoby:
- drenáží,
- odstraněním obstrukce (v případě obstrukčního HC, nejčastěji se jedná o tumory),
- endoskopicky [1].
Na této stránce jsou představeny základní typy drenáží a endoskopická metoda ve formě ventrikulostomie III. komory. Řešení obstrukčního HC (odstranění specifické obstrukce) je popsáno individuálně v jednotlivých kapitolách neurochirurgie.
Diagnostika
- CT – první volba, dle typu HC jsou zobrazitelné patologie (dilatace komor, původ obstrukce atd.);
- MR – v porovnání s CT má výhodu zejména T2 MR, na níž je zobrazitelný CSF (fluid-sensitive T2);
- ultrazvuk – zejména u kojenců a mladších pediatrických pacientů;
- LIT (lumbální infuzní test) – zjištění poruch resorpce CSF, provádí se zejména u pacientů s normotenzním hydrocefalem (NHP);
- LD (lumbální drenáž) – slouží ke zjištění pacientovy reakce na drenáž a zhodnocení následných postupů v léčbě (hlavně před definitivní aplikací VP shuntu u NHP pacientů) [2][3].
Klasifikace drenážní léčby
Chirurgická léčba HC drenáží přímo závisí na daném typu hydrocefalu:
- v případě akutního HC je indikována dočasná drenáž,
- v případě chronického HC je cílem léčby dlouhodobá drenáž.
Tabulka shrnující jednotlivé typy drenáží v závilosti na době drenážní léčby:
| Typ léčby | Dočasná | Dlouhodobá |
|---|---|---|
| Typ drenáže | zevní komorová drenáž | ventrikuloperitoneální drenáž |
| zevní lumbální drenáž | ventrikuloatriální drenáž | |
| ventrikulosubgaleální drenáž | lumboperitoneální drenáž |
Léčba akutního hydrocefalu
V případě akutních HC se dle individuálních predispozic pacienta může indikovat k dočasné drenáži. Nejčastěji se jedná o komorovou nebo lumbální drenáž, popř. ventrikulosubgaleální drenáž.
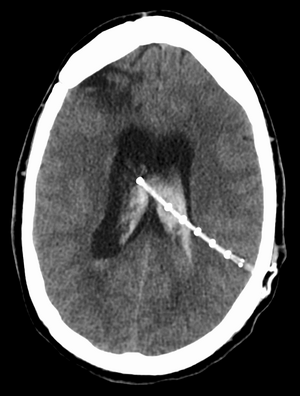
Zevní komorová drenáž
Zevní komorová drenáž (EVD – external ventricular drain) je využívána především v případě akutních obstrukčních HC, u kterých je zřetelné omezení toku CSF v likvorových cestách [4]. Z laterální komory nedominantní hemisféry je CSF odváděn do rezervoáru.
Indikace
Indikace aplikace EVD (nemusí vždy jít pouze o akut. HC) jsou:
- snížení intrakraniálního tlaku (např. akutní hydrocefalus, kraniotrauma);
- odvod zánětlivého CSF (infekce CNS – důvodem je prevence vzniku pozánětlivého obstrukčního HC, popř. vznik akutní obstrukce vývodných cest);
- odvod krvavého CSF (nejčastěji po krvácení nebo operaci (posthemorhagický HC), opět chceme předejít rizika vzniku obstrukčního HC či akutní obstrukce vývodných cest);
- odklonění přirozeného toku CSF (nejčastěji u hojení ran v oblasti fossa posterior) [5].
Zevní lumbální drenáž
Kromě využití diagnostického má zevní lumbální drenáž (LD – lumbal drain) využití i v léčbě akutního komunikujícího HC. Likvor je drénován z lumbální sekce páteře a stejně jako v případě EVD je odváděn do rezervoáru. Aplikuje se mezi L3–L5. [6][7]
Indikace
Indikace jsou v porovnání s EVD velmi podobné, rozhodnutí o výběru typu drenáže je přímo úměrná individuálním projevům a komorbiditám jednotlivých pacientů:
- snížení intrakraniálního tlaku;
- odvod zánětlivého CSF;
- odvod krvavého CSF;
- odklonění přirozeného toku CSF [8].
Ventrikulosubgaleální drenáž
Tento typ drenáže se podobá zevní komorové drenáži, protože i v tomto případě je CSF drénován z laterální komory nedominantní hemisféry. Tentokrát ale likvor není odváděn do rezervoáru, ale do kapsy vytvořené v subgaleálním prostoru hlavy. Tam dochází k resorpci likvoru, případně může být punktován. [9]
Komplikace
Mezi nejčastěji přítomné komplikace drenážní léčby řadíme:
- krvácení [10],
- infekce,
- mechanické komplikace drenáže,
- předrénování systému,
- chirurgické komplikace – malpozice drenáže, epidurální hematom atd. [11][12]
Léčba chronického hydrocefalu
I v případě léčby chronického hydrocefalu se k chirurgii indikuje na základě individuální prezentace pacientů. Neplatí pravidlo, že se každý chronický hydrocefalus musí chirurgicky léčit. Léčba chronického HC je dlouhodobá.
Ventrikulostomie III. komory
Jedná se o neuroendoskopické vytvoření otvoru ve spodině III. komory, je řešením obstrukčního HC (někteří autoři uvádějí možnost aplikace ventrikulostomie III. komory i u jiných typů hydrocefalu, není to ale obvyklé). [13]
Technika
Provádí se cerebrotomie v blízkosti sutura coronalis, endoskop se zavede přes laterální komoru do III. komory. Následkem HC dochází k rozšíření foramen intraventriculare, je tedy možné provést revizi baze III. komory a perforaci arachnoidální blány. Pro perforaci je využíváno monopolární elektrokoagulace. [14]
Důležitá je následná dilatace otvoru, aby nedošlo k jeho uzavření díky regeneraci tkáně. Docílíme možnosti cirkulace CSF přes III. komoru do interpedunkulárních cisteren na bazi, skrz otvor ve spodině III. komory je možné vidět a. basilaris. [15]
Princip
Principem je opětovné umožnění cirkulace CSF, jež byla následkem obstrukce omezena.
Indikace
Primárně je ventrikulostomie III. komory aplikována u specifického obstrukčního HC, který vznikl sekundárně následkem například:
- stenózy aquaeductus Sylvii,
- Dandy-Walkerovy malformace,
- intraventrikulárního hematomu,
- tumoru v fossa posterior či
- kraniosynostózy. [16][17][18]
Výhody
Například:
- efektivní kauzální léčba,
- narozdíl od shuntu pacient není vystaven riziku dysfunkce ventilu.
Nevýhody
Nevýhody III. ventrikulostomie můžeme rozdělit do dvou základních bodů:
- vysoké riziko komplikací (jak morbidita, tak mortalita),
- invazivní výkon.
Shunt
Dlouhodobá drenáž, jejíž principem je implantace dvou katetrů společně s ventilem, jenž reguluje cirkulaci CSF. Nadměrný CSF v mozkových komorách, popř. v lumbální části páteře, se pomocí shuntu odvádí do jiné části těla, kde je likvoru umožněna absorpce.
Požadavky na ventil
Ventil musí reagovat na otevírací tlak a musí být jednocestný. Průtok CSF je regulován dle nastavení otevíracího tlaku ventilu, který má různé hodnoty. Ventily dle hodnot otevíracího tlaku dělíme na vysokotlakové, střednětlaké a nízkotlaké. [19]
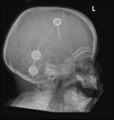
Ventrikuloperitoneální shunt (VP shunt)
CSF je katetrem vedoucím z laterální komory dále pod kůží odváděn do peritoneální dutiny.
Je ze shuntů nejfrekventovaněji aplikovaný [20][21].
- RTG – VP shunt
Ventrikuloatriální shunt (VA shunt)
CSF je odváděn z laterálních komor žilním systémem do atrium dextrum.
Není tak častý jako VP shunt, záleží na individuálních dispozicích pacienta a jeho komorbiditách – často je k VA shuntu indikováno kvůli kontraindikacím nebo předešlé neúspěšné aplikaci VP shuntu.
Lumboperitoneální shunt (LP shunt)
CSF je odváděn z durálního vaku (subarachnoidálního prostoru) v oblasti lumbální sekce páteře do peritoneální dutiny. Zavedení katetru se provádí pod úrovní obratle L2. [22]
Kromě zmíněných tří typů shuntů existují i další, např. ventrikulopleurální shunty (VPL shunt) aj. [23]
Ventrikulocisternální shunt (Torkildsenův shunt)
Pomocí implantovaného katetru je CSF odváděn z laterální komory do cerebellomedulární cisterny [24][25].
Komplikace
I jako v případě léčby akutního HC, drenážní léčba v podobně aplikace shuntů je doprovázená spektrem možných komplikací:
- infekce – (až 15 %) nejčastěji Staphylococcus epidermidis, ventrikulitida, meningitida;
- selhání shuntu – obstrukce, zalomení katetru (nejčastěji v oblasti krku) atd.;
- distální komplikace – peritoneální pseudocysty, pleurální výpotek (primárně u ventrikulopleurálních shuntů). [26][27][28]
Videotéka
Lumbální drenáž
Aplikace LD, video s komentářem v anglickém jazyce.
Ventrikulostomie III. komory
Video v anglickém jazyce s komentářem.
Odkazy
Související články
Externí odkazy
Reference
- ↑ ASCHOFF, A., Paul KREMER a Bahram HASHEMI. The scientific history of hydrocephalus and its treatment. Neurosurgical Review. 1999, roč. 2-3, vol. 22, s. 67-93, ISSN 0344-5607. DOI: 10.1007/s101430050035.
- ↑ GREITZ, Dan. Radiological assessment of hydrocephalus: new theories and implications for therapy. Neurosurgical Review. 2004, roč. 3, vol. 27, s. ?, ISSN 0344-5607. DOI: 10.1007/s10143-004-0326-9.
- ↑ GRAFF-RADFORD, Neill R a David T JONES. Normal Pressure Hydrocephalus. Continuum Minneap Minn [online]. 2019, vol. 25, no. 1, s. 165-186, dostupné také z <https://doi.org/10.1212/CON.0000000000000689>. ISSN 1080-2371 (print), 1538-6899.
- ↑ BENDER, Michael, Frank SCHWARM a Marco STEIN, et al. Placement of External Ventricular Drain: Comparison of Two Methods. J Neurol Surg A Cent Eur Neurosurg [online]. 2019, vol. 80, no. 2, s. 116-121, dostupné také z <https://doi.org/10.1055/s-0038-1676576>. ISSN 2193-6315 (print), 2193-6323.
- ↑ FRIED, Herbert I., Barnett R. NATHAN a A. Shaun ROWE. The Insertion and Management of External Ventricular Drains: An Evidence-Based Consensus Statement. Neurocritical Care. 2016, roč. 1, vol. 24, s. 61-81, ISSN 1541-6933. DOI: 10.1007/s12028-015-0224-8.
- ↑ DOUBI, Aseel, Dana ALJOMAH a Alanood ALHARGAN. The Effect of lumbar drains on spontaneous cerebrospinal fluid leak repair. Neurosciences. 2018, roč. 4, vol. 23, s. 281-285, ISSN 1319-6138. DOI: 10.17712/nsj.2018.4.20180116.
- ↑ GANTI, Latha. External Ventricular Drain Placement. Atlas of Emergency Medicine Procedures. 2016, roč. ?, vol. ?, s. 241-245, ISSN ?. DOI: 10.1007/978-1-4939-2507-0_40.
- ↑ MOZA, Kapil, Sean O. MCMENOMEY a Johnny B. DELASHAW. Indications for Cerebrospinal Fluid Drainage and Avoidance of Complications. Otolaryngologic Clinics of North America. 2005, roč. 4, vol. 38, s. 577-582, ISSN 0030-6665. DOI: 10.1016/j.otc.2005.01.001.
- ↑ KUO, Meng-Fai. Surgical management of intraventricular hemorrhage and posthemorrhagic hydrocephalus in premature infants. Biomedical Journal. 2020, roč. 3, vol. 43, s. 268-276, ISSN 2319-4170. DOI: 10.1016/j.bj.2020.03.006.
- ↑ BAUER, David F, Shantanu N RAZDAN a Alfred A BARTOLUCCI. Meta-Analysis of Hemorrhagic Complications From Ventriculostomy Placement by Neurosurgeons. Neurosurgery. 2011, roč. 2, vol. 69, s. 255-260, ISSN 0148-396X. DOI: 10.1227/neu.0b013e31821a45ba.
- ↑ MURALIDHARAN, Rajanandini. External ventricular drains: Management and complications. Surgical Neurology International. 2015, roč. 7, vol. 6, s. 271, ISSN 2152-7806. DOI: 10.4103/2152-7806.157620.
- ↑ DOUBI, Aseel, Dana ALJOMAH a Alanood ALHARGAN. The Effect of lumbar drains on spontaneous cerebrospinal fluid leak repair. Neurosciences. 2018, roč. 4, vol. 23, s. 281-285, ISSN 1319-6138. DOI: 10.17712/nsj.2018.4.20180116.
- ↑ ALGIN, Oktay, Murat UCAR a Evrim OZMEN. Assessment of third ventriculostomy patency with the 3D-SPACE technique: a preliminary multicenter research study. Journal of Neurosurgery. 2015, roč. 6, vol. 122, s. 1347-1355, ISSN 0022-3085. DOI: 10.3171/2014.10.jns14298.
- ↑ STACHURA, Krzysztof, Ewelina GRZYWNA a Borys M. KWINTA. Endoscopic third ventriculostomy – effectiveness of the procedure for obstructive hydrocephalus with different etiology in adults. Videosurgery and Other Miniinvasive Techniques. 2014, roč. ?, vol. 4, s. 586-595, ISSN 1895-4588. DOI: 10.5114/wiitm.2014.46076.
- ↑ YADAV, Yad Ram, Vijay PARIHAR a Sonjjay PANDE. Endoscopic third ventriculostomy. Journal of Neurosciences in Rural Practice. 2012, roč. 02, vol. 03, s. 163-173, ISSN 0976-3147. DOI: 10.4103/0976-3147.98222.
- ↑ CINALLI, Giuseppe, Pietro SPENNATO a Anna NASTRO. Hydrocephalus in aqueductal stenosis. Child's Nervous System. 2011, roč. 10, vol. 27, s. 1621-1642, ISSN 0256-7040. DOI: 10.1007/s00381-011-1546-2.
- ↑ SPENNATO, Pietro, Giuseppe MIRONE a Anna NASTRO. Hydrocephalus in Dandy–Walker malformation. Child's Nervous System. 2011, roč. 10, vol. 27, s. 1665-1681, ISSN 0256-7040. DOI: 10.1007/s00381-011-1544-4.
- ↑ MARX, Sascha, Maresa REINFELDER a Marc MATTHES. Frequency and treatment of hydrocephalus prior to and after posterior fossa tumor surgery in adult patients. Acta Neurochirurgica. 2018, roč. 5, vol. 160, s. 1063-1071, ISSN 0001-6268. DOI: 10.1007/s00701-018-3496-x.
- ↑ KUO, Meng-Fai. Surgical management of intraventricular hemorrhage and posthemorrhagic hydrocephalus in premature infants. Biomedical Journal. 2020, roč. 3, vol. 43, s. 268-276, ISSN 2319-4170. DOI: 10.1016/j.bj.2020.03.006.
- ↑ CHOUDHURY, Subhasis Roy. Hydrocephalus. Pediatric Surgery. 2018, roč. ?, vol. ?, s. 55-59, ISSN ?. DOI: 10.1007/978-981-10-6304-6_9.
- ↑ MAZZOLA, Catherine A., Asim F. CHOUDHRI a Kurtis I. AUGUSTE. Pediatric hydrocephalus: systematic literature review and evidence-based guidelines. Part 2: Management of posthemorrhagic hydrocephalus in premature infants. Journal of Neurosurgery: Pediatrics. 2014, roč. Supplement_1, vol. 14, s. 8-23, ISSN 1933-0707. DOI: 10.3171/2014.7.peds14322.
- ↑ KARAHAN, Oguz, Celal YAVUZ a Sinan DEMIRTAS. Reasons, procedures, and outcomes in ventriculoatrial shunts: A single-center experience. Surgical Neurology International. 2013, roč. 1, vol. 4, s. 10, ISSN 2152-7806. DOI: 10.4103/2152-7806.106284.
- ↑ ROBLES, Luis A. a Mario MESSINA-LOPEZ. Spontaneous Extrusion of Ventriculopleural Shunt Catheter Associated with Pleural Effusion. World Neurosurgery. 2020, roč. ?, vol. 139, s. 4-6, ISSN 1878-8750. DOI: 10.1016/j.wneu.2020.03.208.
- ↑ FOX, John L. a Ossama AL-MEFTY. Percutaneous ventriculocisternal shunt. Technical note. Surgical Neurology. 1985, roč. 2, vol. 24, s. 184-186, ISSN 0090-3019. DOI: 10.1016/0090-3019(85)90183-1.
- ↑ CANBOLAT, A., Ç. ÖNAL a K. HEPGÜL. A new ventriculocisternal shunt technique in treatment of noncommunicating hydrocephalus: A technical note with a brief discussion of the literature. Acta Neurochirurgica. 1996, roč. 4, vol. 138, s. 466-469, ISSN 0001-6268. DOI: 10.1007/bf01420310.
- ↑ GOESER, C D, M S MCLEARY a L W YOUNG. Diagnostic imaging of ventriculoperitoneal shunt malfunctions and complications.. RadioGraphics. 1998, roč. 3, vol. 18, s. 635-651, ISSN 0271-5333. DOI: 10.1148/radiographics.18.3.9599388.
- ↑ KALE, H.A., A. MUTHUKRISHNAN a S.V. HEGDE. Intracranial Perishunt Catheter Fluid Collections with Edema, a Sign of Shunt Malfunction: Correlation of CT/MRI and Nuclear Medicine Findings. American Journal of Neuroradiology. 2017, roč. 9, vol. 38, s. 1754-1757, ISSN 0195-6108. DOI: 10.3174/ajnr.a5291.
- ↑ STARREVELD, Y, D POENARU a P ELLIS. Ventriculoperitoneal shunt knot: a rare cause of bowel obstruction and ischemia. Can J Surg [online]. 1998, vol. 41, no. 3, s. 239-40, dostupné také z <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3950169/?tool=pubmed>. ISSN 0008-428X.