Gastrointestinální stromální tumor/PGS
 | Tento článek je určen pro postgraduální studium | |||
| Prosíme, neprovádějte věcné editace, nemáte-li potřebnou kvalifikaci. | ||||
| Editujte s rozvahou. Věcné změny nejprve projednejte v diskusi. | ||||
Gastrointestinální stromální tumor (GIST, někdy se používá i tvar GISTom, MKN-O: 8936/0) je mezenchymální tumor stěny trávicí soustavy. Původně se jednalo o takové mezenchymové nádory nejevící ani charakter leiomyomů ani schwannomů, nyní zahrnují GISTy většinu mezenchymálních nádorů trávicí soustavy, např. termíny leiomyom a leiomyosarkom jsou určeny pouze pro takové nádory, které mají přesvědčivé histologické a imunochemické rysy hladké svaloviny. Ultrastruktura GISTů obsahuje prvky buněk autonomního nervového systému (Cajalovy buňky) i hladké svaloviny, proto se předpokládá, že vznikají buď přímo z Cajalových buněk nebo ze společného prekurzoru Cajalových a hladkých svalových buněk. Biologické chování může být benigní i maligní, proto se hovoří spíše o tom, že GISTy vykazují spektrum chování od benigního po maligní. Biologické chování lze predikovat zejména velikostí a mitotickou aktivitou. GISTy se objevují spíše ve vyšším věku, dokumentovaný rozdíl mezi postižením jednotlivých pohlaví není velký. Maligní GISTy nepatří mezi časté tumory. Například nejčastěji se GISTy vyskytují v žaludku, přitom maligní GIST žaludku představuje co do četnosti zhruba 2 % malignit žaludku.
Makroskopický vzhled[upravit | editovat zdroj]
GISTy se mohou nacházet v jakékoliv části trávicího traktu, v omentu a v mezenteriu, výjimečné jsou kazuistiky popisující výskyt tumoru se znaky GISTu i v jiných lokalitách. Nejčastější místa výskytu jsou:
- žaludek: 60–70 % případů
- tenké střevo: 20–30 % případů
- jícen a tlusté střevo: společně méně než 10 % případů
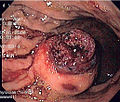
Malé GISTy se obvykle prezentují jako subserózní, submukózní nebo intramurální uzlíky. Nejsou opouzdřené, bývají však dobře ohraničené od okolí. Velké GISTy prominují, jejich povrch je v lumen je kryt intaktní sliznicí, která však může být ve 20–30 % případů exulcerovaná. Vzhled nádoru může být laločnatý. Nádor se může přímo šířit do okolních orgánů, například do pankreatu nebo do jater, a infiltrovat jejich parenchym. Konzistence nádoru může být tuhá i měkká, na řezu je obvykle světle hnědavý, častá jsou ložiska intraparenchymového prokrvácení. U větších tumorů nejsou výjimečná ani masivní ložiska hemoragické nekrózy a přítomnost cystických formací. Mnohočetný výskyt je možný, obvykle známkou maligního biologického chování.
Mikroskopický vzhled[upravit | editovat zdroj]
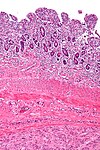
Jsou popisovány dva krajní extrémy v dominujícím histologickém obrazu GISTů. Většina GISTů je vřetenobuněčná, menší část z nich je tvořena epiteloidními buňkami. Tyto buňky mohou být uspořádány do řady vzorů. Například u GISTů žaludku lze definovat osm charakteristických vzorů (viz GIST žaludku), do kterých lze zařadit většinu GISTů a podle skupiny lze usuzovat i na biologické chování. Oproti tomu u GISTů tenkého střeva není taková klasifikace příliš účelná.
Vřetenité i epiteloidní buňky mohou být uspořádány do následujících vzorů:
- fascikulární uspořádání
- storiformní uspořádání
- palisádové uspořádání jader až charakteru podobném schwannomu
- alveolární uspořádání
- tvorba organoidních struktur
Vazivová matrix GISTů může hyalinizovat nebo se měnit myxoidně.
V GISTech se často objevují následující znaky, které mohou být diagnosticky užitečné:
- perinukleární vakuolizace různého stupně
- skeinoidní vlákna – eosinofilní a PAS pozitivní globulární hmoty; pokud je použit Massonův trichrom, zvýrazňují se i jím.
- pleomorfismus jader se objevuje spíše u epiteloidních GISTů, obvykle však nebývá příliš výrazný
- perivaskulární hyalinizace
Nápadný jaderný pleomorfismus je pro GISTy neobvyklý.
Imunochemické vlastnosti[upravit | editovat zdroj]
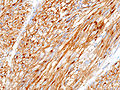
- KIT – Membránová tyrozinkináza, její exprese je některými autory pokládána za definující pro GISTy, i když byly popsány KIT negativní GISTy. Obvyklá je silná pozitivita, ale vzor barvení může být různý. Vzor barvení nemusí být konstantní v celém preparátu, v některých oblastech může docházet i k výpadku barvitelnosti. I když je KIT membránový protein, může být pozitivní celá cytoplazma.
- PDGFRA – α typ receptoru pro růstový faktor PDGF. Mutace PDGFRA je poměrně častá, proto je pozitivita poměrně senzitivní. PDGFRA je exprimován i v intraabdominálním desmoidu.
- PKC θ – Proteinkináza C θ je serin/threoninová kináza. Senzitivita je poměrně vysoká, více u GISTů mimo žaludek. U fibromů a leiomyomů není exprimována, u schwannomů je exprimována jen výjimečně.
- CD34 – Adhezivní protein hematopoetických a také neurálních buněk. Prokazován je u 70–80 % případů, vyšší podíl je u GISTů žaludku, naopak u tenkého střeva je pozitivních jen přibližně polovina tumorů. Pro poměrně malou senzitivitu i specifitu má v diagnostice GISTů omezené využití.
- DOG-1 – Chloridový kanál, který bývá exprimován i u KIT negativních GISTů, je vysoce senzitivní i specifický.
- markery hladké svaloviny – Asi pětina GISTů žaludku a třetina GISTů tenkého střeva se barví na hladkosvalový aktin. Pozitivita barvení na desmin je spíše výjimečná. Poměrně častá je pozitivita h-caldesmon
- S100 protein – Používá se spíše v diferenciální diagnostice melanomů a schwanomů. Literární údaje o pozitivity GISTů se pohybují od výjimečné pozitivity až po 10 % případů.
- keratiny – Někdy je pozitivní reakce s keratinem 18, méně často s keratinem 8. Pozitivita ostatních keratinů nebyla pozorována.
Doporučený postup pro histologické vyšetření[upravit | editovat zdroj]
Popis vzorku[upravit | editovat zdroj]
Parciální biopsie[upravit | editovat zdroj]
- Makroskopický popis
- typ vzorku
- rozměry vzorku (alespoň největší rozměr)
- Mikroskopický popis
- rozměry tumoru (alespoň největší rozměr)
- lokalizace tumoru (pokud lze určit)
- morfologický subtyp (vřetenobuněčný, epiteloidní, smíšený,...)
- mitotický index (pokud lze určit)
- přítomnost nekróz
- grade tumoru (pokud lze určit)
Resekát[upravit | editovat zdroj]
- Makroskopický popis
- typ resekátu
- rozměry resekátu
- lokalizace tumoru
- velikost tumoru (alespoň největší rozměr)
- vztah k resekčním okrajům
- distribuce (unifokální vs. multifokální)
- ulcerace sliznice
- prorůstání na peritoneum
- popis řezné plochy (krvácení, nekrózy, degenerativní změny,...)
- Mikroskopický popis
- morfologický subtyp (vřetenobuněčný, epiteloidní, smíšený,...)
- mitotický index
- přítomnost nekróz
- grade tumoru
- riziko agresivního chování
- resekční okraje
- stage dle pTNM
- u již léčených tumorů popis změn asociovaných s terapií (volitelné)
Další vyšetření[upravit | editovat zdroj]
Imunochemické vyšetření[upravit | editovat zdroj]
Pokud není tumor menší než 1 cm a bez zachycených mitóz, měla by být diagnóza vždy ověřena histochemicky, povinné jsou následující tři markery: KIT, S100 a desmin. Tyto markery pomohou rozlišit mezi GISTem, schwannomem a leiomyomem/leiomyosarkomem:
| KIT | S100 | desmin | pozn. | |
|---|---|---|---|---|
| leiomyom/leiomyosarkom | - | - | + | |
| schwannom - | + | - | ||
| melanom | + | + | - | 2. histochem vyšetření HMB45, melanA |
Pokud je barvení na KIT, S100 i desmin negativní, je doporučený algoritmus následující:
- Zánětlivý vzhled tumoru? Pokud ano, tak:
- imunohistochemicky ALK+, desmin +/-, systémové příznaky: inflamatorní myofibroblastický tumor
- intimní kontakt vřetenitých buněk s lymfocyty, CD21+, CD35+: tumor z folikulárních dendritických buněk
- submukóza, přítomnost eosinofilů, kocentrické formace, CD34+, mutace PDGFRA: Vaňkův tumor (inflamatorní fibroidní polyp)
- Cévy mají vzhled endometria? Pokud ano, tak:
- CD10+, estrogenové receptory+, pozitivní gynekologická anamnéza: endometriální stromální sarkom
- Barvení na cytokeratiny? Pokud ano, tak:
- extenzivní sampling: sarkomatoidní karcinom
- Nic z předchozího?
- druhé čtení, mutační analýza KIT/PDGFRA: solitární fibrózní tumor
Molekulárně genetické vyšetření[upravit | editovat zdroj]
Molekulární biologie potvrdí diagnózu, výsledek má prediktivní význam očekávané odpovědi na terapii. Význam má především u metastatických nádorů a nádorů s vysokým rizikem.
- mutace exonu 11 genu KIT: nejlepší odpověť na terapii imatinibem
- mutace exonu 9 genu KIT: delší doba přežití bez progrese při zvýšení dávky imatinibu, profit z podání sumatinibu
- mutace Asp842Val exonu 18 genu PDGFRA: rezistence na imatinib
Klinické chování[upravit | editovat zdroj]
Klinické projevy závisejí na velikosti tumoru a na jeho lokalizaci. Nejmenší nádory jsou obvykle zcela asymptomatické a jde o náhodný nález. Klinicky manifestní nádory jsou nejčastěji příčinou krvácení do trávicí trubice různé intenzity, případně neurčitých projevů v břiše. Méně obvyklou manifestací je obstrukce nebo perforace stěny. Palpovatelná masa je spíše výjimkou.
Metastatický rozsev[upravit | editovat zdroj]
Maligní GISTy mohou zakládat vzdálené metastázy. Nejčastěji se šíří do jater a do měkkých tkání v břišní dutině. Méně obvyklé jsou metastázy do kostí a do periferních měkkých tkání. Jen zcela výjimečné jsou metastázy do lymfatických uzlin nebo do plic.
U agresivně se chovajících GISTů se případné metastázy objeví nejčastěji 1–2 roky po resekci primárního tumoru. GIST, který se nechová agresivně, může být také zdrojem metastáz. Tyto se pak objevují za 5–15 let po resekci primárního ložiska.
Prognóza[upravit | editovat zdroj]
Biologické chování lze určit především podle rozměrů nádoru a podle mitotické aktivity. GISTy, jejichž průměr je menší než 5 cm, jsou obvykle benigní. Dalšími významnými prognostickými faktory jsou mitotická aktivita a také histologický typ. Roli prognostického faktoru hraje zřejmě i lokalita, např. GIST žaludku má obecně lepší prognózu než stejně velký GIST stejného typu a se stejnou mitotickou aktivitou v tenkém střevě.
| velikost | mitotická aktivita¹ | žaludek | jejunum a ileum | duodenum | rektum |
|---|---|---|---|---|---|
| pod 2 cm | nízká | žádné | žádné | žádné | žádné |
| 2–5 cm | nízká | velmi malé | malé | malé | malé |
| 5–10 cm | nízká | malé | vysoké | vysoké² | vysoké² |
| nad 10 cm | nízká | střední | vysoké | vysoké² | vysoké² |
| pod 2 cm | vysoká | žádné | žádné | vysoké;³ | vysoké |
| 2–5 cm | vysoká | střední | vysoké | vysoké | vysoké |
| 5–10 cm | vysoká | vysoké | vysoké | vysoké² | vysoké² |
| nad 10 cm | vysoká | vysoké | vysoké | vysoké² | vysoké² |
- ¹ nízká mitotická aktivita zde znamená nejvýše 5 mitóz na 50 zorných polí při největším zvětšení, tj. mitotický index nejvýše 5
- ² malý počet případů, statistická hodnota je málo spolehlivá
- ³ velmi malý počet případů nebo žádné případy
Dalšími prognostickými markery zhoršujícími prognózu jsou:
- zvýšená exprese Ki67 – vysoká proliferační aktivita
- ztráta exprese p16
- mnohočetný výskyt
- infiltrativní růst
- přítomnost nekróz
- ulcerace nad tumorem
Prognosticky příznivými faktory jsou:
- přítomnost skeinoidních vláken (jen tenké střevo)
- jaderné palisádování
Z molekulárně biologických markerů se jeví jako užitečná mutační analýza genů KIT a PDGFRA.
Grading[upravit | editovat zdroj]
Grading GISTů se stanovuje výhradně podle mitotického indexu. Jsou jen dva stupně:
- G1 – nejvýše 5 mitóz/mm²
- G3 – více než 5 mitóz/mm²
Staging[upravit | editovat zdroj]
TNM staging[upravit | editovat zdroj]
| Gastrointestinální stromální tumor/PGS | |
|---|---|
| Velikost primárního tumoru | |
| TX | primární tumor nebyl hodnocen |
| T0 | nejsou důkazy pro existenci primárního tumoru |
| T1 | průměr tumoru nejvýše 2 cm |
| T2 | průměr tumoru více než 2 cm, nejvýše 5 cm |
| T3 | průměr tumoru více než 5 cm, nejvýše 10 cm |
| T4 | průměr tumoru více než 10 cm |
| Postižení lymfatických uzlin | |
| NX | regionální lymfatické uzliny nebyly hodnoceny |
| N0 | není důkaz šíření |
| N1 | šíření do regionálních lymfatických uzlin |
| Vzdálené metastázy | |
| M0 | nejsou |
| M1 | jsou |
Klinická stádia[upravit | editovat zdroj]
Klinická stádia podle 7. vydání American Joint Committee on Cancer: Cancer Staging Manual (2010):
| stádium | T | N | M | mitotický index |
|---|---|---|---|---|
| stádium IA | T1 nebo T2 | N0 | M | nízký |
| stádium IB | T3 | N0 | M0 | nízký |
| stádium II | T1 | N0 | M0 | vysoký |
| stádium II | T2 | N0 | M0 | vysoký |
| stádium II | T4 | N0 | M0 | nízký |
| stádium IIIA | T3 | N0 | M0 | vysoký |
| stádium IIIB | T4 | N0 | M0 | vysoký |
| stádium IV | libovolné T | N1 | M0 | libovolný |
| stádium IV | libovolné T | libovolné N | M1 | libovolný |
| stádium | T | N | M | mitotický index |
|---|---|---|---|---|
| stádium I | T1 nebo T2 | N0 | M0 | nízký |
| stádium II | T3 | N0 | M0 | nízký |
| stádium IIIA | T1 | N0 | M0 | vysoký |
| stádium IIIA | T4 | N0 | M0 | nízký |
| stádium IIIB | T2 | N0 | M0 | vysoký |
| stádium IIIB | T3 | N0 | M0 | vysoký |
| stádium IIIB | T4 | N0 | M0 | vysoký |
| stádium IV | libovolné T | N1 | M0 | libovolný |
| stádium IV | libovolné T | libovolné N | M1 | libovolný |
Chování v jednotlivých orgánech[upravit | editovat zdroj]
GIST jícnu[upravit | editovat zdroj]
V jícnu se GISTy vyskytují jen vzácně, představují jen asi 1–2 % všech GISTů. Jsou 3x méně časté než leiomyomy. Častěji se objevují v dolní třetině jícnu u pacientů vyššího věku. Větší GISTy se mohou klinicky manifestovat dysfagií, byl však popsán i růst do mediastina bez poruch polykání. Histologický obraz je častěji vřetenobuněčný. Pro hodnocení dlouhodobé prognózy bylo popsáno jen málo případů, ale prognóza se zdá spíše horší.
GIST žaludku[upravit | editovat zdroj]
GISTy žaludku představují asi 60 % všech GISTů. Vyskytují se ve vyšším věku, jen asi 10 % případů se vyskytne u pacientů mladších 40 let. Zhruba pětina až čtvrtina všech GISTů žaludku se chová maligně.
Popisovaná velikost GISTu kolísá od několika milimetrů až po více než 40 cm, nejčastěji se pohybuje kolem 6 cm. Maligní GISTy mohou být spojeny s okolními orgány.
Lze definovat 8 histologických typů GISTu žaludku, do kterých však lze klasifikovat pouze 70 % nádorů:
- sklerotizující vřetenobuněčný GIST – obvykle malý, s nízkou mitotickou aktivitou, hojné kolagenní stroma, místy kalcifikované.
- palisádující-vakuolizovaný vřetenobuněčný GIST – patrné je palisádování jader připomínající struktury schwannomu, další charakteristickou vlastností je perinukleární vakuola. Obvykle jde o větší tumory s nízkou mitotickou aktivitou.
- hypercelulární vřetenobuněčný GIST – těsné nahloučení uniformních vřetenitých buněk bez zřetelného palisádování jader. Mitotická aktivita není obvykle výrazná, někdy je ale mírně vyšší.
- sarkomatózní vřetenobuněčný GIST – je patrná výrazná mitotická aktivita, difúzní atypie projevující se především jadernou hyperchromazií, jejich zvětšením a případně jaderným pleomorfismem. Někdy se vytvoří myxoidní stroma, ve kterém lze pozorovat pruhy nádorových buněk.
- sklerotizující epiteloidní GIST – nádorové buňky jsou polygonální, jeví se až jako syncytia, hranice buněk nejsou patrné, stroma je sklerotizující. Poměrně běžně lze pozorovat jaderné atypie. Mitotická aktivita je spíše nízká.
- dyskohezivní epiteloidní GIST – epiteloidní buňky jsou ostře ohraničené, kolem buněk je patrné lakunární projasnění. Běžný je jaderný pleomorfismus.
- hypercelulární epiteloidní GIST – buňky mají dobře patrné hranice, jsou těsně nahloučené, mitotická aktivita je nízká.
- sarkomatózní epiteloidní GIST – buňky mají epiteloidní morfologii, jejich mitotická aktivita je výrazná.
Vedle velikosti a mitotické aktivity je významným prognostickým markerem i histologický typ. Zhruba (pro detaily viz Miettinen a Lasota, 2006) je riziko metastatického šíření následující:
- malé riziko: sklerotizující vřetenobuněčný GIST, palisádující-vakuolizovaný vřetenobuněčný GIST a sklerotizující epiteloidní GIST
- střední riziko: hypercelulární vřetenobuněčný GIST, dyskohezivní epiteloidní GIST a hypercelulární epiteloidní GIST
- vysoké riziko: sarkomatózní vřetenobuněný GIST, sarkomatózní epiteloigní GIST
GIST duodena[upravit | editovat zdroj]
V duodenu se vyskytuje asi 4–5 % všech GISTů. Tumor může expandovat do pankreatu a tak klinicky a makroskopicky imitovat tumor této lokality. Častější jsou vřetenobuněčné tumory, zhruba polovina obsahuje skeinoidní vlákna (globulární PAS pozitivní hmoty). Zhruba u pětiny případů dochází k extenzivní vaskularizaci, takže nádor připomíná až hemangiom. Prognóza malých tumorů s nízkou mitotickou aktivitou je vynikající, zatímco tumory větší než 5 cm v průměru nebo s vysokou mitotickou aktivitou se vyznačují vysokou mortalitou.
GIST tenkého střeva[upravit | editovat zdroj]
V jejunu a v ileu se vyskytuje asi 30 % všech GISTů, představují však vyšší podíl maligních GISTů. Celková mortalita je 40–50 %. Častěji se vyskytují u starších pacientů s mírnou převahou mužů. Na rozdíl od GISTů žaludku, GISTy tenkého střeva se neformují jednoznačně rozlišitelné histologické typy. Buňky jsou nejčastěji vřetenité, mohou být i epiteloidní. Sarkomatózní vzhled je poměrně vzácný.
GIST tlustého střeva a appendixu[upravit | editovat zdroj]
GISTy tlustého střeva a appendixu představují asi 1–2 % všech GISTů. Častější jsou ve vyšším věku, více se vyskytují vpravo. V literatuře je jako prognostický marker zmiňována invaze do muscularis propria, jinými autory je však význam zpochybňován. Dále je zmiňována poměrně častá (až 25 % případů) negativita KIT; k tomu je dodáváno, že se nejspíše nejedná o GISTy ale o pravé sarkomy.
GIST rekta[upravit | editovat zdroj]
GISTy rekta představují asi 4 % všech GISTů. Zahrnují malé incidentalomy i velké sarkomatózní tumory. Při vrůstání do prostaty se mohou jevit jako primární tumor prostaty. Histologická stavba GISTů rekta často obsahuje hyalinizované kalcifikující stroma nebo palisádující uspořádání, ovšem pouze s nevýraznou perinukleární vakuolou. Maligní GISTy mohou mít fascikulární strukturu podobnou leiomyosarkomu. Epiteloidní varianta je zde vzácná. Skeinoidní vlákna se obvykle nevyskytují. Klinicky se mohou jevit netečně, pokud nejsou příčinou obstrukce nebo krvácení.
GIST mimo GIT[upravit | editovat zdroj]
Mimo GIT, tedy přesněji mimo trávicí trubici, se objevují primární GISTy jen poměrně vzácně. Nejčastěji se objevují v omentu, v mesenteriu a v retroperitoneu. Jen několik málo kazuistik popisuje GIST žlučníku, hrtanu a močového měchýře.
Protože je mnohem pravděpodobnější metastatický rozsev než primární vznik GISTu mimo trávicí trubici, je diskutováno, nakolik se jedná, zejména v případě krajně neobvyklých lokalit, skutečně o primární tumor a nakolik jde o metastázu z přehlédnutého primárního ložiska.
Diferenciální diagnostika[upravit | editovat zdroj]
KIT negativní GIST[upravit | editovat zdroj]
Imunohistochemicky stanovená negativita KIT se může objevit u 2 % GISTů tenkého střeva a u 5–10 % GISTů žaludku. Při malých bioptických vzorcích je negativita častější, protože je vyšší riziko, že do bioptátu bude zavzata pouze histochemicky se nebarvící oblast. V tomto případě je diagnóza postavena na histologické struktuře, může být potvrzena mutační analýzou KIT a PDGFRA.
Leiomyom[upravit | editovat zdroj]
Leiomyomy se vyskytují méně často, poměr ke GISTům je 3:1, v žaludku a v tenkém střevu je jejich četnost ještě nižší. Leiomyomy jsou obvykle méně buněčnaté, jejich buňky jsou dobře diferencované, eosinofilní, imunohistochemicky se barví na aktin a myosin. Mohou být infiltrovány mastocyty, které na svém povrchu exprimují KIT.
Leiomyomy ze střevní stěny se prezentují obvykle jako malé sesilní polypy. U žen se mohou objevit v břišní dutině, bez patrné souvislosti se střevem, leiomyomy děložního typu. Tyto navíc exprimují receptory pro estrogeny a pro progesteron.
Leiomyomatosis peritonealis disseminata je tvořena myomy s nízkou mitotickou aktivitou, s dobrou diferenciací a s imunochemickými vlastnostmi děložních myomů.
Leiomyosarkom[upravit | editovat zdroj]
Primární leiomyosarkom je v trávicí trubici raritní, častěji se objevují v tlustém střevě. Leiomyosarkomy jsou tvořeny dobře diferencovanými buňkami hladké svaloviny s typickým cigaretovitým jádrem. Retroperitoneální leiomyosarkomy jsou většinou vřetenobuněčné, zatímco retroperitoneální GISTy jsou spíše tvořeny epiteloidními buňkami. Imunohistochemicky bývá pozitivní aktin, obvykle i desmin. KIT je většinou negativní, pouze příležitostně může být zachycena fokální cytoplazmatická pozitivita.
Glomus tumor[upravit | editovat zdroj]
Glomus tumor (glomangiom) je málo obvyklý benigní tumor vycházející z arteriovenózních zkratů, glomových tělísek. Obvykle je periferní, výskyt v gastrointestinálním traktu není obvyklý. Epiteloidní GISTy mohou být příležitostně uspořádány do hnízd, někdy uspořádaných kolem prominujících dilatovaných cév. Tímto mohou připomínat histologii glomus tumoru.
Glomus tumor je imunochemicky pozitivní při barvení na hladkosvalový aktin, pericelulárně se prokazuje kolagen IV a laminin. Naopak KIT, desmin a S100 protein nejsou prokazatelné. Asi ve třetině případů je prokazatelný CD.
Intraabdominální desmoid[upravit | editovat zdroj]
Intraabdominální desmoid (mesenterická fibromatóza) je nádoru podobný fibromatický proces vyskytující se častěji u dospělých mladšího a středního věku. Histologicky je tvořen vřetenitými až hvězdicovitými fibroblasty rozptýlenými v hojném kolagenním stroma s mírně dilatovanými cévami. Desmoid neexprimuje KIT, dříve občas uváděná pozitivita je dnes pokládána spíše za projev falešné pozitivity nekvalitních protilátek. CD34 je negativní. Může se objevit fokální pozitivita při barvení na aktin a desmin. Průkaz jaderného β-cateninu lze provést u většiny desmoidů, cytoplasmatická pozitivita se může objevit i u GISTů.
Zánětlivý fibroidní polyp[upravit | editovat zdroj]
Zánětlivý fibroidní polyp je submukózní fibroblastická zánětlivá léze, nejčastěji se vyskytuje jako ulcerovaný polyp tenkého střeva, spíše u mladších. Histologický obraz může být z poměrně širokého spektra změn, může i imitovat GIST. Někdy lze prokázat CD34, nikdy nelze prokázat KIT.
Sklerotizující mesenteritida[upravit | editovat zdroj]
Sklerozující mezenteritida je nenádorová afekce postihující mesenterium tenkého střeva. K odlišení může být použita poměrně výrazná zánětlivá infiltrace a negativita KIT.
Solitární fibrózní tumor a hemangiopericytom[upravit | editovat zdroj]
Solitární fibrózní tumor a hemangiopericytom mají řadu společných morfologických rysů, často jsou pokládány za varianty téže klinické jednotky. Prakticky vždy jsou pozitivní na CD34 a negativní pro aktin a desmin. Přitomné mastocyty bývají KIT pozitivní, většinou perivaskulárně.
Angiosarkom[upravit | editovat zdroj]
Angiosarkom je v trávicím traktu raritní. Angiosarkom může být epiteloidní i vřetenobuněčný, jeho buňky vytvářejí skutečné cévní struktury. Obvyklá je exprese KIT, pro odlišení od GISTu je třeba použít markery angiosarkomu jako je CD31 a von Willebrandův faktor (v patologické literatuře je označován jako Factor VIII related antigen).
Synoviální sarkom[upravit | editovat zdroj]
Synoviální sarkom se může vzácně objevit v jícnu, v žaludku, v břišní stěně a v retroperitoneu. KIT nemusí být pozitivní, některé studie popisují bifázickou KIT pozitivitu, tedy slabou pozitivitu vřetenitých buněk a silnou pozitivitu epiteliální komponenty.
Nediferencovaný sarkom[upravit | editovat zdroj]
Nediferencovaný sarkom může být makroskopicky podobný GISTu, v histologii je však patrný mnohem větší pleomorfismus a mnohem vyšší mitotický aktivita, než je obvyklé u GISTů. KIT i CD34 bývají negativní.
Dediferencovaný liposarkom[upravit | editovat zdroj]
Dediferencovaný liposarkom může klinicky a makroskopicky připomíná GIST. Pokud nejsou přítomna lipomatózní ložiska, k odlišení od GISTu může sloužit výraznější pleomorfismus a více patrné vazivové stroma. Někdy může být u jednotlivých buněk přítomna pozitivita při barvení na KIT.
Gastrointestinální schwannom[upravit | editovat zdroj]
Schwannomy jsou v trávicí trubici raritní, pokud se už objeví, tak spíše v žaludku nebo v tlustém střevě. Obvykle jde o malé vřetenobuněčné nádory s nízkou mitotickou aktivitou. Bývají obkrouženy lymfatickou tkání, ve které se mohou objevit i zárodečná centra. Pozitivní bývají při barvení na S100 protein a GFAP, nikdy se nebarví na KIT a CD34.
Gangliocytární paragangliom[upravit | editovat zdroj]
Gangliocytární paragangliom je vesměs benigní raritní tumor, nejčastěji se vyskytuje v duodenu v okolí ampuly. Je tvořen karcionoid-připomínajícími elementy, které jsou obkrouženy schwannom připomínajícími buňkami smíšenými s gangliovými buňkami. Bohužel i duodenální GISTy mívají histologicky hnízditý vzhled. Bývají pozitivní na markery neuronové tkáně, často mohou být pozitivní i na KIT.
Metastatický melanom[upravit | editovat zdroj]
Amelanotický maligní melanom může metastazovat do kterékoliv části tlustého střeva. Vzhledem k bohatosti histologických vzorů může vzbuzovat podezření na GIST. Melanom je však prakticky vždy pozitivní v barvení na S100. Melanomy se exprimují i KIT, zejména metastázy však mají tendenci exprimovat tento protein méně.
Perivaskulární tumor z epiteloidních buněk[upravit | editovat zdroj]
Perivaskulární tumor z epiteloidních buněk je v nádor ze skupiny angiomyolipomů. Exprimuje melanocytární markery HMB45, melan A a MITF, obvykle neexprimuje S100 a pouze někdy exprimuje markery hladké svaloviny. Obvykle je KIT negativní.
Histiocytický sarkom[upravit | editovat zdroj]
Histiocytární sarkom je raritní agresivně se chovající tumor. Diferenciálně diagnostické obtíže může činit ve vztahu k pleomorfním GISTům. Exprimuje CD163, CD6], lyzozym a často S100. Nebývá prokazatelná exprese markerů epitelu, lymfatických buněk, dendritických buněk a melanocytů.
Extramedulární myeloidní tumor[upravit | editovat zdroj]
Extramedulární myeloidní tumor (myeloidní sarkom, chlorom) je léze tvořená primitivními myeloidními buňkami. Často doproválí některou z forem leukémie. Bývá pozitivní v barvení na KIT i CD34, ovšem exprimuje i markery myeloidní řady jako je LCA, CD43, myeloperoxidáza nebo lyzozym.
Mastocytom[upravit | editovat zdroj]
Mastocytom se může zcela výjimečně manifestovat jako solitární nádorová masa bez dalších charakteristických doprovodných projevů. Barvení na KIT je obvykle pozitivní na buněčných membránách. Dále exprimuje chloracetátesterázu, tryptázu, CD45, CD68 a CD33.
Seminom a ovariální dysgerminom[upravit | editovat zdroj]
Seminom a ovariální dysgerminom mohou být zdrojem diagnostických rozpaků, pokud se vyskytnou v retroperitoneální lokalizaci. Vedle značně rozdílné histologie může být diagnostickým vodítkem jejich pozitivita na PLAP a OCT4.
Metastázy karcinomů[upravit | editovat zdroj]
Zdrojem diagnostických rozpaků mohou být i metastázy některých karcinomů, zejména z důvodu časté pozitivity v barvení na KIT.
Terapie[upravit | editovat zdroj]
Základním terapeutickým postupem je resekce tumoru s průkazem intaktních resekčních okrajů. Protože GISTy jen vzácně metastazují do lymfatických uzlin, nemá jejich biopsie nebo odstranění význam.
GISTy jsou rezistentní vůči konvenční chemoterapii, pokusy s doxorubicinem a ifosfamidem, tedy s cytostatiky používanými v terapii sarkomů, skončily nezdarem. Podobně jsou GISTy rezistentní i vůči radioterapii.
Klíčovou událostí v patogenezi u zhruba 80 % GISTů je mutace KIT, transmembránové tyrozinkinázy, která slouží jako receptor pro cytokin SCF (Stem Celll Factor). Inhibice této kinázy inhibitorem tyrozinkináz imatinibem představuje nechirurgický přístup, který má jistý terapeutický efekt. První pacient s metastatickým a chirurgicky neřešitelným rozsevem GISTu byl léčen ve Finsku na přelomu století s patrnou remisí onemocnění včetně prokazatelného ústupu již existujících metastáz. U menší části pacientů léčených imatinibem však dochází k další progresi onemocnění již během terapie nebo jen k zástavě růstu, u většiny však dochází k většímu nebo menšímu ústupu, i když úplné vymizení není obvyklé. Imatinib se používá v terapii neresekabilních a metastatických GISTů.
Molekulární patologie[upravit | editovat zdroj]
Klíčová mutace v patogenezi GISTů není jen jedna. Nejčastější je mutace KIT, tedy receptoru pro cytokin SCF (Stem Cell Factor). Mutace tohoto genu je prokazatelná u zhruba 80 % případů. Druhou nejčastější mutací je mutace PDGFRA, tedy receptoru alfa pro pro cytokin PDGF (Plated Derived Growth Factor). Tato mutace je prokazatelná zhruba u 10 % případů. Protože jde v obou případech o receptory s tyrozinkinázovou aktivitou, jsou GISTy v obou případech senzitivní na imatinib. Oba receptory jsou z rodiny III receptorů s tyrozinkinázovou aktivitou, signál dále předávají fosforylací proteinů ze signalizačních kaskád MAPK, PI3K a p90RSK. V obou případech vede mutace k trvalé aktivaci receptoru.
Byly popsány syndromy s mutací KIT i PDGFRA v zárodečné linii buněk. Penetrace GISTů je u těchto syndromů prakticky 100 %. Častá bývá hyperplazije Cajalových buněk. Mutace KIT se dále manifestuje jako urticaria pigmentosa a kožní hyperpigmentace.
Zbývajících zhruba 10 % nádorů nemá mutaci ani v jednom z výše uvedených genů. Nádory bez mutace v genech KIT a PDGFRA se označují jako wild-type fenotyp.
GISTy s mutací KIT[upravit | editovat zdroj]
Mutace KIT byla u GISTů popsána v roce 1998. KIT je transmembránový receptor, který prochází jednou přes buněčnou membránu. Vazba ligandu (SCF) umožní těsné přiblížení dvou monomerů, jejich vazbu a autofosforylaci intracelulárních domén. Autofosforylací aktivovaný receptor dále aktivuje proteiny signalizačních kaskád MAPK, PI3K a p90RSK.
Rozložení mutací není rovnoměrné podél celého genu:
- mutace v exonu 11: 65–70% případů (tj. všech GISTů)
- mutace v exonu 9: 10–15% případů
- mutace v exonu 13: 1,2 % případů
- mutace v exonu 17: 0,6 % případů
- mutace v exonu 8: 0,2 % případů (jen několik kazuistik)
Exon 11 kóduje oblast receptoru nacházející se těsně u buněčné membrány z intracelulární strany. Mutace v exonu 11 umožňují zaujmout receptoru konformaci vedoucí k aktivaci i bez vazby ligandu. Vyskytují se delece, inzerce i substituce, delece jsou asociovány s horší prognózou ve srovnání s ostatními mutacemi v exonu 11.
Exon 9 kóduje oblast přiléhající i buněčné membráně z extracelulární strany. Biologicky jde o oblast podporující dimerizaci receptorů, která je jedním z kroků aktivace. Mutace exonu 9 je spojena s nižší senzitivitou GISTu na imatinib. Mutace v exonu 9 se častěji vyskytují u GISTů tenkého a tlustého střeva, při postižení žaludku jsou méně obvyklé.
Exon 13 kóduje ATP vázající oblast tyrozinkinázové domény. Exon 17 kóduje aktivační smyčku tyrozinkinázové domény, jeho onkogenní mutace vedou k vyšší stabilitě aktivovaného receptoru. Tyto dvě mutace jsou častější u GISTů tenkého střeva. Je zajímavé, že obvykle je jejich histopatologickým korelátem vřetenobuněčná morfologie tumoru.
Výrazná a difúzní imunoreaktivita cytoplazmy na KIT je charakteristická pro GISTy s mutací KIT bez ohledu na to, která část genu je zasažena.
GISTy s mutací PDGFRA[upravit | editovat zdroj]
Mutace PDGFRA byla popsána u GISTů bez mutace KIT v roce 2003. Struktura i funkce receptoru je podobná receptoru KIT.
Rozložení mutací není rovnoměrné podél celého genu:
- mutace v exonu 18: 6 % případů
- mutace v exonu 12: 1,5 % případů
- mutace v exonu 14: 2 % případů
Exon 18 kóduje aktivační smyčku tyrozinkinázové domény. Exon 12 kóduje doménu přiléhající k vnitřní straně buněčné membrány. Exon 14 kóduje ATP vázající oblast tyrozinkinázové domény.
Doprovodné genetické změny[upravit | editovat zdroj]
V GISTech se často vyvíjejí další charakteristické změny v genetickém materiálu. Zhruba u dvou třetin případů bývá postižen chromozom 14, nejčastěji je prokazována monosomie chromozomu 14 a delece 14q. U zhruba poloviny případů je prokazatelná delece 22q. Běžné jsou inzerce na 8q, 3q a 17, bývají spojeny s agresivnějším chováním tumoru.
Asociace s agresivním chováním je pravděpodobná i u mutací dalších genů, zejm. CDKN2A (inhibitor cyklin dependentní kinázy 2A), genu TP53 a postižení PI3K kaskády.
GIST bez mutace KIT a PDGFRA[upravit | editovat zdroj]
Tato skupina představuje 10–15 % GISTů dospělých, u dětí však představují až 90 % všech GISTů. Klinicky se jedná o heterogenní skupinu tumorů.
GIST s deficitem SDH[upravit | editovat zdroj]
Sukcinyldehydrogenáza je vlastně komplex II dýchacího řetězce. Ztráta aktivity jednotek A (SDHA) a B (SDHB) je charakterickým znakem GISTů vzniklých jako součást Carneyovy trias (nedědičný výskyt GISTů žaludku, paragangliomů a plicních chondromů) a Carneyova Stratakisova syndromu (dědičný výskyt GISTů žaludku a paragangliomů). Protože jde obvykle (i když nikoliv výlučně) o nádory dětského věku, označují se někdy SDH deficientní GISTy jako pediatrické GISTy.
Častěji se objevují u žen, prakticky výhradně v žaludku. Na rozdíl od ostatních GISTů, zde dochází k metastázám do lymfatických uzlin. SDH deficientní GISTy bývají rezistentní na imatinib. Rozvoj onemocnění je pozvolný, jsou popisovány případy pacientů, kteří přežívaly desítky let s prokázanými metastázami v játrech nebo na peritoneu.
I když je při barvení prokazována charkteristická pozitivita KIT, gen sám není mutovaný. Imunochemicky se prokazuje ztráta exprese podjednotek SDHB a SDHA. Zatímco ztráta SDHA je spojena výhradně s mutací genu, ztráta exprese SHDB je projevem širšího spektra poruch zahrnujících celý komplex II dýchacího řetězce.
Mechanismus, jakým vede ztráta sukcináddehydrogenázového komplexu ke vzniku nádoru není zcela prozkoumaný. Zdá se však, že oním mechanismem je akumulace sukcinátu. Nárůst sukcinátu indukuje stabilizaci transkripčního faktoru HIF1-α]], který pak vede k transkripci mj. genu pro cytokin VEGF (Vascular Endothelial Growth Factor).
Hromadění sukcinátu také inhibuje některé enzymy závislé na přítomnosti α-ketoglutarátu, zejm. DNA hydroxylázy z rodiny TET, čímž je mimo jiné narušena produkce 5-hydroxymethylcytosinu. Protože bylo prokázáno, že methylace DNA je u GISTů s deficitem SDH nižší než u GISTů způsobených mutací KIT, zdá se změněný vzor methylace DNA může hrát roli v patogenezi.
Poměrně častým nálezem u této skupiny GISTů je overexprese genu pro receptoru pro IGF1 (Insulin-like Growth Factor 1). Mechanizmus i význam je prozatím nejasný.
GIST asociované s neurofibromatózou I. typu[upravit | editovat zdroj]
Patogeneze GISTů u pacientů s neurofibromatózou I. typu je neznámá, ačkoliv asociace je patrná. GISTy se nejčastěji objevují v tenkém střevě, není prokazatelná ani mutace KIT ani mutace PDGFRA. GISTy často vznikají na pozadí hyperplazie Cajalových buněk. Imunochemickou zvláštností je, že zhruba u jedné třetiny GISTů asociovaných s neurofibromatózou je prokazatelná exprese S100 proteinu. I u těchto GISTů je imunochemicky patrné charakteristické barvení na KIT. Chování těchto GISTů je obvykle biologicky příznivé.
GIST s BRAF mutací[upravit | editovat zdroj]
Mutace v exonu 15 genu BRAF byla identifikována u zhruba 13 % wild-type GISTů. B-Raf je serin/threoninová kináza hrající důležitou roli v signalizační kaskádě RAS-RAF-ERK.
Tyto GISTy se vyskytují nejčastěji v tenkém střevě, méně často v žaludku. Pravděpodobně (málo dat) jde o vysoce maligní tumory, které jsou rezistentní na imatinib, jistou senzitivitu však vykazují na inhibitor BRAF dabrafenib.
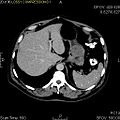
Obrazová galerie[upravit | editovat zdroj]
- Makroskopický vzhled
- Mikroskopický vzhled
- Imunochemické barvení
Odkazy[upravit | editovat zdroj]
Virtuální preparáty[upravit | editovat zdroj]
|
|
|
|
- Preparáty jsou součástí dokumentace následujícího článku: OTTO, C., A. AGAIMY a A. BRAUN, et al. Multifocal gastric gastrointestinal stromal tumors (GISTs) with lymph node metastases in children and young adults: a comparative clinical and histomorphological study of three cases including a new case of Carney triad. Diagn Pathol. [online]. 2011, vol. 6, s. 52, dostupné také z <https://diagnosticpathology.biomedcentral.com/content/6//52>. ISSN 1746-1596.
Související články[upravit | editovat zdroj]
- Riziko progrese a staging GISTů (tabulka, PDF, jedna strana A4)
- Nádory mezenchymové
- Nádory žaludku
Literatura[upravit | editovat zdroj]
- ROSAI, Juan. Ackerman's Surgical Pathology. 8. vydání. St. Louis, MO : Mosby, 1996. sv. 1. ISBN 0-8016-7004-7.
- HAMILTON, Stanley R. a Lauri A. AALTONEN. WHO Classification of Tumours : Pathology and Genetics of Tumours of the Digestive Syste, [online] . 1. vydání. Lyon : IARC Press, 2000. Dostupné také z <http://publications.iarc.fr>. ISBN 92-832-2410-8.
- WHO. . Mezinárodní klasifikace nemocí pro onkologii : česká verze. 3. vydání. Praha : Ústav zdravotnických informací a statistiky, 2004. ISBN 80-7280-373-5.
- LASOTA, J, JA CARLSON a M MIETTINEN. Spindle cell tumor of urinary bladder serosa with phenotypic and genotypic features of gastrointestinal stromal tumor. Arch Path Lab Med [online]. 2000, roč. 124, vol. 6, s. 894-897, dostupné také z <http://www.archivesofpathology.org/doi/full/10.1043/0003-9985%282000%29124%3C0894:SCTOUB%3E2.0.CO;2>. ISSN 1543-2165.
- MIETTINEN, M a J LASOTA. Gastrointestinal stromal tumors: Pathology and prognosis at different sites. Sem Diagn Pathol. 2006, roč. 23, vol. 2, s. 70-83, ISSN 0740-2570.
- DOW, N a G GIBLEN, et al. Gastrointestinal stromal tumors: Differential diagnosis. Sem Diagn Pathol. 2006, roč. 23, vol. 2, s. 111-119, ISSN 0740-2570.
- KOH, J.S., J TRENT a L CHEN, et al. Gastrointestinal stromal tumors: Overview of pathologic features, molecular biology, and therapy with imatinib mesylate. Histol Histopatol. 2004, roč. 19, vol. 2, s. 565-574, ISSN 1699-5848.
- DOYLE, L.A. a J.L. HORNICK. Gastrointestinal stromal tumors: From KIT to succinate dehydrogenase. Histopathology. 2014, roč. 64, vol. 1, s. 53-67, ISSN 1365-2559.
- National Cancer Institute (USA). Gastrointestinal Stromal Tumors Treatment : Stage Information for Gastrointestinal Stromal Tumors [online]. [cit. 4/2014]. <https://www.cancer.gov/types/soft-tissue-sarcoma/hp/gist-treatment-pdq#section/all>.
- DAUM, O. a M. ŠEDIVCOVÁ. Doporučený postup pro histologické vyšetření gastrointestinálních stromálních tumorů. Společnost českých patologů, 2014.
Externí odkazy[upravit | editovat zdroj]
- reGISTer – registr pro sběr epidemiologických a klinických dat pacientů s gastrointestinálním stromálním tumorem
- BEHAZIN, Nancy S.. Medscape : Gastrointestinal Stromal Tumor [online]. ©2013. [cit. 2014]. <https://emedicine.medscape.com/article/278845-overview,>.
- CHOTI, Michael. Medscape : Gastric Gastrointestinal Stromal Tumor [online]. ©2013. [cit. 2014]. <https://emedicine.medscape.com/article/278845-overview>.
- PathologyOutlines.com. Stomach > Stromal/other tumors > Gastrointestinal stromal tumor (GIST) [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/stomachGIST.html>.
- PathologyOutlines.com. Esophagus > Other malignancies > Gastrointestinal stromal tumor (GIST) [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/esophagusGIST.html>.
- PathologyOutlines.com. Small bowel (small intestine) > Other malignancies >Gastrointestinal stromal tumor (GIST) [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/smallbowelGIST.html>.
- PathologyOutlines.com. Colon tumor > Mesenchymal tumors > Gastrointestinal stromal tumors (GIST) of colon [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/colontumorgist.html>.
- PathologyOutlines.com. Appendix > Other tumors > Gastrointestinal stromal tumors (GIST) [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/appendixGIST.html>.
- PathologyOutlines.com. Liver and intrahepatic bile ducts - tumor > Other malignancies > Gastrointestinal stromal tumor (GIST) [online]. ©2012. [cit. 2014]. <http://www.pathologyoutlines.com/topic/livertumorGIST.html>.
- PathologyOutlines.com. Stains > DOG-1 [online]. ©2011. [cit. 2014]. <http://www.pathologyoutlines.com/topic/stainsDOG1.html>.
- ŽABKA, J. Gastrointestinální stromální tumory. Klin Cnkol [online]. 2011, roč. 24, vol. 3, s. 187-194, dostupné také z <http://www.eonkologie.cz/klinicka-onkologie/archiv/2011/53-archiv/2011-3/248-2011-03zabka>. ISSN 0862-495X.
- DAUM, O, R ŠÍMA a M MICHAL. Patologická diagnostika gastrointestinálního stromálního tumoru. Onkologie [online]. 2010, roč. 4, vol. 1, s. 13-17, dostupné také z <http://www.onkologiecs.cz/pdfs/xon/2010/01/04.pdf>. ISSN 1803-5345.