Maligní arytmie
Poruchy rytmu můžeme rozdělit na tachykardie a bradykardie. Obě mohou vznikat na základě poruchy tvorby vzruchu nebo jeho vedení.
- Obyčejně vystačíme s dvanáctisvodovým EKG záznamem. Nestačí především u stavů, kdy lokalizace vlny P je nejasná nebo skrytá v QRS komplexu.
- Ezofageální EKG využíváme zejména v diagnostice AV-uzlové reentry tachykardie, v diferenciální diagnostice pro rozlišení atypických supraventrikulárních tachykardií od komorových tachykardií. Ezofageální elektrody můžeme navíc použít pro stimulaci předsíní, na zastavení/spuštění reentry SVT.
Extrasystoly[upravit | editovat zdroj]
V mladším věku se vyskytují spíše supraventrikulární extrasystoly (ES), později spíše komorové ES.
Z hlediska etiologie se uplatňují:
- hypoglykemie,
- poruchy vnitřního prostředí,
- endokrinopatie,
- myokarditida,
- kardiomyopatie.
ES se mohou vyskytovat i na zdravém srdci.
- Monotopní pocházejí z jednoho a polytopní z více ložisek − takové mají vícero tvarů vlny P (supraventrikulární ES) nebo komplexů QRS (komorové ES),
- pokud se na EKG střídá normální sinusový impulz s ES, hovoříme o bigeminii,
- pokud se ES opakuje po dvou sinusových impulzech, jde o trigeminii,
- jdou-li po jednom sinusovém impulzu ES ve dvojici, hovoříme o kupletě,
- když jdou ve trojici, hovoříme o tripletě − při třech a více ES hovoříme již o tachykardii,
- komorové ES: na EKG zjistíme aberantní komplex QRS, před kterým chybí vlna P, vlna T je obvykle diskordantní (tj. orientovaná opačně než nejvyšší kmit komplexu QRS).
Pokud ES nalézáme v klidu, ale mizí při zátěži, je to cenná indicie benignity.
- Potenciálně závažné jsou
- ES multifokální,
- ES mnohočetné,
- ES vycházející z L komory,
- ES objevující se při námaze a mizící v klidu,
- ES s fenoménem R na T, tj.komorová ES nasedá na descendentní rameno vlny T − mohou vést ke vzniku komorové fibrilace.
Bradykardie[upravit | editovat zdroj]
Bradykardie často provází hypoxické stavy, v tomto případě je nutné kauzální řešení, tj. adekvátní oxygenoterapie.
Dysfunkce sinusového uzlu − sick sinus syndrome[upravit | editovat zdroj]
Jedná se o poruchu tvorby vzruchů. Může být funkční nebo anatomická a přechodná nebo trvalá.
Etiologie[upravit | editovat zdroj]
- Zvýšená vagotonie,
- endokrinopatie,
- farmaka,
- přímé poškození sinusového uzlu.
Klinické projevy[upravit | editovat zdroj]
Většina pacientů je asymptomatická, u malých dětí mohou být obtíže při krmení, u větších únava, vertigo. Některé děti jsou ale ohroženy synkopou nebo náhlým úmrtím.
Diagnostika[upravit | editovat zdroj]
- Na EKG pozorujeme pomalou nebo nepravidelnou sinusovou akci, různé náhradní rytmy nebo naopak paroxysmy tachykardie,
- negativní vliv vegetativního nervového systému potvrzuje schopnost sinusového uzlu zvýšit SF při fyzické zátěži (potvrzujeme ergometrií),
- Holter EKG ukazuje variabilitu SF během dne a noci, epizody sinusových pauz nebo výskyt jiných závažných poruch rytmu.
Terapie[upravit | editovat zdroj]
- Asymptomatičtí pacienti terapii nevyžadují,
- při bradykardii s poruchou hemodynamiky indikujeme implantaci kardiostimulátoru.
Atrioventrikulární blokáda II. stupně, Mobitz typ II[upravit | editovat zdroj]
Je charakterizována občasnou blokádou atriovenrikulárního (AV) převodu bez předcházejícího prodloužení PQ, tj. interval PQ je stále konstantní, po několika „normálních“ stazích vlna P není sledována QRS komplexem.
Etiologie[upravit | editovat zdroj]
- Přímé poškození úrazem,
- zánět,
- degenerativní onemocnění.
![]() Mobitz II vyžaduje velmi pečlivý monitoring, neboť na rozdíl od Mobitz I je zde reálná hrozba progrese na III. stupeň blokády, tj. kompletní AV blok s rizikem synkopy či náhlé smrti.
Mobitz II vyžaduje velmi pečlivý monitoring, neboť na rozdíl od Mobitz I je zde reálná hrozba progrese na III. stupeň blokády, tj. kompletní AV blok s rizikem synkopy či náhlé smrti.
Terapie[upravit | editovat zdroj]
- Izoprenalin 0,02 mg/kg, ev. infuze izoprenalinu 0,02 mg/kg (zajímavostí je, že Atropin zde nemá žádný efekt),
- dlouhodobým řešením je implantace kardiostimulátoru.
AV blokáda III. stupně − kompletní AV blokáda[upravit | editovat zdroj]
- Úplné přerušení převodu impulzů z předsíní na komory,
- předsíně jsou řízeny rytmem ze sinusového uzlu, komory náhradním pomalejším rytmem z oblasti junkce nebo komor.
Etiologie[upravit | editovat zdroj]
- Chirurgické poškození,
- záněty,
- kardiomyopatie,
- novorozenci matek se SLE.
Klinické projevy[upravit | editovat zdroj]
Klinicky se projeví obrazem nízkého srdečního výdeje.
Diagnostika[upravit | editovat zdroj]
Na EKG je patrná nezávislá aktivita předsíní a komor. Frekvence vln P je vyšší než frekvence QRS, mezi P a QRS není konstantní časový interval, QRS má abnormální tvar, ale většinou je úzký.
Terapie[upravit | editovat zdroj]
- Atropin: 0,02 mg/kg i.v., i.o., e.t., tj. 0,1 mg/5 kg (0,2 ml),
- alternativně Izoprenalin 0,02 mg/kg,
- kardiostimulace jako definitivní řešení.
U dítěte, které má projevy srdečního selhávání a systolickou frekvenci pod 60/min, je nutné dle EKG vyloučit AV blok III. stupně.
Tachykardie[upravit | editovat zdroj]
Patofyziologie[upravit | editovat zdroj]
Tachykardie vznikají 3 možnými mechanismy:
- princip abnormální automacie – tachykardie jsou nastartovány spontánní depolarizací buňky, která není součástí sinusového uzlu, tyto tachykardie jsou terapeuticky velmi špatně ovlivnitelné, neboť nefunguje u nich kardioverze ani overdriving, v léčbě se uplatňuje digoxin a betablokátory,
- princip triggerované aktivity – tachykardie vzniká na bázi afterdepolarizací,
- princip reentry okruhu – je mechanismem většiny arytmií, reentry je fenomén intaktního srdce a znamená kruhové vedení vzruchu mezi dvěmi různými srdečními dráhami, kdy dráhy musí být funkčně oddělené.
Je třeba pamatovat na to, že i při sinusovém rytmu existují hranice tolerance tachykardie. Jedno z doporučení vychází z rovnice pro určení maximální přípustné frekvence k věku nemocného:
SFmax = 220 − věk v letech
Srdeční frekvence přesahující tuto hodnotu již může snižovat srdeční výdej principem sníženého diastolického plnění. Nejvíce kompromitováni jsou pacienti s nízkou compliance srdečních komor. Tachyarytmie dělíme na:
- supraventrikulární (SVT) − vznikají nad bifurkací Hisova svazku,
- ventrikulární (VT) − pod bifurkací Hisova svazku.
Je-li QRS komplex „štíhlý“, tj. < 0,08 sekund, předpokládáme, že příčinou tachykardie je jeden ze supraventrikulárních mechanismů. Je-li QRS „široký“, tj. > 0,10 sekund, může jít o ventrikulární tachyarytmii nebo o atypickou SVT. V praxi je dost obtížné rozlišit VT od atypické SVT jen na základě standardního EKG (excelentní diagnostickou metodou je zde jícnové EKG) − tachykardii se „širokým“ QRS v akutní situaci vždy léčíme jako VT, dokud se neprokáže opak.
Tachyarytmie s „úzkým“ QRS = SVT[upravit | editovat zdroj]
SVT vzácně ohrožuje život pacienta, pokud netrvá příliš dlouho, proto prvním pravidlem léčby SVT je klid a rozvaha se současnou snahou o zjištění mechanismu příčiny tachykardie, dřív než začneme s léčbou. Na druhé straně dlouhotrvající SVT nebo některé SVT při WPW vyžadují urgentní terapeutický zásah.
Diagnostika[upravit | editovat zdroj]
Na zjištění přesného mechanismu arytmie (tj. časový vztah vlny P a QRS komplexu, určení osy vlny P) je 12-ti svodový záznam o mnoho užitečnější než záznam jediného svodu. Paroxysmální SVT s úzkým QRS a mechanismem reentry mají RP interval kratší než PR. Diagnostika vychází z:
- anamnézy,
- fyzikálního vyšetření,
- 12-ti svodového EKG,
- echokardiografie,
- ergometrie,
- Holter EKG,
- transtelefonního přenosu EKG,
- jícnové stimulace síní,
- intrakardiální elektrofyziologické studie.
Terapie[upravit | editovat zdroj]
Akutní terapie:
- vagové manévry − dnes nejčastěji užívaný diving reflex − přiložení ledu na obličej,
- Adenosin (Adenocor) 0,1 mg/kg i.v., i.o. velmi rychle,
- nejlépe s následným bolusem FR, neboť adenosin má extremně krátký poločas,
- při opakované dávce 0,2 mg/kg i.v.
Dále dle zkušeností:
- Propafenon (Rytmonorm) 1−2 mg/kg i.v. během 5 minut,
- jícnová stimulace síní,
- ev. elektrická kardioverze.
Následná terapie:
- beta blokátory,
- Digoxin (cave! − KI při WPW sy.),
- Propafenon,
- Amiodaron,
- Sotalol,
- u větších dětí při reentry SVT preferujeme radiofrekvenční katetrovou ablaci
Diferenciálně diagnosticky nutno odlišit sinusovou tachykardii. Zde na rozdíl od SVT je SF většinou < 200/min., zrychluje a zpomaluje se dle tonu sympatiku (reentry tachykardie vzniká a ustupuje náhle, nemá žádné variace frekvence), osa vlny P je vždy normální, poměr převodu A:V je typicky 1:1. Terapeuticky vždy nutno řešit základní onemocnění! Nejčastější příčinou sinusové tachykardie jsou:
- horečka,
- anémie,
- šok,
- srdeční selhání,
- bolest/stres,
- hyperthyreoidismus.
Tachyarytmie se „širokým“ QRS = Atypické SVT a VT[upravit | editovat zdroj]
VT tvoří tři nebo více aberantních QRS komplexů, které jsou širší než během sinusového rytmu. Diagnostika vychází z anamnézy, fyzikálního vyšetření − zde je zásadní otázkou, zda pacient vyžaduje KPR, 12-ti svodové EKG. Komorové tachyarytmie jsou nejmalignější poruchy rytmu, typicky se vyskytují u pacientů s porušenou funkcí myokardu.
- většina forem VT vzniká rovněž mechanismem reentry,
- QRS komplexy jsou široké a mají buď identickou morfologii = monomorfní nebo mají různé tvary QRS = polymorfní − malignější formy,
- v mnohých případech vlna P není vůbec patrná.
Terapie[upravit | editovat zdroj]
Akutní terapie:
- je-li pacient hypotenzní nebo nereaguje, provádíme urgentně el. kardioverzi,
- není-li kardioverze k dispozici podáme jako lék 1.volby Amiodaron (Cordaron) 5 mg/kg i.v. během 30 minut, možno opakovat za 15−20 minut,
- jako alternativu lze podat 1% Mesocain nebo Lidocain 1 mg/kg i.v. jako bolus a následně 20–60 ug/kg/min v kontinuální infuzi,
- při komorové fibrilaci provedeme nesynchronizovanou kardioverzi.
Specifická terapeutická alternativa při znalosti QRS morfologie:
- monomorfní reentry VT: prokainamid 10−15 mg/kg i.v. během 20 minut,
- Torsade de pointes: MgSO4 25−50 mg/kg i.v. během 15-30 minut, max. 2 g pro dosi, léčit iontové dysbalance suplementací chybějících iontů,
- jakákoli VT: el. kardioverze, iniciálně výboj 1−2 J/kg, možno 1−2krát opakovat s výbojem až 4 J/kg
Následná terapie
- pro trvalé zabezpečení kongenitálních forem s prodlouženým QT jsou užitečné betablokátory.
Torsade de pointes[upravit | editovat zdroj]
Specifickou formou VT je forma známá jako torsade de pointes. Jde o polymorfní VT při které se směr QRS komplexů postupně otáčí kolem izoelektrické linie EKG. Torsades přichází klasicky u pacientů s abnormálně prodlouženým QT intervalu − při spojení s hluchotou hovoříme o syndromu Jervell-Lang-Nielsen, pokud je sluch v normě hovoříme o syndromu Roman-Ward, další etiologickou skupinou jsou pacienti s iontovou dysbalancí jako hypokalemie, hypokalcemie a hypomagnesemie. Klinicky torsades mohou vyvolat hypotenzi, synkopy, ev. nakonec komorovou fibrilaci a smrt.
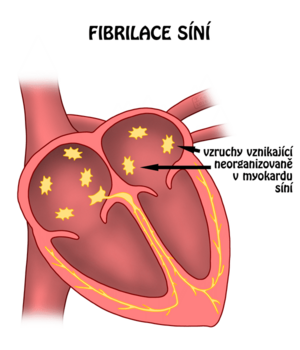
Fibrilace síní a flutter[upravit | editovat zdroj]
- Fibrilace síní a flutter vznikají mechanismem reentry ve svalovině síní,
- flutter reprezentuje jediný reentry okruh, při fibrilaci jde o mnohočetné malé a konstantně se měnící reentry okruhy,
- fibrilace síní a flutter jsou rovněž nejzávažnější formou arytmie při WPW syndromu s možností rychlého antegrádního převodu na komory – katastrofálně rychlá komorová odpověď s rizikem zástavy srdce!
Etiologie[upravit | editovat zdroj]
- Dilatace síní,
- zánět,
- hyperthyreoidismus,
- WPW syndrom.
Diagnostika[upravit | editovat zdroj]
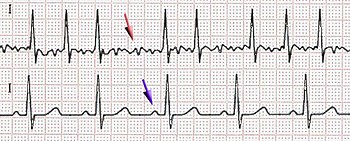
- Flutter síní má na EKG klasicky vzhled jako zuby pily = vlny F,
- jsou nejlépe patrny ve svodě II, III a aVF a mají velmi nepravidelnou frekvenci okolo 300/min (mezi jednotlivými F vlnami může být i izoelektrická čára),
- fibrilace síní má na EKG vzhled nepravidelných, nízkovoltážních a rychlých síňových vlnek = vlnky f,
- frekvence komor u obou stavů je dána schopností převodního systému převést vzruchy na komory – riziko vzniku komorových tachyarytmií.
Terapie[upravit | editovat zdroj]
- Protože mechanismem obou arytmií je reentry, synchronizovaná kardioverze je elegantní a prakticky vždy úspěšná,
- alternativně lze farmakologicky podávat Digoxin (zvýší stupeň AV blokády − sníží se převod na komory),
- u flutteru lze zkusit i overdriving (je neúčinný při fibrilaci pro mnohočetné rychlé reentry okruhy).
Klíčové pojmy[upravit | editovat zdroj]
synchronizovaná kardioverze[upravit | editovat zdroj]
Jde o výboj určený na ukončení SVT nebo organizované VT, proto nutno synchronizovat s QRS komplexem. Koincidence s vlnou T by mohla vyvolat komorovou fibrilaci.
defibrilace[upravit | editovat zdroj]
Jde o výboj s použitím větší energie, který je indikován u polymorfní VT nebo při komorové fibrilaci − tady neexistuje žádné QRS, se kterým by mohl být výboj synchronizován.
overdrive pacing = overdriving[upravit | editovat zdroj]
Jde o stimulaci části postižených okrsků myokardu frekvencí o něco vyšší, než je vodivá schopnost reentry okruhu.
Odkazy[upravit | editovat zdroj]
Externí odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
Zdroj[upravit | editovat zdroj]
- MUDr.HAVRÁNEK, Jiří: Maligní arytmie