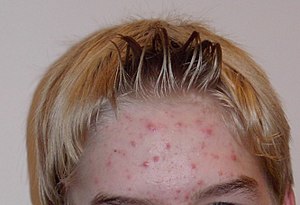
Acne vulgaris
Acne vulgaris je chronické zánětlivé onemocnění mazových žláz a vlasových folikulů (tzv. pilosebaceózní jednotky). Jde o onemocnění multifaktoriálního původu. Zánět v okolí pilosebaceózní jednotky není infekčního charakteru, ale reakcí na cizorodý materiál folikulu. Akné většinou provází zvýšený mazotok – seborea.[1]
Etiopatogeneze
- Genetické vlivy
- Rodinný výskyt akné je častý, pravděpodobně na podkladě polygenně vázané dědičnosti.
- Geneticky je ovlivněna velikost a funkce mazových žláz, tvorba keratinu a hormonální poměry.[1]
- Hormonální vlivy
- Kvantita a kvalita produkce kožního mazu podléhá hormonální regulaci, výrazně stoupá v pubertě. Zvýšená produkce kožního mazu přímo koreluje se stupněm postižení akné.
- Sekreci mazu stimulují androgeny (původu testikulárního, ovariálního i adrenálního). Zvyšují tvorbu mazu urychlením množení buněk mazových žláz (holokrinní typ sekrece). V pubertě dochází k relativnímu zvýšení hladiny androgenů i u dívek v důsledku nevyrovnané sekrece gonadálních hormonů. Citlivost mazových žláz k působení androgenů je geneticky podmíněná.
- Sekreci mazu tlumí estrogeny. Mají přímý tlumivý účinek na mazové žlázy a snižují působení androgenů zpětnou vazbou přes gonadotropiny.
- Akné (a seborea) se zlepšuje v estrogenní fázi cyklu, při ovulaci, graviditě, laktaci a zhoršuje se v luteální fázi cyklu a v začátku gravidity.
- Funkce mazových žláz je dále ovlivněna hormony hypofýzy, štítné žlázy, glukokortikoidy nadledvin a působení CNS.[1]
- Porucha keratinizace
- Retenční hyperkeratóza v ústí vlasových folikulů je významná v patogenezi akné.
- Zvýšená produkce rohovějících buněk v horní části folikulárního kanálku se snížením jejich eliminace z folikulu následkem větší mezibuněčné soudržnosti vede ke hromadění mazových hmot. Tím vyniká primární projev akné – komedon neboli uher.
- Výraznější keratinizaci podporuje:
- iritace lipidy nebo volnými mastnými kyselinami při průniku mazu vývodem vlasových folikulů,
- genetické vlivy,
- působení androgenů,
- zvýšená hydratace rohoviny v ústí folikulů (premenstruální prosáknutí, zvýšené pocení v horku a dusnu),
- působení UV záření
- mechanické tření.[1]
- Bakteriální flóra
- Propionibacterium acnes a méně Propionibacterium granulosum nepřímo ovlivňují patogenezi akné.
- Anaerobní organizmy, které se množí ve vývodných cestách folikulů mazových žláz.
- Produkují řadu biologicky aktivních látek (lipázy – štěpí triglyceridy kožního mazu na volné mastné kyseliny; proteázy – umožňují průnik obsahu folikulu folikulární stěnou; hyaluronidáza – umožňuje jeho šíření v dermis). Působí antigenně. Produkují nízkomolekulární látku, která stimuluje chemotaxi polymofronukleárních leukocytů a monocytů.
- Osoby s akné mají vyšší počet těchto bakterií. Nicméně tíže akné ani stupeň sekundárních zánětlivých změn není úměrná množství bakterií.[1]
- Imunitní faktory a tvorba zánětu
- Zánět v okolí pilosebaceózní jednotky je reakcí na cizorodý materiál folikulu – uplatňuje se:
- iritace volnými mastnými kyselinami,
- antigenní stimulace bakteriální stěnou propionibakterií,
- chemotaktické působení propionibakterií na polymorfonukleáry a monocyty,
- propionibakteriemi produkovaná látka charakterů prostaglandinů.
- U těžších forem akné (zejm. u acne conglobata a acne fulminans) se prokazuje porucha buněčné imunity, hypalbuminémie a zvýšení imunoglobulinů.[1]
- Spontánní ústup akné s rostoucím věkem
- S věkem stoupá nepropustnost bariéry rohových buněk v ústí vlasových folikulů a lépe chrání epitel mazové žlázy před komedogenně působícími látkami.
- Postupně klesá citlivost receptorů mazových žláz vůči androgenům.[1]
Klinické projevy
První projevy akné se objevují obvykle v časném období puberty, maximum postižení je u dívek mezi 16.–17. rokem, u chlapců mezi 18.–19. rokem. Postiženo je až 90 % mládeže, projevy jsou často jen diskrétní. Akné většinou mizí do 20–25 let věku, vzácněji přetrvává déle. V dospělosti bývá postiženo cca 5 % žen a 1 % mužů.[1]
Akné postihuje tzv. seboroickou predilekční lokalizaci – obličej, záda a hruď, někdy i ramena a paže.
Primárním projevem akné je komedon – uzavřený bílý uhřík, poté vzniká otevřený černý komedon. Černé zbarvení je způsobené melaninem. Funkčně jsou uzavřené oba typy. Komedony se postupně zánětlivě přeměňují, vznikají papuly a pustuly, v těžších případech infiltráty, abscesy a mazové nebo rohové cysty.
Podle převládajícího typu eflorescencí se akné klinicky rozděluje na:
- acne comedonica,
- acne papulosa,
- acne pustulosa,
- acne cystica a nodulocystica,
- acne indurata et abscedens,
- acne conglobata – při splývání projevů.
Papuly a pustuly se hojí v průběhu 10 dnů, většinou bez jizvy. Větší zánětlivé procesy mohou zanechat jizvu (častěji vpadlou, někdy naopak keloidně vyvýšenou).[1]
Klinické varianty
- Acne premenstrualis
- Náhlý vznik bolestivých zánětlivých hrbolků na bradě, v nazolabiálních rýhách a na postranních partiích tváří několik dní před menses.
- Akné dospělých žen – acne postpubertalis
- Vzniká až v dospělosti, obvykle po 18., někdy až po 25. roce věku, a to bez ohledu na výskyt akné v období puberty. Typická je premenstruální exacerbace. Příčinou bývá zvýšená citlivost mazových žláz vůči androgenním hormonům. Komedony obvykle chybějí, protože keratinizace epitelu folikulu mazových žláz nebývá porušena, často chybí i seborea.
- Acne androgenica (virilizující syndromy)
- Vzniká u žen v důsledku nadprodukce ovariálních nebo adrenálních androgenů, např. při ovariálních tumorech, u syndromu polycystických ovarií, luteomu a tumorů nadledvin. Androgeny mohou vznikat i periferní konverzí z estrogenů. Často jsou přítomné další projevy virilizace (hirsutizmus, mužský typ ochlupení, androgenní defluvium).
- Acne neonatorum
- Vzniká v prvním týdnu života, spontánně mizí po dvou měsících. Drobné zánětlivé projevy na čele a tvářích. Podmíněno transplacentární stimulací nadledvin se zvýšením produkce steroidů i adrenálních androgenů po porodu.
- Acne infantum
- Vzniká u chlapců ve 3. měsíci věku a obvykle ustupuje do 7 měsíců věku. Rozvíjí se v důsledku rychlého poklesu estrogenů po porodu a následnému zvýšení vylučování gonadotropinů a zvýšení produkce testosteronu v testes (negativní zpětnou vazbou).[1]
Diferenciální diagnóza
- acne excoriativa − při rozškrábnutí eflorescence;
- rosacea;
- acne iodina a bromina − nemají komedony;
- acne chlorina − profesionální, vzácná.
Léčba
- časté mytí a čištění postižených oblastí;
- vyvarování se olejům, kosmetickým připravkům;
- pobyt na čerstvém vzduchu, pohyb a slunce zlepšují stav;
- fyzikální − helioterapie (UV záření);
- lokální:
- keratolytiká − k. salicylová, síra, benzoylperoxid;
- retinoidy;
- lokální antibiotika − např. klindamycin;
- celková − u těžších, závažnějších forem:
- retinoidy − snižují tvorbu mazu, snižují stupeň hyperkeratózy;
- antibiotika − minocyklín, klindamycin.
Odkazy
Reference
Další použitá literatura
- BENEŠ, Jiří. Studijní materiály [online]. ©2007. [cit. 27.11.2010]. <http://jirben2.chytrak.cz/>.
- ŠTORK, Jiří, et al. Dermatovenerologie. 1. vydání. Praha : Galén, Karolinum, 2008. ISBN 978-80-7262-371-6.
- JIRÁSKOVÁ, Milena. Dermatovenerologie pro stomatology. 1. vydání. Praha : Professional Publishing, 2001. ISBN 80-86419-07-X.