Specifika UPV u pacientů s Astma bronchiale/SŠ (sestra): Porovnání verzí
Z WikiSkript
Bez shrnutí editace |
|||
| Řádek 1: | Řádek 1: | ||
*Heterogennější charakter i časový průběh odlišný od dospělých | *Heterogennější charakter i časový průběh odlišný od dospělých | ||
*10% dětí | *10% dětí | ||
| Řádek 73: | Řádek 71: | ||
:*Poruchy glukózové tolerance | :*Poruchy glukózové tolerance | ||
:*Zvýšený výskyt glaukomu a katarakty | :*Zvýšený výskyt glaukomu a katarakty | ||
==UPV u Astmatiků== | |||
===Indikace=== | |||
*Porucha vědomí | |||
*Dechová frevence nad 40 D/min. | |||
*Stoupající/klesající pulsus paradoxus | |||
:::= Tep, jehož vlny jsou při nádechu menší než při výdechu systolický tlak v inspiriu klesá. V důsledku zvýšení objemu krve v hrudníku při nádechu je v určitém rozsahu tento rozdíl fyziologický. | |||
*Pokles pO<sub>2</sub> pod 7,5 kPa | |||
*Vzestup pCO<sub>2</sub> nad 7 kPa → acidóza | |||
*Trvající laktátová acidóza | |||
*Barotrauma | |||
*Tichý hrudník i přes inspirační úsolí pacienta | |||
*Neschopnost komunikace, svalová únava, vyčerpání | |||
===Užití ventilačního režimu=== | |||
'''Cílem UPV je''' ventilační a oxygenační podpora a zabránění extrémním změnám pH a vzniku těžké hypoxie. | |||
*Základem je kontrolovaná hypoventilace a permisivní hyperkapnie | |||
*Vhodnější je objemově řízená ventilace s konstantním inspiračním průtkem | |||
*Dechová frekvence méně než 10 D/min. s poměrem inspiria a expiria 1:3 až 1:4 | |||
*Nízký PEEP 2 - 4 cmH<sub>2</sub>O → distanční terapie (udržení otevřené plíce) | |||
*Pacient je polosedu | |||
*Nedojde-li ke komplikacím, je doba na UPV u kritického stavu 3-5 dní | |||
*Extubace při odeznění bronchospasmu, snížení produkce sekretu, dobré svalové síle | |||
==Odkazy== | |||
*Astma | |||
===Zdroj informací=== | |||
*Informace poskytl MUDr. Vojtíšek (z Masarykovy nemocnice Ústí nad Labem K.Z. a.s.; oddělení ARO) | |||
*DOSTÁL, Pavel, et al. Základy umělé plicní ventilace. 2., rozšířené vydání. Praha : Maxdorf Jessenius, 2005. ISBN 80-7345-059-3. | |||
Verze z 3. 1. 2012, 18:38
- Heterogennější charakter i časový průběh odlišný od dospělých
- 10% dětí
Predisponovaný jedinec
- Opakovaně v kontaktu s nepříznivými vlivy prostředí (znečištěné ovzduší, kouření, nezdravý životní styl a výživa apod.) → kontakt s tzv. spouštěčem (alergen, námaha, kouř, virová infekce apod.) → obstrukce dýchacích cest (stah hladkého svalstva v průduškách, otok sliznice a zvýšená sekrece hlenu) s projevy výdechové dušnosti a kašle
- Nejčastější příčinou exacerbace v dětském věku jsou virové infekce
Příčiny astmatických obtíží u dětí
- Etiologie různá v různých obdobích
- Respirační viry:
- Kojenci/batolata - často přítomny teploty → velmi dobrá prognóza i při recidivách; většinou vymizí do školního věku
- výjimkou jsou zejména lidské rhinoviry, které poškozují sliznici průdušek a tak mohou přispívat k pozdějšímu rozvoji perzistujícího astmatu
- Alergie
- Atopická predispozice → horší prognóza, často progrese do perzistujícího astmatu
- Čím později se obstruktivní zánět průdušek v dětském věku projeví, tím je pravděpodobnější alergická etiologie a progrese do perzistujícího astmatu
- Jiné
- Fyzická zátěž, stres, cigaretový kouř, atd. → u dětí méně často, školáci/adolescenti
- Kolem 3. roku se tak symptomaticky prolínají 3 základní skupiny dětí:
- Tzv. transistent wheezers → děti, které z problému samy „vyrostou“
- Non-atopic wheezers → děti s poškozenými dýchacími cestami v důsledku infektu, tento defekt je reversibilní v případě nealergenního terénu
- Skuteční astmatici
Vyšetření
- Anamnéza - rodinná, zejm. atopie, kouření, domácí zvířata,…
- Laboratorní vyš. - zánětlivé markery, …
- Imunologické vyšetření včetně celkového IgE a ECP, event. specifické IgE
- Spirometrie (cca od 3-4 let)
- Celotělová bodypletysmografie → vzduchotěsně uzavřená komora umožňující měřit tlakové a objemové změny, které probíhají uvnitř (lze i u nespolupracujících dětí)
Astma predictive index
- Velká kritéria - astma u rodičů, atopický exém dítěte, senzibilita ke vzdušným alergenům
- Malá kritéria - pískoty mimo období nachlazení, eozinofily v krevním obraze >4%, senzibilita k potravinám
- → přítomnost jednoho velkého nebo 2 malých kritérií → pravděpodobnost astmatu
Terapie
Akutní bronchiální obstrukce
- 1. volbou jsou krátkodobě působící inhalační bronchodilatancia → β2- mimetika (salbutamol), anticholinergika (ipratropiumbromid) nově sporný význam
- Při nedostatečném efektu či při těžkém průběhu p.os; i.v. kortikosteroidy
- Hospitalizace tehdy, pokud nedojde ke zlepšení klinického stavu po 3 opakovaných inhalacích bronchodilatancií
Dlouhodobá léčba
- Indikována pokud častost nebo závažnost exacerbací významně narušuje kvalitu života a astma není pod kontrolou (kritéria pro kontrolu stejná jako pro dospělé)
- 1. volba inhalační kortikosteroidy (účinnost léčby se hodnotí minimálně po 3 měsících)
- → po dosažení kontroly se snižuje dávka až na nejnižší úroveň
- → pokud nedojde k dostatatečné kontrole
- → nutná kontrola správnosti užívání, dodržování opatření → pokud v pořádku
- → navýšit dávku inhalačních kortikosteroidů (IKS) nebo přidat antagonistu leukotrienových receptorů (montelukast= Singulair)
- → nutná kontrola správnosti užívání, dodržování opatření → pokud v pořádku
- Dlouhodobě působící β2mimetika (=LABA) - v monoterapii se nedoporučují, v kombinaci jen pokud samotné IKS nestačí
- Opatření k eliminaci vyvolávajících agens
Inhalační nástavce
- Významné zjednodušení inhalace, odpadá koordinace nádechu a zmáčknutí
- Spacer omýt a nechat uschnout, nevytírat!!!! → vznik statické elektřiny zachytávající částice
- 1 vstřik z dávkovače = 5-10x klidný nádech a výdech bez odstraňování dávkovače a spaceru
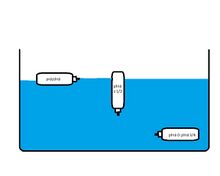
Zjištění plnosti aerosolového dávkovače
- Dávkovač ponoříme do vody a dle poklesu směrem ke dnu zjistíme plnost dávkovače (viz. obrázek)
Nežádoucí účinky IKS
- LOKÁLNÍ:
- Časté: orofaryngeální kandidóza, dráždění hrdla, jazyka, hltanu, jícnu, kašel
- Vzácněji: reakce časné i opožděné přecitlivělosti v oblasti obličeje, rtů, oči, hltanu, zarudnutí, vyrážka, kopřivka, ekzém, otoky, angioedém, bronchospazmus
- SYSTÉMOVÉ:
- V různé míře u všech IKS, jsou závislé na dávce, nebylo ale prokázáno dlouhodobé negativní působení na vývoj dětí
- Ovlivnění nadledvin - syntéza kortizolu
- Indukce osteoporózy, zpomalení růstové rychlosti
- Psychické změny
- U vysokých dávek zhoršení hojení, atrofie kůže
- Poruchy glukózové tolerance
- Zvýšený výskyt glaukomu a katarakty
UPV u Astmatiků
Indikace
- Porucha vědomí
- Dechová frevence nad 40 D/min.
- Stoupající/klesající pulsus paradoxus
- = Tep, jehož vlny jsou při nádechu menší než při výdechu systolický tlak v inspiriu klesá. V důsledku zvýšení objemu krve v hrudníku při nádechu je v určitém rozsahu tento rozdíl fyziologický.
- Pokles pO2 pod 7,5 kPa
- Vzestup pCO2 nad 7 kPa → acidóza
- Trvající laktátová acidóza
- Barotrauma
- Tichý hrudník i přes inspirační úsolí pacienta
- Neschopnost komunikace, svalová únava, vyčerpání
Užití ventilačního režimu
Cílem UPV je ventilační a oxygenační podpora a zabránění extrémním změnám pH a vzniku těžké hypoxie.
- Základem je kontrolovaná hypoventilace a permisivní hyperkapnie
- Vhodnější je objemově řízená ventilace s konstantním inspiračním průtkem
- Dechová frekvence méně než 10 D/min. s poměrem inspiria a expiria 1:3 až 1:4
- Nízký PEEP 2 - 4 cmH2O → distanční terapie (udržení otevřené plíce)
- Pacient je polosedu
- Nedojde-li ke komplikacím, je doba na UPV u kritického stavu 3-5 dní
- Extubace při odeznění bronchospasmu, snížení produkce sekretu, dobré svalové síle
Odkazy
- Astma
Zdroj informací
- Informace poskytl MUDr. Vojtíšek (z Masarykovy nemocnice Ústí nad Labem K.Z. a.s.; oddělení ARO)
- DOSTÁL, Pavel, et al. Základy umělé plicní ventilace. 2., rozšířené vydání. Praha : Maxdorf Jessenius, 2005. ISBN 80-7345-059-3.